Dystrofia sietnice - Toto je ochorenie, pri ktorom sa v makule vyskytujú dystrofické zmeny. Fotoreceptory, ktoré vnímajú svetlo, sú ovplyvnené a osoba postupne stráca centrálne videnie. Názov choroby pochádza z dvoch slov: macula - spot - a degenerácia (dystrofia) - poruchy príjmu potravy.
Vývoj retinálnej dystrofie súvisí s aterosklerotickými zmenami v cievach choriokapilárnej vrstvy očnej gule. Zhoršený krvný obeh v choriokapilárnych bunkách, ktoré sú v skutočnosti jediným zdrojom výživy pre makulárnu oblasť na pozadí vekových zmien v sietnici, môžu slúžiť ako impulz pre rozvoj dystrofického procesu. Mechanizmus vývoja aterosklerotických zmien v očných cievach je rovnaký ako v cievach srdca, mozgu a iných orgánov. Predpokladá sa, že toto porušenie je spojené s geneticky determinovanou cievnou sklerózou súvisiacou s makulou.
Úroveň makulárnej pigmentácie má veľký význam pri vývoji retinálnej dystrofie. Makulárny pigment je jediný antioxidant, ktorý neutralizuje účinky voľných radikálov a obmedzuje modré svetlo, ktoré pôsobí fototoxicky na sietnicu.
Viaceré štúdie v posledných rokoch odhalili dedičnú povahu retinálnej dystrofie. Deti rodičov trpiacich touto chorobou sú vystavené vysokému riziku vzniku ochorenia. Ak ste s týmto diagnostikovaní, varujte svoje deti a vnúčatá. Môžu zdediť vlastnosti štruktúry žltej škvrny, čo zvyšuje riziko ochorenia.
Vzhľadom na vekovú makulárnu degeneráciu je prevažne centrálne a farebné videnie narušené, preto prvými príznakmi ochorenia je znížená zraková ostrosť a vnímanie farby. V dôsledku toho vznikajú ťažkosti pri čítaní, písaní, prácach na počítači, sledovaní televízie, pri vedení vozidla atď. Periférne videnie počas veku súvisiace s makulárnou degeneráciou sa nemení, v dôsledku čoho sa pacient voľne orientuje v priestore a vyrovnáva sa s riešením bežných každodenných úloh. Pacient potrebuje jasnejšie svetlo pri čítaní, písaní a tvrdej práci. Veľmi často ľudia dlho nezaznamenávajú zhoršenie videnia - koniec koncov, s jedným zvyčajným videním oka, človek dokáže čítať a robiť drobné práce.
Pri ďalšom vývoji choroby sa objaví rozmazanie pred zasiahnutým okom, narušením písmen a línií, zrak sa výrazne zhorší.
Čím starší je človek, tým väčšie riziko ochorenia. V posledných rokoch však došlo k výraznému "omladeniu" tejto choroby. Podľa štatistík vo veku asi 40 rokov môže 2% ľudí získať makulárnu dystrofiu. Toto číslo dosiahne 30% hneď, ako osoba prekročí vekovú hranicu 75 rokov. Častejšia vekom podmienená makulárna degenerácia postihuje ženy.
Rizikové faktory pre makulárnu dystrofiu súvisiacu s vekom:
Vzhľadom na starnúce makulárnu degeneráciu sa sťažnosti na výrazné zníženie videnia objavujú spravidla len v neskorších štádiách ochorenia.
Existujú dve formy veku súvisiace s makulárnou degeneráciou: suché a mokré.
"Suchá" forma AMDs tvorbou "tvrdého" a "mäkkého" drusenu, zvyčajne pokračuje s malými funkčnými a viditeľnými poruchami. U väčšiny pacientov sa udržiava relatívne vysoká zraková ostrosť (0,5 a vyššia).
Druzie by sa mali považovať za "oftalmický" rizikový faktor pre vývoj neovaskularizácie v AMD.
Tvorba neovaskulárnych membrán
Wet AMD postupuje oveľa rýchlejšie ako suché a takmer vždy sa prejavuje u tých ľudí, ktorí už trpia "suchou" formou AMD.
príznaky Formulár "mokrý" AMD:
Viac ako 90% prípadov slepoty AMD súvisí s vývojom tzv. "Mokrého" alebo "mokrého"exudatívna forma choroby. Exudatívna forma AMD sa vyznačuje abnormálnym, patologickým rastomnovo vytvorené plavidláktoré, pochádzajúce z vrstvy choriokapilárnych choroidov, klíčia prostredníctvom defektov Bruchovej membrány pod pigmentovým epitelom sietnice a / alebo neuroepitelu. Špecialisti v oftalmológii klasifikujú túto situáciu ako formáciusubretinálna (t.j. umiestnený pod sietnicou)neovaskulárna membrána.
Krvná plazma začína prenikať cez stenu novovytvorených ciev, ktoré tvoria subretinálnu neovaskulárnu membránu, a usadzovanie lipidov a cholesterolu sa hromadí pod sietnicou. Veľmi často dochádza v dôsledku prasknutia novo vytvorených ciev k krvácaniu (zvyčajne lokálne, ale v zriedkavých prípadoch má značný objem). Tieto procesy vedú k podvýžive sietnice, stimulujú vývoj fibrózy (nahradenie spojivovým tkanivom). Výsledkom exsudatívnej formy AMD je vznik subretinálnej jazvy. V oblasti jazvy prechádza sietnica takými hrubými zmenami, že nie je schopná plniť svoje funkcie.
Veková makulárna degenerácia nikdy nespôsobuje úplnú slepotu. Pacient postupne stráca centrálne videnie, v strednej časti zorného poľa sa objaví tmavá škvrna (absolútny skotóm). Periférne zorné pole je zachované, pretože proces ovplyvňuje iba centrálnu oblasť sietnice (makuly). Zraková ostrosť vo výsledku procesu zvyčajne nepresahuje 0,1 (jedna čiara), pacient vidí "bočné", "bočné videnie".
Takže pacient vidí terminálnu fázu procesu, keď vekom podmienenej degenerácie makuly.

Ak máte deformáciu predmetov pred očami, škvrnu a máte pocit prudkého poklesu videnia, mali by ste okamžite konzultovať s lekárom.
LIEČBA
Spoločné pre modernú oftalmológiu spôsoby liečenia exudatívneho AMDzahŕňajú laserovú koaguláciu, fotodynamickú terapiu (PTD), transpulzárnu termoterapiu (TTT), ako aj odstránenie subretinálnej neovaskulárnej membrány chirurgickým zákrokom.
Vzhľadom na závažnosť problému AMD v posledných rokoch, použitie liekov, ktoré inhibujú endoteliálny vaskulárny rastový faktor (VEGF), umožňuje spoľahnúť sa na úspešnú liečbu pacientov. Názov týchto liekov: Avastin, Lucentis, Makujen.
Avastin (Avastin) inhibuje väzbu rastového faktora endoteliálnych vaskulárnych tkanív na jeho receptory Flt-1, KDR na povrchu endotelových buniek, čo vedie k zníženiu vaskularizácie a inhibícii rastu membrány.
Anatomický účinok podávania lieku Avastin zahŕňa zriedenie sietnice v oblasti makuly a stabilizáciu subretinálnej neovaskulárnej membrány. Pri fluoresceínovej angiografii sa zachováva zníženie extravazácie fluoresceínu.
Injekcia liekov do dutiny sklovca je takmer úplne eliminuje riziko systemické vedľajšie účinky spôsobené mikrodozirovki potrebný pre expozíciu bodové (dávke 400-500 krát menšia, než je použitý pre injekcie do žily), a zároveň dáva lekár možnosť vytvárať požadovanej koncentrácie látky v požadovanej oblasti. 1,25 mg Avastinu sa injektuje do sklovcovej dutiny v intervale troch až štyroch týždňov injekciou. Maximálny účinok sa zvyčajne pozoruje po prvom avastin Injection.
Po začiatku užívania tohto lieku došlo k pozitívnemu posunu v liečbe exudatívnej formy makulárnej degenerácie súvisiacej s vekom.
Avastin je príčinou výrazného zvýšenia ostrosti zraku u tretieho alebo viacerých pacientov a u polovice všetkých pacientov sa zraková ostrosť stabilizuje.
Lucentis® (Lucentis, ranibizumab)
je fragment viažuci antigén myšej anti-VEGF protilátky získanej genetickým inžinierstvom (rekombinantný). Ako vysoko špecifickú časť anti-VEGF protilátky molekula lieku Lucentis má nízku molekulovú hmotnosť a je schopná preniknúť do všetkých vrstiev sietnice na cieľový objekt (blokuje receptory novo vytvorených ciev, ktoré tvoria subretinálnu neovaskulárnu membránu).
Na základe pozitívnych výsledkov klinických štúdií, v júni 2006, Lucentis bol schválený v Spojených štátoch, ako liek na liečbu CNV spojené s neovaskulárnou (vlhkej) formy AMD. Potom bol schválený na použitie v krajinách EÚ. V Rusku povolené a zaregistrované 16.06.2008. (registračné číslo LSR-004567/08) na liečbu neovaskulárnej (vlhkej) formy AMD. Potom, na základe rozhodnutia ministerstva zdravotníctva Ruskej federácie z 28.2.2011. Č. 31-3-400730 umožňuje použitie liečiva na liečenie diabetického makulárneho edému (DME).
Cieľom liečby je zabrániť ďalšiemu zhoršeniu zrakovej ostrosti. Hoci mnohí pacienti hlásia zvýšenie ostrosti zraku, Lucentis nemôže obnoviť časti sietnice, ktoré už zomreli v dôsledku ochorenia. Podobne Lucentis nemôže zabrániť opakovaniu ochorenia a ďalšiemu zhoršeniu zrakovej ostrosti v dôsledku relapsu.
Pre prevenciu a liečbu skorých štádií vekom podmienenej makulárnej degenerácie zásadný význam je kladený na dodržiavanie zdravej výživy, znížený príjem potravy s vysokým obsahom cholesterolu a povinné antioxidačné ochrane makuly, čo zahŕňa príjem karotenoidov (luteín a zeaxantín) - pigmenty červené, žlté alebo oranžové, nájdený v rastline a živočíšne tkanivá, ako aj minerály, zinok, selén, vitamíny C, E a antokyanozidy.
Luteín a zeaxantín sú hlavné pigmenty žltého škvrna a poskytujú prirodzenú optickú ochranu vizuálnych buniek. Zo 600 prírodných karotenoidov majú len dva luteíny a zeaxantín schopnosť preniknúť do tkaniva oka. Luteín vstupuje do tela s jedlom a zeaxantín sa tvorí priamo v sietnici luteínu.
TENTO JE POTREBU NA ZNÁMU!
Zdroje luteín a zeaxantín sú žĺtky, brokolica, fazuľa, hrach, kel, špenát, šalát, kivi, atď Luteín a zeaxantín sa tiež nachádzajú v žihľave, morských rias a okvetných lístkoch mnohých žltých kvetov.
Vzhľadom na "omladenie" choroby by sa mala venovať osobitná pozornosť jej prevencii, ktorá zahŕňa:
Test AMCELER (test na definíciu makulárnej dystrofie)
Najjednoduchšie a najrýchlejšie spôsob kontroly centrálneho zorného poľa (čas držania - 10-15 sekúnd). Vykonávajte pravidelne (aj denne), aby ste zhodnotili videnie a možný výskyt prvých príznakov veku-súvisiace makulárnej degenerácie.

Výsledky výsledkov:
Bežne pri vykonávaní testu Amsler by viditeľný obraz mal byť rovnaký na oboch očiach, linky by mali byť hladké, bez skreslenia, škvŕn a zakrivenia, čo zodpovedá norme. Ak sú zistené zmeny, obráťte sa na oftalmológov môže to znamenať patologické procesy v centrálnych oblastiach sietnice (makulárna dystrofia).
Pamätajte, že test Amslera nenahrádza povinné pravidelné návštevy oftalmológa pre pacientov starších ako 50 rokov.
Čo je vekom podmienená makulárna degenerácia, viem z prvej ruky u starších osôb vo veku nad 60 rokov Podľa štatistík, takmer 30 miliónov ľudí po celom svete dnes trpí tejto málo známej ochorenie, ktoré prináša mnoho ťažkostí. Najnovšie údaje ukazujú, že každoročná makulárna degenerácia sa stáva mladšou a postihuje 40-ročných mužov a ženy.
Hlavným príznakom ochorenia je zníženie centrálneho videnia v jednom alebo dvoch očiach. Preto je dôležité konzultovať s očným lekárom včas, ak spozorujete zhoršenie zrakovej ostrosti. Možno trpíte krátkozrakosťou, a možno to je - primárne príznaky VKM.
Degenerácia makuly spôsobená vekom má zjavné dôvody:
Po prvé, makula, ktorá je neoddeliteľnou súčasťou centrálneho videnia, trpí. Jeho funkcie zahŕňajú podrobnosti a označenie činnosti, v ktorej sú oči obsadené, napríklad rozlíšenie čítania od písania. Vďaka makule sa ľudia odlišujú aj farbami.
Odchýlky v práci centrálnej osi pohľadu súvisiacej s vekovou kvalifikáciou sa nazývajú degenerácia. Ak hovoríme o mladých ľuďoch, oftalmológovia diagnostikujú makulárnu dystrofiu.
Zameranie na ostrosť zraku pre vznik WYD je potrebné pre nasledujúce kategórie obyvateľov:
Pokiaľ ide o odrody AMD, existujú len dva:
Oftalmológovia rozlišujú také príčiny vzniku AMD rôznych foriem:
Zhoršená forma sa považuje za uvoľnenie krvi v dôsledku nadmernej krehkosti ciev, výsledkom je tvorba jaziev.
Je dôležité identifikovať degeneráciu makuly, ktorá súvisí s vekom, v počiatočných štádiách, potom je ľahšie vyliečiť alebo aspoň zastaviť vývoj ochorenia. Príznaky, ktoré sa vyskytli u pacientov v počiatočných štádiách AMD, zahŕňajú nasledujúce sťažnosti:
Pri absencii bolesti veľa z nich zaujme stratu videnia kvôli namáhaniu očí a únave, a tak nechodte k lekárovi. Postupom času budú musieť čeliť ďalšiemu znaku - v strede sa objaví čierna škvrna, ktorá narúša čítanie, písanie a riadenie auta.
Ak chcete urobiť presnú diagnózu, potrebujete navštíviť špecializovanú oftalmologickú kliniu, lekár nemá na klinike dostatok vedomostí a vybavenia na výskum. On môže iba prekonať chorobu a odkázať pacienta na ďalšiu skúšku, kde bude ponúknutá podstúpiť:
Liečba makulárnej degenerácie súvisiacej s vekom zahŕňa niekoľko typov terapie:
Najnovšie technológie na liečbu AMD zahŕňajú postupy, ktoré sú stále v experimentálnej fáze:
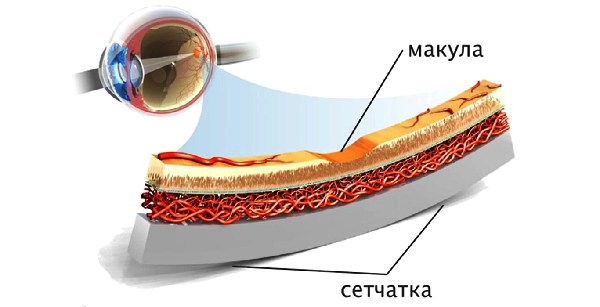
Makulárna retinálna dystrofia sa vzťahuje na ochorenia, ktoré postihujú centrálnu časť sietnice, nazývanú makula. Má významnú úlohu pri poskytovaní vizuálnych funkcií. Veková makulárna degenerácia je jedným z hlavných dôvodov úplnej straty videnia u ľudí vo veku nad 50 rokov.
Macula sa považuje za jeden z dôležitých prvkov. Vďaka svojej práci človek vidí objekty, ktoré sa nachádzajú v blízkosti oka, a tiež je možnosť čítať, písať a vnímať farby. Presné príčiny tejto patológie zatiaľ neboli nájdené. Avšak vek je považovaný za hlavný faktor.
Nasledujúce sú tiež bežne pripisované hlavným dôvodom.
Malakulyarnaya dystrofia, ako sa vyvíja, môže prechádzať rôznymi fázami a formami. Výsledkom je rozdelenie na dva typy. To zahŕňa.
Postupná strata centrálnej vizuálnej funkcie vedie k nemožnosti rozlišovať objekty malých rozmerov. Suchá forma ochorenia nie je taká zlá, ako mokrá. Ak však diagnostikujete ochorenie včas a nezačnete vhodnú liečbu, hrozí jej degradácia retinálnych buniek a úplná strata vizuálnej funkcie. Mokrová makulárna dystrofia sa vyskytuje v desiatich percentách všetkých prípadov. Za prítomnosti tejto formy je proces rastu nových nádob. Steny takýchto tubulov sú nedostatočne rozvinuté, a preto umožňujú prúdenie krvi do sietnice. Výsledkom je nárast náchylnosti buniek, v dôsledku čoho zomierajú a tvoria škvrny v centrálnej časti recenzie.

Makulárna dystrofia spôsobuje postupnú, ale bezbolestnú stratu vizuálnych funkcií. Len v najchudobnejších situáciách sa okamžite vyskytne slepota. Nasledujúce sú bežne pripisované hlavným príznakom makulárnej dystrofie.
Stojí za zmienku, že najzákladnejšou metódou na určenie makulárnej dystrofie je Amslerov test. Mriežka pozostávajúca z pretínajúcich sa čiar s čiernou bodkou uprostred je umiestnená na stene. Pacient sa na to musí pozrieť. Človek, ktorý má podobnú chorobu, uvidí čiarky rozbité a zlomené a v centrálnej časti bude veľká tmavá škvrna.
Optometrist bude môcť chorobu rozpoznať aj pred zmenami v vizuálnej funkcii. Pre presnú diagnózu musí byť pacient vyšetrený.
Očnej makroskopickej dystrofie sa nedá úplne vyliečiť. V praxi však existujú metódy, ktoré umožňujú prekonať chorobu a zastaviť jej progresiu. Toto zahŕňa nasledujúce postupy.
Ak vyššie uvedené metódy nepomáhajú alebo nie je bežiaca fáza, potom je pacientovi predpísané nasledujúce.
Pri suchom type makulárnej dystrofie sa odporúča antioxidačná liečba na normalizáciu metabolických procesov v sietnici. Podľa štatistík bol výborný výsledok z použitia antioxidantov pozorovaný u pacientov, ktorí boli na strednej alebo pokročilej forme ochorenia. Kombinované pôsobenie antioxidantov, zinku a medi výrazne znížilo makulárnu degeneráciu o dvadsať percent.
Liečba dystrofie za mokra je zameraná na zníženie rastu postihnutých ciev. V medicíne existuje niekoľko nástrojov a metód, ktoré zastavujú prejavy abnormálnej neovaskularizácie.

Každý pacient hľadá najlepší spôsob liečby makulárnej dystrofie. Jedným z nich je liečba ľudových prostriedkov.
Mastrálna dystrofia vedie k rôznym komplikáciám, vrátane straty vizuálnej funkcie. Ale aby ste sa varovali pred rozvojom tejto choroby, musíte dodržiavať niekoľko odporúčaní. Zahŕňajú tieto činnosti.
Predtým bola choroba považovaná za vek, ale v súčasnosti je možné stretnúť sa s pacientmi mladšími ako štyridsať rokov. Preto nezabudnite na zdravie vizuálneho orgánu a dodržiavajte všetky odporúčané pravidlá.
Ak sa vám zdá, že tetradový list v klietke je krivko lemovaný a švy medzi dlaždicami v kúpeľni sa náhle stávajú nepravidelné a zlomené, potom je čas sa obávať: niečo nie je v poriadku so svojím zrakom. Je možné, že ste začali makulárnu degeneráciu sietnice. Aký druh ochorenia sa lieči? Charakteristiky tejto choroby budú diskutované v tomto článku.
Degenerácia makuly (degenerácia) sietnice je chronické progresívne ochorenie, ktoré ovplyvňuje centrálnu oblasť sietnice a choroidu. Súčasne sú bunky a medzibunkový priestor poškodené, čo vedie k narušeniu funkcie centrálneho videnia.
Makulárna dystrofia je jednou z hlavných príčin nezvratnej straty videnia a slepoty medzi populáciou rozvinutých krajín sveta od veku 50 rokov. Problém makulárnej dystrofie sa stáva čoraz dôležitejším vo vekovej skupine obyvateľstva. V posledných rokoch však existuje tendencia "oživiť" túto chorobu.
Zjavenie degenerácie makuly
Porucha centrálneho videnia nastáva v dôsledku makulárnej degenerácie - centrálnej časti sietnice. Makula je veľmi dôležitý prvok. Vďaka svojmu fungovaniu človek vidí objekty umiestnené v tesnej vzdialenosti od oka a môže tiež čítať a písať, rozlišovať farby. Makroskopická retinálna dystrofia zahŕňa poškodenie buniek makuly.
Presná príčina tejto choroby ešte nebola stanovená. Medzi všetkými údajnými príčinami vedci upozorňujú na vek pacienta. Okrem toho bolo identifikovaných niekoľko rizikových faktorov, ktoré podľa vedcov predstavujú určitý druh spúšťania.
Patria medzi ne:
 Centrálnym bodom je makulárna dystrofia.
Centrálnym bodom je makulárna dystrofia. Keďže progresia makulárnej dystrofie môže prechádzať rôznymi fázami a formami. Existujú dva typy ochorení:
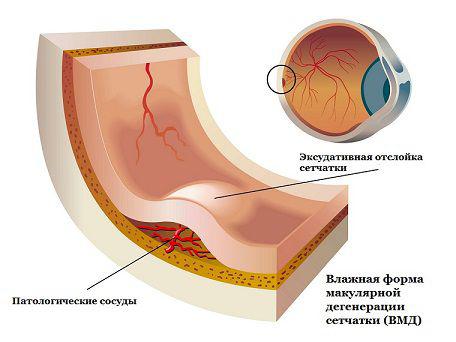 Prejav vlhkej makulárnej dystrofie
Prejav vlhkej makulárnej dystrofie Suchá forma makulárnej dystrofie je oveľa bežnejšia ako mokrá a je zistená v 85-90% všetkých prípadov. V oblasti makuly.
Postupná strata centrálneho videnia obmedzuje schopnosť pacientov: nemôžu rozlíšiť malé detaily. Suchá forma nie je taká vážna ako mokrá. Avšak po niekoľkých rokoch progresie ochorenia a nedostatku liečby môže postupné odbúravanie buniek sietnice tiež viesť k strate zraku.
Mokrá forma makulárnej dystrofie je prezentovaná v približne 10-15% prípadov.
Choroba v tejto forme sa rýchlo rozvíja a často vedie k významnej strate centrálneho videnia. Keď vlhká forma začína proces neovaskularizácie - rast nových ciev. Steny takýchto ciev sú horšie a presakujú krv a tekutinu, ktoré sa hromadia v priestore pod sietnicou. Tento únik spôsobuje časté poškodenie fotosenzitívnych buniek sietnice, ktoré zomierajú a vytvárajú slepé miesta v strednom videní.
 Deformované videnie v dôsledku makulárnej dystrofie
Deformované videnie v dôsledku makulárnej dystrofie Makulárna dystrofia zvyčajne spôsobuje pomalú, bezbolestnú a nezvratnú stratu videnia. V zriedkavých prípadoch sa slepota môže objaviť náhle a náhle.
Skoré príznaky makulárnej dystrofie sú:
Najjednoduchší test na stanovenie prejavov makulárnej dystrofie je Amslerov test. Amslerova mriežka pozostáva z pretínajúcich priamok so strednou čiernou bodkou uprostred. Pacienti s prejavmi retinálnej dystrofie môžu vidieť, že niektoré línie sa objavujú rozmazané alebo vlnité, zlomené a tmavé škvrny sa objavujú v zornom poli.
Očné lekár môže rozlíšiť príznaky tejto choroby ešte predtým, ako sa objavia zmeny vo videní pacienta, a poslať ho na ďalšie vyšetrenia.
Na potvrdenie diagnózy makulárnej degenerácie sietnice lekári používajú rôzne typy testov. Hlavné sú:
 Amslerov test na domáce použitie
Amslerov test na domáce použitie Bohužiaľ, makulárna degenerácia sietnice nie je prístupná k absolútnej liečbe. Napriek tomu existujú metódy na dosiahnutie významného úspechu v boji proti tejto chorobe.
Liečba makulárnej dystrofie sa môže uskutočniť experimentálnymi metódami, medzi ktoré patria:
Pri liečbe suchých foriem makulárnej dystrofie na normalizáciu metabolických procesov v sietnici sa odporúča vykonať kurzy antioxidačnej liečby.
Podľa AREDS bol pozorovaný dobrý účinok antioxidačného príjmu u pacientov, ktorí boli v prechodnom alebo neskoršom štádiu ochorenia. Kombinovaná terapia antioxidantom, zinkom a meďou po dobu piatich rokov znížila výskyt oneskorenej makulárnej degenerácie o 25% a riziko straty zrakovej ostrosti o tri alebo viac percent.
Malo by byť zrejmé, že substitučná terapia na prevenciu a liečbu suchého stavu makulárnej dystrofie nemôže byť samozrejmosťou, jej použitie je možné len na trvalom základe.
 Liečba mokrej formy makulárnej dystrofie je zameraná na potlačenie rastu abnormálnych ciev. V súčasnosti existuje v Rusku už množstvo liekov a metód, ktoré dokážu zastaviť alebo znížiť prejavy abnormálnej neovaskularizácie. Toto prispelo k zlepšeniu vízie u významného počtu ľudí s mokrou formou ochorenia.
Liečba mokrej formy makulárnej dystrofie je zameraná na potlačenie rastu abnormálnych ciev. V súčasnosti existuje v Rusku už množstvo liekov a metód, ktoré dokážu zastaviť alebo znížiť prejavy abnormálnej neovaskularizácie. Toto prispelo k zlepšeniu vízie u významného počtu ľudí s mokrou formou ochorenia.
Aj keď bola liečba makulárnej degenerácie účinná, dystrofia makuly sa môže opakovať znova, takže periodické by malo byť povinné pre pacienta.
Makulárna dystrofia sietnice má vážne dôsledky, ale je možné "spomaliť" vývoj ochorenia, ak dodržiavate nasledujúce normy prevencie:
Takže retinálna makulárna dystrofia je taká, ktorá sa nedá úplne liečiť. môže byť zastavená, ale je to možné pri prísnom vykonávaní odporúčaní oftalmológa.
Ochorenie je detegované oftalmoskopiou. Liečba sa vykonáva pomocou intravitreálnych injekcií inhibítora VEGF, laserovej fotokoagulácie, fotodynamickej terapie, výberu optických prístrojov a potravinových prísad.
AMD je najčastejšou príčinou nenapraviteľnej straty zraku medzi pacientmi. Je to bežnejšie u belochov.
Age-related macular degeneration (AMD) je chronické degeneratívne (dystrofické) ochorenie zahŕňajúce centrálnu zónu sietnice, ktorá ovplyvňuje pigmentový epitel, choriokapilárnu vrstvu v centrálnej zóne sietnice.
Existujú dve technológie AMD:
90% všetkých prípadov slepoty u pacientov s AMD sa vyskytuje vo vlhkej forme.
Výsledkom suchého stavu AMD sú poruchy pigmentácie sietnice, zaoblené žlté ohniská (drusen), ako aj zóny chorioretínovej atrofie (takzvaná geografická atrofia sietnice). V tomto prípade nie sú pozorované zjazvenie a opuch sietnice, krvácanie alebo exsudácia v sietnici.
Wet AMD (WWMD) začína rovnakým spôsobom ako suchý. Choroidálna neovaskularizácia začína pod sietnicou. Edém hlavy z optického nervu (ONH) alebo lokálne krvácanie v tejto oblasti môže viesť k jej zvýšeniu a miestnemu oddeleniu pigmentového epitelu sietnice (RPE). Nakoniec neovaskularizácia vedie k zvýšeniu a zjazveniu optického disku.
Suchá AMD (CWM), Pokles v CZ sa zvyčajne rozvíja pomaly, nie je sprevádzaný bolestivými pocitmi a spravidla sa výrazne nerozlišuje. V neskorších štádiách sa môžu vyskytnúť centrálne slepé škvrny (scotómy), ktoré môžu byť dosť veľké. Porážka je zvyčajne obojsmerná.
VVMD, Pre vlhkú formu AMD je charakteristická rýchla strata videnia. Pri debutoch ochorenia sa zvyčajne pozorujú abnormality, ako sú centrálne mŕtve miesta (scotómy) a zhoršené vnímanie tvaru a veľkosti predmetov (metamorpopsia). Periférne a farebné videnie spravidla netrpí, ale bez včasnej liečby môže pacient vyvinúť celkovú slepotu v jednom alebo oboch očiach (schopnosť vidieť menej ako 20/200). IMVD zvyčajne postihuje iba jedno oko, preto sú klinické prejavy spravidla jednostranné.
Keď oftalmoskopia odhalila nasledovné:
Toto ochorenie je zvyčajne rozdelené na "suché" a "mokré" formy. "Suchá" (neexudatívna) forma je najbežnejšia. Tento výraz najčastejšie označuje skoré prejavy procesu - tvorbu drusenu, poruchy pigmentácie (hypo- a hyperpigmentácia). V počiatočnom štádiu sú malé druseny charakteristické, zmeny pigmentácie sú zanedbateľné. Zraková ostrosť sa najčastejšie neznižuje. V prechodnom štádiu sa drusen stane veľkým, konfluentným, môže prevažovať takzvaný soft drusen. Vízia sa zhoršuje. Práve tento klinický obraz naznačuje možnosť prechodu do neskorého štádia. Neskorým štádiom AMD je geografická atrofia (ktorá sa tiež označuje ako "suchá" forma) a choroidálna neovaskularizácia.
"Mokrá" forma AMD s malým podielom na štruktúre tejto patológie je relatívne malá (menej ako 20%) a vedie k prudkému poklesu vizuálnych funkcií: až 90% prípadov zníženia zrakovej ostrosti v dôsledku AMD je spôsobené prejavmi exsudatívnej formy. Zároveň sa kvalita života pacientov výrazne zhoršuje, hlavne sa stráca schopnosť čítať.
Počas počiatočného vyšetrenia s podozrením na AMD a pri dynamickom pozorovaní takýchto pacientov je okrem najlepšie korigovanej zrakovej ostrosti a binokulárneho vyšetrenia fundusu so širokým žiakom vyžadovaná aj OCT. Ak máte podozrenie na prítomnosť "vlhkého" formulára alebo máte podozrenie na jeho progresiu, musíte vykonať fluoresceínovú angiografiu. Niekedy sa táto štúdia doplňuje angiografiou s indokyanínovou zelenou, ktorá umožňuje diferencovať patologické zmeny choroidov. Pri geografickej atrofii umožňuje postup alebo stabilizácia procesu vytvorenie štúdie autofluorescencie fundusu. Ak potrebujete dokumentovať stav sietnice, môžete pridať vyšetrenie nasnímaním fundusu na fundus kameru.
Oftalmoskopia odhaľuje obe formy ochorenia. Fluorescenčná tomografia sa vykonáva pri podozrení na IMVD. Keď angiografia môže odhaliť oblasti geografickej atrofie sietnice.
Výživové doplnky na liečbu suchých alebo jednostranných IMVD.
SVMD, Zmeny v suchom stave AMD sú nezvratné, ale denný príjem liekov vedie k významnému zlepšeniu u pacientov s veľkým drusenom, poruchami pigmentácie sietnice, ako aj jeho geografickou atrofiou.
VVMD, Pri jednostrannej IWMD je liečba aplikovaná na suchú AMD účinná. Výber liečby závisí od veľkosti, umiestnenia a typu neovaskularizácie. Intravitreálna injekcia (ranibizumab, bevacizumab a niekedy pegaptanib) môže zlepšiť videnie u tretiny pacientov. Niekedy spolu s týmito liekmi sa podáva vnútroočná injekcia kortikosteroidov (napríklad triamcinolón).
Laserová fotokoagulácia patologických ciev mimo centrálnej fossy môže zabrániť výraznej strate videnia. V niektorých prípadoch je účinná fotodynamická terapia, druh laserovej terapie. Iné liečebné postupy, ako je transpulzárna termoterapia a translokácia makuly, sa zriedkavo používajú.
Symptomatická liečba, Použitie lupienok, korekčných okuliarov na čítanie, širokých počítačových monitorov a teleskopických šošoviek sa odporúča pacientom so silným poklesom CG. Existujú aj špeciálne počítačové programy, ktoré môžu zväčšiť veľkosť písma alebo prečítať text nahlas.
V raných fázach AMD použitie kombinácie antioxidačných vitamínov a minerálnych látok, bolo preukázané, že nie je zníženie rýchlosti progresie do medzistupne.
V strednej fáze AMD štúdia AREDS preukázala pozitívny účinok antioxidantov. Preto sa ukázalo, že kombinovaná liečba antioxidantmi vitamínmi, prípravkami zinku a medi znižuje vývoj AMD. Táto kombinovaná terapia tiež znižuje riziko straty zraku o 19%. Avšak monoterapia zinkových liečiv alebo antioxidantov na štatisticky významné zníženie rizika vzniku AMD neskorej fázy. V tomto CI sa vyvinul vzorec vitamín-minerálny komplex na podávanie v medziprodukte AMD. V tomto vzorci 2 štúdie AREDS bola vykonaná následne upravené: bolo preukázané, že β-karotén sa môžu nahradiť v pasci ešte účinnejšie karotenoidy luteín a zeaxantín. Kombinovaná terapia s antioxidantovými vitamínmi, karotenoidmi a stopovými prvkami je účinná. Opätovné vyšetrenie po začiatku liečby sa ukáže po 6 až 24 mesiacoch bez príznakov; Ak sa vyskytnú nové symptómy indikujúce CNV, je potrebné okamžité vyšetrenie.
Lieky prvej voľby na liečbu exudatívne (neovaskulárne) AMD sú antiangiogénne látky (inhibítory VEGF). Jediný zaznamenaný v Rusku reprezentatívnej skupiny inhibítorov VEGF je ranibizumab (Lucentis), ktorý sa používa vo forme sklovca.
Tiež sme randomizovaných klinických štúdiách na vyhodnotenie účinnosti glukokortikoidov alebo podanie do anti-angiogénnych liekov v rôznych kombináciách s fotodynamickou terapiu. Výsledky 12 mesiacov sledovania ako súčasť CI a Denali MONT BLANC nepreukázala výhodu kombinovanej liečby ranibizumabu a verteporfín v porovnaní s monoterapiou ranibizumabu. V súčasnosti v našej krajine nie je fotodynamická liečba vykonaná kvôli nedostatočnej registrácii verteporfínu.
Prirodzene by sme nemali zabúdať na používanie laserovej technológie pri liečbe makulárneho edému spôsobeného AMD, cukrovky, zhoršenej priechodnosti žíl sietnice a iných ochorení. Diskusia o týchto dôležitých otázkach však presahuje rámec tejto príručky.
Pacienti by mali pravidelne vykonávať biomikroskopiu podložky. Pacienti po injekcii ranibizumabu majú byť vyšetrení približne po 4 týždňoch. Ďalšie pozorovanie závisí od klinických prejavov a názorov ošetrujúceho oftalmológa.
Injekcie ranibizumabu môžu viesť k komplikáciám, ktorých frekvencia je malá: rozvoj endoftalmitídy (<1,0% за 2 года в исследовании MARINA; <1,0% за 1 год в исследовании ANCHOR), отслойке сетчатки (<0,1 %), травматическому повреждению хрусталика (0,1% случаев за первый год после лечения).