A statisztikák azt mutatják, hogy a látási problémák szinte minden harmadik állampolgárban találkoznak. Ezért évente mintegy ötvenezer ember fogyatékkal él. A betegség okai változatosak. Gyakran lehet fertőzések és gyulladásos folyamatok, a látásszervek rendellenességei és a szemkárosodás.
Az átmeneti látásvesztés váratlanul és azonnal bekövetkezhet.
A rövid távú látásvesztés olyan betegség, amelyre jellemző, hogy nem látja az adott tárgyakat, azok színét vagy alakját. A probléma váratlanul megjelenhet, de azonnal el is megy.
Bizonyos esetekben a személy szelektív vakságot kap, ha csak egy bizonyos láthatósági terület eltűnik. Ebben az esetben a vakság kialakulásának fő oka az agy bizonyos részeinek megsértése.
Általánosságban elmondható, hogy alapvetően a betegség egy szemet ér, de talán mindkettőt egyszerre. A probléma eltűnése után ismét visszatérhet, de már a második látásszervet is eléri.
Ez leggyakrabban olyan idős embereknél fordul elő, akik bármilyen vaszkuláris betegségben szenvednek, különösen a kardiovaszkuláris rendszer problémái.
Átlagosan a látásvesztés időtartama nem haladja meg a több órát. Amellett, hogy elveszíti az ember látási képességét, a következő tünetek figyelhetők meg:
Ezenkívül átmeneti vakság esetén hányingert és hányást, a test általános gyengeségét és súlyos szédülést tapasztalhat. Ha ez a betegség előfordul, azonnal forduljon szakosodott orvoshoz - egy szemészhez.

Az intrakraniális nyomás rövid távú látásvesztést okozhat.
Sok olyan tényező van, amely a rövid távú vakság kialakulását váltja ki. A szakértők azonban számos okot azonosítanak, amelyek a leggyakoribbak. A betegség akkor alakulhat ki, ha:
A fenti okok mellett vannak olyanok is, amelyek a szív-érrendszer betegségeihez kapcsolódnak.
Ha egy személy, majd egy éles és rendszeres nyomásnövekedés tapasztalható, átmeneti vakságot tapasztalhat. Ez annak a ténynek köszönhető, hogy amikor a nyomás a szem normál vérkeringésében zavarónak tűnik a szemek edényein keresztül.
Hipertenzív válság esetén rövid távú látásvesztés is kialakulhat. Először is, egy személy megjelenik a goosebumps, a sötét foltok vagy a villogó szemek előtt, és csak akkor teljesen elveszíti azt a képességét, hogy látja az egyik vagy mindkét látványszervet.
Ha láthatatlanná válhat, ami akár három óráig is tarthat. Ezután újra megjelenik a látvány.
Az ideiglenes vakság egyes okairól bővebben lásd ezt a videót:

Csak egy szakember tudja meghatározni az ideiglenes vakság okát.
Az ideiglenes vakság kezelésére diagnosztizálni kell. Vannak olyan egészségügyi helyszínek, amelyeken egy speciális teszt elvégzése után kiderül, hogy miért jelentkezett a betegség, és hogyan kell megfelelően kezelni.
Az öndiagnózis azonban nem zárja ki azt a tényt, hogy a betegnek sürgősen orvoshoz kell fordulnia. Csak egy szakember tudja pontosan meghatározni a jelenség minden részletét és jellemzőit.
A diagnózis átadásához meg kell látogatnia a szemész irodáját. Tartalmazza a következő eljárásokat:
A diagnosztikai eljárások eredményei alapján az orvos képes kiválasztani a helyes kezelést.

Ideiglenes vakság esetén az orvos speciális redukáló vitaminokat ír elő.
Először is, az átmeneti látásvesztés kezelésének célja a betegség kialakulását kiváltó ok kiküszöbölése.
Leggyakrabban rövid távú vakság esetén a beteg speciális redukálószereket alkalmaz. Ezek a következők:
A vitaminok mellett az orvos speciális szemcseppet is előírhat tápanyagok és gyógynövények alapján.
Ezenkívül különféle gyógynövények segítségével oldja meg a láthatóság ideiglenes elvesztését, amelyeket oldatok, tinktúrák, dekokciók, kompresszorok és fürdők formájában használnak.
Annak érdekében, hogy a látás mindig jó maradjon, évente többször meg kell látogatnia egy szemorvosot.
Ha a betegség meglepetéssel történik, akkor jobb, ha önmagától nem vár. Ha nem fordul elő azonnal orvoshoz, komplikációk alakulhatnak ki, a teljes látásvesztésig. Ezen túlmenően, mint már említettük, a rövid távú vakság a legtöbb esetben csak egy súlyos és veszélyes egészségi állapot tünete.
vakság - képtelenség észlelni a vizuális ingereket - lehet hirtelen vagy fokozatos, átmeneti vagy visszafordíthatatlan, részleges vagy teljes.
A látásvesztés a szem, a neurológiai vagy szisztémás betegség, sérülés vagy bizonyos gyógyszerek használata eredménye lehet.
A betegség végeredménye gyakran az időszerű, helyes diagnózis és a megfelelő kezelés függvénye.
Ebben a betegségben ismétlődő egyoldalú vakságok léphetnek fel, amelyek néhány másodperctől néhány percig tartanak. A látás többi része normális. A vizsgálat megnövekedett intraokuláris nyomást és néhány más rendellenességet tárhat fel az érintett szemben.
2. vízesés.
Általában fájdalommentes, láthatatlan és fokozatosan csökkenti a vizuális tisztaságot, a vakságot megelőzően. A betegség progresszív, csak sebészeti beavatkozással kezelhető.
3. zúzódás.
Azonnal észlelt fejsérülések. A betegnek homályos látása, kettős látása, látásvesztése lehet. Ezek a jelenségek általában átmeneti jellegűek. Egyéb tünetek: fejfájás, amnézia, károsodott tudat, hányinger, hányás, szédülés, ingerlékenység, álmosság és afázia.
4. A szaruhártya örökletes disztrófiája látásvesztést okozhat, amelyet fájdalom, fotofóbia, könnyezés és szaruhártya-zavar okoz.
5. Diabetikus retinopátia.
A puffiens és a vérzés vizuális károsodáshoz vezet, ami előrehaladhat, ami teljes vaksághoz vezet. Megfigyelt kontrollált diabétesz esetén.
6. endophtalmitis.
Ez az intraokuláris gyulladás általában a szem, a szemészeti műtét stb. Az egyoldalú látásvesztés visszafordíthatatlan. A gyulladás akár a következő szemre is terjedhet.
7. glaukóma.
Ez a betegség progresszív károsodást okoz a látóidegben, ami teljes vaksághoz vezet. Ennek oka a megnövekedett intraokuláris nyomás. Néha a betegség akut szög-záró glaukóma formájában jelentkezik, amely sürgős kezelést igényel, mivel 3-5 napon belül teljes vaksághoz vezethet. De gyakrabban fordul elő a glaukóma évek óta, anélkül, hogy kihagyná.
8. övsömör (Herpes zoster vírus).
Ha a vírusfertőzés befolyásolja a nazociliarális ideget, kétoldalú vakság fordulhat elő. A betegséget az orr kiütése, a kötőhártya-gyulladás és a szemizmok bénulása kíséri.
9. hyphema - vér a szem elülső kamrájában.
A vér felhalmozódása megzavarhatja a fény észlelését a látás csökkentésével. A Hyphema általában a szemkárosodás eredménye.
10. szaruhártya - a szaruhártya gyulladása - végül az érintett szem teljes látásvesztését okozhatja. A betegséget könnyezés, fotofóbia, irritáció és szaruhártya opacifikáció kísérik.
11. Szem sérülés.
Hirtelen egyoldalú vagy kétoldalas vakság fordulhat elő a szemkárosodás miatt. A látásvesztés a traumában részleges vagy teljes, átmeneti vagy állandó lehet, attól függően, hogy mely struktúrák érintettek.
12. A látóideg atrófiája.
A látóideg degenerációja vagy atrófiája a látómező szűkülését, a színérzékelés romlását és a látás teljes elvesztését okozhatja. A atrófia spontán vagy gyulladásos betegségek következtében fordulhat elő.
13. ideggyulladás A látóideg (gyulladás) általában súlyos, de átmeneti egyoldalú látásvesztést eredményez. A gyulladást a tanuló lassú reakciója, a látásmező hibái és a szem körüli fájdalom, különösen, ha a szemgolyó mozog.
14. Paget-betegség.
Ebben a betegségben a cranialis idegek csontnyomása kétoldalú vaksághoz, halláskárosodáshoz, a fülek csengéséhez, szédüléshez és fejfájáshoz vezet. Jellemzője a csontok tartós, erős fájdalma.
15. A látóideg fejének duzzadása a megnövekedett intrakraniális nyomás miatt jelentkezik. Akut és krónikus formában fordulhat elő.
16. Hipofízis tumor.
Mivel a daganat növekszik a betegekben, a látáskárosodás a teljes kétoldalú vakság felé haladhat. Nystagmus, ptosis, szemmozgás korlátozása, kettős látás, fejfájás előfordulhat.
17. Retina artériás elzáródás.
Ez egy fájdalommentes, rendkívül veszélyes állapot, ami egyoldalú látásvesztést okoz, amely teljes vagy részleges lehet. Több órás kezelés nélkül, a vakság visszafordíthatatlanná válik, így a retina trombózist azonnal kezelni kell.
18. Retina leválás.
Ebben a súlyos állapotban fájdalommentes, hirtelen látásvesztés léphet fel. Sürgős kezelés szükséges.
19. Rift völgy láz.
Ennek a vírusbetegségnek az egyik szövődménye a retina gyulladása, amely látásvesztéshez vezethet. A betegség egyéb jelei: láz, izomfájdalom, gyengeség, szédülés, hátfájás. Egyes betegeknél encephalitis vagy hemorrhagiás szövődmények alakulnak ki.
20. Retina dystrophia fájdalommentes látásvesztést okoz. A vakok viszonylag gyorsan előfordulhatnak, vagy fokozatosan fejlődhetnek. A látásélesség sokkal rosszabb lehet éjszaka.
21. Stevens-Johnson-szindróma.
Ebben a súlyos betegségben a szaruhártya-hegesedés látásvesztéshez vezet, melyet plasztikus kötőhártya-gyulladás, szemfájdalom kísérhet. Egyéb tünetek: láz, kiütés, rossz közérzet, köhögés, torokfájás, hányás, mellkasi fájdalom, izmok és ízületek, veseelégtelenség.
22. Óriássejt arteritis.
A vérerek gyulladása vizuális problémákhoz, valamint egyoldalú, pulzáló fejfájáshoz vezet. Más tünetek közé tartozik a rossz közérzet, az anorexia, a fogyás, a gyengeség, az izomfájdalom és a kis hőmérséklet-emelkedés.
23. Trachoma (chlamydialis fertőzés).
Ez a ritka betegség kezdetben számos, a bakteriális kötőhártya-gyulladáshoz hasonló "kisebb" fertőzéssel kombinálva megjelenítheti a látáskárosodást. A jelei közé tartozik: a szemhéj gyulladása, fájdalom, fotofóbia, szemhéj, szemelváltozás stb.
24. Uveitis - az uvealis gyulladás (choroid) - egyoldalú látásvesztést okozhat. Uveitis okozhat fájdalmat, a kötőhártya vaszkuláris injekcióját, fotofóbiát, homályos látást, vizuális hibákat.
25. Üveges vérzés.
Ez az állapot a szemkárosodás, a szemdaganatok vagy a szisztémás betegségek (különösen a cukorbetegség, a magas vérnyomás, a sarlósejtes anaemia, a leukémia) eredménye. A vérzés hirtelen vakságot és bőrpírot okozhat. A látás elvesztése visszafordíthatatlan lehet.
A gyermekek vakságának egyéb veleszületett okai: Marfan szindróma, ambliópia (lusta szem) és retinitis pigmentosa.
A látásveszteség visszafordíthatatlan vagy ideiglenes lehet. De az átmeneti vakság néven ismert átmeneti látásvesztés megelőzheti a látás teljes elvesztését, és ezt csak a helyes diagnózis és az időben történő kezelés elkerülheti.
Ez a probléma bármilyen korban tapasztalható, de gyakrabban jellemző az idősebbek körében: a statisztikák szerint az esetek 80% -ánál az ilyen jogsértést a 60 év feletti embereknél észlelték.
 A betegség különböző módon jelentkezhet: néha mindkét szem megáll, de leggyakrabban egy szemre vonatkozik. A károsodás jellege is változhat, amely mind a látás éles romlásában, mind a részletek megkülönböztethetetlenségében és a „vak” zónák előfordulásában is kifejezhető, amikor a látómező egy személyben korlátozott (néha a látás részleges vagy teljes elrejtése lehetséges).
A betegség különböző módon jelentkezhet: néha mindkét szem megáll, de leggyakrabban egy szemre vonatkozik. A károsodás jellege is változhat, amely mind a látás éles romlásában, mind a részletek megkülönböztethetetlenségében és a „vak” zónák előfordulásában is kifejezhető, amikor a látómező egy személyben korlátozott (néha a látás részleges vagy teljes elrejtése lehetséges).
Az ilyen vakság hirtelen, nyilvánvaló ok nélkül következik be, és akár 20 percig is tarthat, de a szakértők biztosak: mindig vannak bizonyos előfeltételek a látás elvesztésére rövid időre. Az átmeneti vakságnak három fő oka van:
Ezek a betegség fő, de nem egyetlen okai: a kevésbé nyilvánvaló tényezők a vizuális funkciók átmeneti elvesztéséhez vezetnek.
 Ezt az állapotot aszthenopiának nevezik, és akkor fordulhat elő, ha a terhelések túl erősek és nem jellemzőek a szemre:
Ezt az állapotot aszthenopiának nevezik, és akkor fordulhat elő, ha a terhelések túl erősek és nem jellemzőek a szemre:
Ilyen esetekben a látás elvesztése más tünetekkel jár: a szemekben csípődés tapasztalható, könnyezés figyelhető meg, nehéz lesz a kis nyomtatás elolvasása, vagy az egyes részletekre összpontosítani. Ebben az esetben a legkisebb erőfeszítés szédülést és fejfájást okoz.
 Az ilyen vakságot a látás romlása a sötétben fejezi ki, és a fényintenzitás kulcsszerepet játszik. Ugyanakkor ennek a rendellenességnek a különböző variációi figyelhetők meg - a bizonyos (vagy bármilyen) színek észlelésének romlásától a látásélesség csökkenéséig; gyakran az emberekben ilyen esetekben a térbeli orientáció zavar.
Az ilyen vakságot a látás romlása a sötétben fejezi ki, és a fényintenzitás kulcsszerepet játszik. Ugyanakkor ennek a rendellenességnek a különböző variációi figyelhetők meg - a bizonyos (vagy bármilyen) színek észlelésének romlásától a látásélesség csökkenéséig; gyakran az emberekben ilyen esetekben a térbeli orientáció zavar.
A legtöbb esetben az átmeneti vakság fájdalom szindrómák nélkül folytatódik, és a betegek a szemeiként hirtelen megjelenő árnyékként vagy sötét foltként jellemzik az ilyen „akadályok” megjelenését az arc előtt álló függönyvel.
Annak ellenére, hogy szinte mindig ez az állapot gyorsan halad, azt bármikor meg lehet ismételni, mindkét szem láthatatlanná válhat egyszerre vagy felváltva.
Néha ez a jogsértés abban nyilvánul meg, hogy nem képes megkülönböztetni bizonyos színeket és árnyalatokat, az objektumok körvonalait, hogy meghatározzák alakjukat.
 A túlmunka esetein kívül minden más esetben a látás elvesztése rövid ideig az ateroszklerotikus betegségekkel és az érrendszeri betegségekkel kapcsolatos. Az ideiglenes vakság előfordulásának mechanizmusa a következő:
A túlmunka esetein kívül minden más esetben a látás elvesztése rövid ideig az ateroszklerotikus betegségekkel és az érrendszeri betegségekkel kapcsolatos. Az ideiglenes vakság előfordulásának mechanizmusa a következő:
Gyakran az ilyen vérrögöket csak az antikoagulánsok felírásával lehet kiküszöbölni a betegnek, de vannak olyan ajánlások listája, amelyek segíthetnek Önnek a probléma kezelésében, vagy jelentősen csökkenti annak előfordulásának valószínűségét.
 Fontos megérteni, hogy ha egy személy átmeneti látásvesztést szenvedett el, az élete végéig fennáll a visszaesés kockázata, ezért azoknak a betegeknek, akik ilyen betegséggel szembesülnek (különösen az időskorban), az alábbi irányelveket kell követniük.
Fontos megérteni, hogy ha egy személy átmeneti látásvesztést szenvedett el, az élete végéig fennáll a visszaesés kockázata, ezért azoknak a betegeknek, akik ilyen betegséggel szembesülnek (különösen az időskorban), az alábbi irányelveket kell követniük.
Ne tegye ki a szemet közvetlen napsugárzásnak, de a szabadban járás elkerülése nem szükséges. Elég, elhagyja a házat, sötét napszemüveget visel. Pontosan sötétített modelleket kell használni, amelyek nem adják át az ultraibolya sugárzást: a tükörfelülettel ellátott szemüveg látható fényt tükröz, de az ultraibolya sugárzás ellen erőteljes.
Szemész látogatása rendszeresen szükséges, és az összes receptje kötelező a végrehajtáshoz.
Érdemes különös figyelmet fordítani a táplálkozásra: a zsíros ételek fogyasztását meg kell szüntetni, ha több táplálékot adunk hozzá az étrendhez. Ideális esetben abba kell hagynia az ivást és a dohányzást, vagy legalábbis nem szabad visszaélnie ezeket a szokásokat.
 Az orvos vitaminokat szedhet, és egy speciális készítményt javasol, amely nemcsak az átmeneti látásvesztés valószínűségét csökkenti, hanem növeli az élességét is.
Az orvos vitaminokat szedhet, és egy speciális készítményt javasol, amely nemcsak az átmeneti látásvesztés valószínűségét csökkenti, hanem növeli az élességét is.
Ha a vakság, amely időről időre előfordul és elhalad a fiatalokban - valószínű, hogy ez a probléma átmeneti jellegű, és nem jelent fenyegetést.
Csak meg kell tennie az étrendjét, kövesse a napi rutint, és el kell kerülnie, hogy a számítógépen dolgozzon a túlterheléstől - és egy ilyen betegség egyáltalán nem jelenik meg.
 Továbbá ne vegye figyelembe az ideiglenes vakságot, amely a különböző műtéti műveletek után következik be, amikor a beteg nagy mennyiségű vért veszít. Ez vonatkozik a súlyos sérülésekre, valamint a szülésre is - ezekben az esetekben előfordulhat a látásvesztés, de idővel eltűnik a betegség.
Továbbá ne vegye figyelembe az ideiglenes vakságot, amely a különböző műtéti műveletek után következik be, amikor a beteg nagy mennyiségű vért veszít. Ez vonatkozik a súlyos sérülésekre, valamint a szülésre is - ezekben az esetekben előfordulhat a látásvesztés, de idővel eltűnik a betegség.
Az ideiglenes vakság kialakulása a helyettesítő alkohol használatából, bizonyos alkoholok és helyettesítőik használata miatt külön probléma. Ebben az esetben a vakság, amely a test mérgezésének eredményeként jelentkezik az első napon, az esetek 85% -ában halad. A fennmaradó 15% teljes vagy részleges látásvesztés.
 Bizonyos esetekben az idősek az ateroszklerózis és az ischaemia következtében ilyen jogsértéssel rendelkezhetnek, és még ha a beteg nem panaszkodik a szívproblémákról, érdemes nemcsak egy szemész és szemész, hanem egy kardiológus is megvizsgálni. Minél idősebb a páciens, annál nagyobb a kockázata annak, hogy a látásvesztés rövid időn belül gyakori elvesztése a szívrohamok és a stroke előfutára.
Bizonyos esetekben az idősek az ateroszklerózis és az ischaemia következtében ilyen jogsértéssel rendelkezhetnek, és még ha a beteg nem panaszkodik a szívproblémákról, érdemes nemcsak egy szemész és szemész, hanem egy kardiológus is megvizsgálni. Minél idősebb a páciens, annál nagyobb a kockázata annak, hogy a látásvesztés rövid időn belül gyakori elvesztése a szívrohamok és a stroke előfutára.
Az átmeneti látásvesztés túlnyomórészt az életkorral kapcsolatos, de bármilyen korban is előfordulhat. Ilyen esetekben ne fáradjon el mindent a fáradtságról, és feltételezze, hogy a probléma nem lesz komoly következményekkel jár. És még akkor is, ha ez rendkívül ritkán fordul elő, biztonságosnak kell lennie - hogy egy szemész megvizsgálja a súlyosabb betegségek megelőzését.
Ideiglenes látásvesztés általában hirtelen az egyik szemében jön, fájdalommentes, és a betegek hirtelen árnyékként írják le. Ez az állapot néhány percig tarthat, majd a látás visszatér. Néha ez a feltétel újra és újra megismétlődik. Előfordulhat -ban öv látásvesztés és a második szemben.
Általában az ateroszklerózis és különböző érrendszeri betegségekben szenvedő idős betegeknél a látás ideiglenes elvesztése jelentkezik. Ennek oka lehet az alacsony vérrögök (vérrögök), amelyek elválnak az artériák falától, és a szem véredényeibe kerülve blokkolják a retina vérellátását. Amikor egy vérrög elpusztul, elpusztul, és a látás helyreáll. A trombózis vagy embolia általában a carotis vagy a coronaria (szív) artériákban fordul elő. Az embolus lehet koleszterin vagy kalcium kristály.
Ez a probléma „ átmeneti ischaemiás rohamok ", Ami még eredményezhet szívroham vagy sértés .
Ugyanakkor a vérerek vizsgálatát is bemutatják, és lehetséges, hogy antikoagulánsokat írjanak elő.
is akut látásvesztés Lehet, hogy más problémákat okozhat, például:
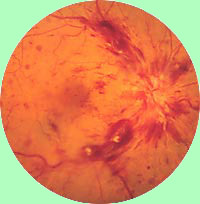
Ha a vérrög vagy embolus belép a retina artériába, eltömődhet, a véráramlás leállhat, és a látás elveszhet. Egyes esetekben a vérrög gyorsan feloldódhat, míg a látás helyreáll.
A kellően nagy thrombus esetében azonban a látás nem áll vissza. Általában a beteg nem tapasztal fájdalmat. A fájdalmak általában hiányoznak. Ha a retina vérellátása több mint 1,5 óráig megáll (megközelítőleg), a látás előfordulhat, hogy még a vérrög reszorpciója és a vérkeringés újraindítása esetén sem áll helyre.
(Az ábrán a fehér nyíl az artéria vérrögét mutatja.) Ez a feltétel a szívroham vagy a stroke kockázatát jelzi.
Ha a beteg azonnal egy szemészhez fordul, az előírt kezelés segít megelőzni visszafordíthatatlan látásvesztés.
 Vénás kiáramlás az edényekből retina egyetlen hajó által szállított központi retina véna. Ha ez a véna blokkolva van, különböző problémák léphetnek fel, amelyek arányosak az elzáródás mértékével. Ilyen patológia esetén a beteg megjegyzi:
Vénás kiáramlás az edényekből retina egyetlen hajó által szállított központi retina véna. Ha ez a véna blokkolva van, különböző problémák léphetnek fel, amelyek arányosak az elzáródás mértékével. Ilyen patológia esetén a beteg megjegyzi:
homályos látás
* kép elmosódása,
* úszó köd megjelenése
* vizuális mezők elvesztése.
Ezek a változások váratlanul előfordulnak, és egy bizonyos időszakban (néhány órától néhány napig) haladnak. Ezek a változások általában egy szemben fordulnak elő, ritkán mindkét szemben.
Ennek a patológiának az alapja általában vaszkuláris változások, vérrögök (mint az eltömődött artériáknál).
Ennek a betegségnek a leghatékonyabb kezelése az egyidejű betegségek (cukorbetegség, magas vérnyomás, atherosclerosis) kezelése abban a reményben, hogy a véráramlás helyreáll.
Az esetek mintegy egyharmadában a látás szinte teljesen helyreáll, egyharmadban - ugyanazon a szinten marad, harmadban pedig további romlás és jelentős látásvesztés.
A legnehezebb helyzetekben igénybe kell venniük lézeres kezelés veszélyes formák megelőzése érdekében glaukóma. a lézeres kezelés azonban nem fogja helyreállítani a látást.
sértés - Ez az agy vérkeringésének megsértése a hajó elzáródása következtében. Ha az elzáródás az agy vizuális lebenyeit ellátó edényekben történik, akkor látásvesztés léphet fel. Ha károsodás következik be, a vizuális mező egy kis része kiesik (úgynevezett vakfolt).
Két vizuális agyszem van - jobbra és balra. Mindkét szeme retinájának jobb oldali részéből, a jobb oldalon - a bal oldali feléből - látható kép látható. Ezért az agy fele legyőzésével mindkét szemben elvesznek a látómező megfelelő területei.
Stroke kezelés. Az agyi nyakbordákat ellátó rendszerben lévő edényeket ugyanúgy végzik, mint bármelyik stroke kezelése, terapeuta és neuropatológus részvételével.
A látásvesztés (amaurosis) a retina és más szembetegségek (például glaukóma vagy uveitis) leváltsága vagy ischaemiája, az optikai idegek károsodása, a vizuális kéreg kétoldali károsodása lehet. Az akut kialakulású látáskárosodásban szenvedő betegeket sürgősen kórházi kezelésre szorítják. Ugyanakkor fontos, hogy a mentőorvos összegyűjtse a látásvesztés kialakulását, és segít a kórházi stádiumban a diagnózis gyors megállapításában. Ebben a cikkben megvitatjuk, mi a hirtelen látásvesztés, a betegség okai.
A látásvesztés és a vakság okai
A szem egyik hirtelen látásvesztése általában a retina és a szem vagy a látóideg más szerkezeteinek károsodásának következménye. Az egyik leggyakoribb oka az átmeneti keringési zavar a retinában. Jellemzően a betegek fátyolra panaszkodnak, hirtelen a szem előtt esett, és néha csak a látómező izgalmas része. Néha ugyanakkor megsérti az érzékenységet és az átmeneti gyengeséget az ellentétes végtagokban. Az epizód időtartama - néhány perctől több óráig.
Az esetek 90% -ában az oka retinális artériás embolia, melyet a belső carotis artériában, az aortaívben vagy a szívből (gyakran szelepes elváltozásokkal vagy pitvarfibrillációval) érkező atheroscleroticus plakkok okoznak. Kevésbé a látásvesztés oka a vérnyomáscsökkenés a belső carotis artériájának durva stenózisában szenvedő betegben. Az egyik szemnél a hirtelen látásvesztés a stroke előfutára, és a beteg aktív vizsgálatának kell lennie. A stroke kialakulásának valószínűsége csökkenthető az aszpirin (naponta 100–300 mg) vagy közvetett antikoagulánsok (kardiogén embolia esetén) szedésével.
Migrén, mint a látásvesztés oka
Fiatal betegeknél a retina migrén az egyik szemben az átmeneti vakság oka lehet. A látás esése ebben az esetben egy migrénes aura, amely megelőzi a fejfájás kialakulását, vagy röviddel a megjelenése után következik be. Azonban még tipikus történelem esetén is ajánlott egy speciális vizsgálat segítségével kizárni az carotis artériák és a szív patológiáját. A klasszikus migrénes roham során a vizuális aurával differenciáldiagnosztikát is végzünk migrációs csillogó skotóma formájában, de a vizuális aura rendszerint jobb és / vagy baloldali látómezőt tartalmaz mindkét szemben, nem egy szemet, sőt, sötétben és a szemek zárva marad. .
Az ischaemiás neuropátia okozta látásvesztés
A látóideg elülső ischaemiás neuropathiáját a látóideget biztosító hátsó ciliarális artériában a véráramlás hiánya okozza. Klinikailag nyilvánvalóvá válik az egyik szem hirtelen látásvesztése, amelyet nem a szemgolyó fájdalma kísér. A látásvesztés diagnosztizálását könnyen meg lehet erősíteni azáltal, hogy megvizsgáljuk a látóideg fejében lévő duzzanatot és vérzéset feltáró alátétet.
Leggyakrabban hosszan tartó artériás hipertóniában és cukorbetegségben szenvedő betegeknél alakul ki, gyakran vasculitisben vagy policitémiaban szenvedő betegeknél. Az esetek 5% -ában (különösen a 65 évesnél idősebb betegeknél) a neuropátia időbeli artériával jár, és a második szem látásvesztésének megakadályozása érdekében kortikoszteroid terápiát kell azonnal felvenni. A temporális arteritis diagnózisát megkönnyíti a fájdalmas indukálódás azonosítása és a temporális artéria pulzálásának hiánya, valamint a reumás polimialgia jelei.
Kevésbé gyakori a látóideg hátsó iszkémiás neuropátia. Általában súlyos vérszegénység és artériás hipotenzió kombinációja okozza, és az ideginfarktus oka lehet a retrobulbar régióban. Néha a hátsó ischaemiás neuropátia a műtét, a gyomor-bélrendszeri vérzés, a trauma következtében a tömeges vérveszteség hátterében fordul elő. A fundusban bekövetkezett változások hiányoznak. Hipertenzív válság esetén a látás hirtelen csökkenése a retina arteriolák görcsének vagy a látóideg fejének ischaemiás ödémájának köszönhető. A vérnyomás szükségtelenül gyors csökkenése a látóideg fejének infarktájához vezethet.
A látásvesztés okai: Optikai neuritis
Az optikai neuritis - gyulladásos demyelinizáló betegség - gyakran magában foglalja az ideg retrobulbar részét (retrobulbar neuritis), így a szem alapjainak kezdeti vizsgálata nem mutat semmilyen patológiát. A legtöbb betegnél a látás jelentős csökkenése mellett fájdalom van a szemgolyóban, amit a mozgása súlyosbít. A látás elvesztése gyakran fiatal korban alakul ki, visszatérhet, és gyakran a sclerosis multiplex első megnyilvánulása. Nagy dózisú metilprednizolon intravénás beadása (1 g / nap 3 napig) felgyorsítja a gyógyulást.
Látásvesztés a toxikus neuropátia hátterén
A hirtelen vakság mindkét szemben az optikai idegek toxikus neuropathiájának megnyilvánulása lehet. A toxikus neuropátia metil-alkohollal, etilénglikollal (fagyálló) vagy szén-monoxid mérgezéssel járhat. További fokozatos fejlődése a neuropátia, szemideg atrófia a növekedési fázis nélkül lemezt ödéma lehet okozta számos gyógyszerek - kloramfenikol (kloramfenikol), amiodaron, streptomycin, isoniazid, penicillamin, a digoxin, a ciprofloxacin, és a mérgezés az ólom, arzén, vagy tallium.
Látásvesztés a megnövekedett intrakraniális nyomás miatt
A vakság az intrakraniális hipertónia és az optikai idegek stagnáló lemezeinek kialakulása (jóindulatú intrakraniális hypertonia vagy agydaganatok) is lehet. Gyakran előfordul, hogy rövid vagy homályos látás előfordul egy vagy mindkét szemben, ami akkor fordul elő, amikor a test helyzete megváltozik, és néhány másodpercig vagy percig tart. Folyamatos látásvesztés esetén a metilprednizolon (250-500 mg intravénás csepegtetés) bevezetése és a szemész és egy idegsebész egyidejű sürgős konzultációja szükséges.
Agyi agyi infarktus a látásvesztés oka
Az akut vakság mindkét szemen az okcipitalis lebeny kétoldali infarktusának következménye (kortikális vakság) és a basilar artéria elzáródása (általában embolia következtében) vagy hosszan tartó szisztémás artériás hipotenzió következtében fordulhat elő. A csigolya artériákban lévő ateroszklerotikus plakkok általában emboliaforrásként szolgálnak. A látásvesztést gyakran előzőleg vertebrobaszilláris elégtelenség epizódjai követik, amelyek egyoldalú vagy kétoldalú paresthesia vagy paresis, ataxia, dysarthria, hemianopia, szédülés, szellemkép. Az optikai idegek károsodása által okozott kétoldalú vaksággal ellentétben a pupillás reakciók érintetlenül maradnak a kortikális vakságban. Néhány kortikális vaksággal rendelkező beteg anoszognózist alakít ki: egy ilyen beteg tagadja a vakság jelenlétét, azt állítva, hogy a szoba sötét, vagy egyszerűen elfelejtette a szemüvegét.
Akut látásvesztés, mint a hisztéria tünete
Az akut látásvesztés pszichogén jellegű és a hisztéria egyik megnyilvánulása lehet. Általában az ilyen páciensek (gyakrabban fiatal nők) azt állítják, hogy a körülöttük lévő mindent a sötétségbe merítik (az organikus kortikális vaksággal rendelkező betegek gyakran nehezen írják le vizuális érzéseiket). A történelem gyakran más hisztérikus tüneteket tár fel (torokcsomó, pszeudoparezis, hisztérikus rohamok, mutizmus, hisztérikus járási zavarok). A pupilláris reakciók normálisak, nincsenek tünetek. Ellentétben másokkal, akiknek kötelező jelenléte és rendkívüli aggodalma további diagnosztikai kritériumként szolgálhat, a betegek gyakran nem aggódnak, hanem inkább nyugodtak, és néha titokzatosan mosolyognak („gyönyörűen közömbösek”).
Stroke, stroke-kezelés, stroke-megelőzés, hemorrhagiás stroke, ischaemiás stroke, Nemzetközi Idegsebészeti Központ.
A stroke akkor következik be, amikor az agy egy részének vérellátása megáll vagy jelentősen gyengül. Ennek eredményeként az agy nem kap elég oxigént és a szükséges tápanyagokat. Néhány perc elteltével az agysejtek meghalnak.
A stroke olyan állapot, amely sürgősségi ellátást igényel, mivel az orvosi ellátás időben történő biztosítása minimálisra csökkentheti az agykárosodást és a lehetséges szövődményeket.
A jó hír az, hogy a stroke gyógyítható és megelőzhető. A stroke megelőzésének fő célja a stroke fő kockázati tényezőinek szigorú ellenőrzése. Ezek közé tartozik a magas vérnyomás, a dohányzás és a magas koleszterinszint.
Vegye figyelembe az alább felsorolt tüneteket, ha azt gyanítja, hogy Ön vagy valaki közel van agyvérzéséhez. Emlékezzünk arra is, amikor ezek a tünetek elkezdődtek, mivel időtartamuk fontos lehet a kezelés kiválasztásában.
Fő tünetek:
Ha a fenti tünetek bármelyikét észleli, még akkor is, ha megváltozik vagy eltűnik, azonnal hívjon egy mentőt. Stroke esetén minden perc számít. Ne várjon, még akkor is, ha a stroke tünetei eltűnnek. Minél később kezdődik a stroke kezelése, annál nagyobb az agykárosodás és a fogyatékosság valószínűsége. A stroke-kezelés hatékonyságának maximalizálása érdekében szükséges, hogy az első tünetek megjelenésétől számított 60 percen belül a beteg a kórházba kerüljön.
Mit lehet tenni egy mentőre várva?
A stroke megzavarja a vér áramlását az agyon, és károsítja az agyszövetet. A stroke két fő típusa létezik. A leggyakoribb típus, az ischaemiás stroke az artérián átáramló véráramlás eredménye. Egy másik típus - a vérzéses stroke - az agyi edényből származó vérzés eredményeként következik be. Egy átmeneti ischaemiás roham (TIA) - néha mikro-stroke-ként - az agyon áthaladó véráramlás ideiglenes zavarából ered.
Ischaemiás stroke
A stroke közel 90 százaléka ischaemiás stroke. Ezek akkor fordulnak elő, ha az agyi artériák szűkültek vagy blokkolódnak, ami az agy véráramának éles csökkenését eredményezi (ischaemia). A véráramlás hiánya megfosztja az agyi sejteket az oxigéntől és a tápanyagtól, a sejtek elkezdhetnek halni néhány percen belül. Az ischaemiás stroke leggyakoribb típusai a következők:
Hemorrhagiás stroke
A vérzés orvosi értelemben a vérzés. Egy vérzéses stroke akkor következik be, amikor az agyi erek áramlik vagy megszakad. Az agyban fellépő vérzések számos, a véredényeket befolyásoló tényező következtében fordulhatnak elő, ideértve a kontrollált magas vérnyomást (magas vérnyomás) és az erek falaiban lévő gyenge pontokat (aneurizma). A vérzés kevésbé gyakori oka az arteriovenózus malformáció (AVM) megrepedése, amely vékonyfalú vérerek összezavarja és veleszületett rendellenesség. Kétféle vérzéses stroke létezik:
Átmeneti ischaemiás támadás (TIA)
Egy átmeneti ischaemiás roham (TIA) - néha mikrostroke - rövid távú epizódja a stroke kialakulásának hasonló tünetek kialakulásának. Az átmeneti ischaemiás roham oka az agy egy részének átmeneti csökkenése. A legtöbb esetben a TIA kevesebb, mint öt percig tart.
Az ischaemiás stroke-hoz hasonlóan, egy véralvadási zavar esetén a vérrög megzavarja az agy egy részének véráramlását. Azonban, ellentétben az agyvérzéssel, amelyet a vérellátás tartós hiánya és a szövetek gyakran visszafordíthatatlan károsodása jellemez, a TIA nem okoz jelentős kárt, mivel a hajó elzáródása átmeneti.
Kérjen sürgősségi orvosi segítséget akkor is, ha a betegség tünetei eltűnnek. Ha TIA-epizódja volt, ez azt jelenti, hogy az agyba vezető edények részben blokkolódnak vagy összezsugorodnak, és nagy a kockázata annak, hogy a stroke jelentős károsodással jár. Nehéz megkülönböztetni a stroke-ot és a TIA-t, csak a betegség tüneteinek jelenléte miatt. A tünetek egy része az agykárosodást okozó stroke jelenlétében is eltűnik.
Számos tényező növelheti a stroke kockázatát. Ezen tényezők némelyike növeli a szívbetegségek kialakulásának kockázatát. A stroke kockázati tényezői a következők:
Annak a ténynek köszönhetően, hogy a stroke kockázata az életkorral együtt, és a nők általában hosszabb ideig élnek, mint a férfiak, a nők nagyobb valószínűséggel megbetegszenek és meghalnak belőle.
A stroke átmeneti vagy tartós rokkantságot okozhat attól függően, hogy az agy milyen idő alatt szenved a véráramlás hiányától és mennyi az agy szenvedett. A komplikációk magukban foglalhatják:
Mint minden traumás agyi sérülésnél, ezeknek a szövődményeknek a kezelésének sikere személyenként változik.
A legmegfelelőbb kezelési módszer meghatározásához a mentőcsapatnak ki kell derítenie, hogy milyen típusú stroke van a betegnek és milyen agyi részei szenvedtek. A tünetek egyéb lehetséges okait, mint például az agydaganat vagy a gyógyszerreakció, ki kell zárni. Az orvos a következő vizsgálatokat alkalmazhatja:
A stroke sürgősségi kezelése attól függ, hogy milyen típusú - ischaemiás vagy hemorrhagiás stroke.
Ischaemiás stroke
Az ischaemiás stroke kezeléséhez az orvosnak gyorsan vissza kell állítania a véráramlást az agyba.
Gyógyszeres kezelés. A vérhígítókkal történő terápia 4,5 órán belül kezdődik - és minél hamarabb, annál jobb. Ez javítja a túlélési esélyeket és csökkenti a stroke komplikációit. Ehhez:
Más vérhígítók, például varfarin, heparin és klopidogrél is alkalmazhatók, de nem sürgősségi kezelésre.
A kezelésben Az ischaemiás stroke gyakran olyan eljárásokat igényel, amelyeket a lehető leggyorsabban végre kell hajtani. Ezek a következők:
Egyéb eljárások. Az ismétlődő stroke vagy TIA kockázatának csökkentése érdekében az orvos javasolhat eljárásokat a szűkített plakk artériák megnyitására. Ezek a következők lehetnek:
Hemorrhagiás stroke
A vérzéses stroke sürgősségi kezelése esetén a hangsúly a vérzés szabályozására és az agyban lévő nyomás csökkentésére irányul.
Sürgősségi intézkedések. Ha a vérrögképződés megelőzése érdekében warfarint vagy trombocita-ellenes gyógyszereket szed, pl. Szükség lehet a vérnyomás csökkentésére szolgáló gyógyszerekre. Tilos az aszpirin és a szöveti plazminogén aktivátor használata, mivel ez súlyosbíthatja a vérzést.
A vérzés kezelése általában ágyágyat foglal magában. Ha a vérzési terület nagy, a vér eltávolításához és az agyra gyakorolt nyomás enyhítéséhez műtétre lehet szükség.
A vérerek sebészeti rekonstrukciója. A műtét bizonyos vérérrendszeri rendellenességek javítására használható a vérzéses stroke-hoz. Az orvos ajánlhat ezek közül az egyiket az agyvérzés vagy az aneurizmák vagy az arteriovenózisos rendellenességek spontán szakadásának nagy kockázata miatt:
Az első lépések után a stroke kezelése arra összpontosít, hogy segítsen a páciensnek, hogy helyreállítsa erejét, funkcióit és visszatérjen a független élethez. A hatás a sérült agy területétől és a sérülés nagyságától függ. Az agy jobb oldalának sérülése befolyásolhatja a mozgást és az érzést a test bal oldalán. Az agy bal felének sérülése befolyásolhatja a jobb oldali mozgást, beszédzavarokat okozhat. Ezenkívül a stroke betegek légzési, nyelési, kiegyensúlyozási és hallási problémákat okozhatnak. Lehetséges látásvesztés, bélműködés és hólyag.
A stroke-ot szenvedőknek rehabilitációs programokkal kell kezelniük. Az orvos segít kiválasztani egy programot, figyelembe véve az életkorot, az általános egészségi állapotot és a fogyatékosság mértékét. Figyelembe veszik az életmódot, az érdekeket és a prioritásokat, más családtagok jelenlétét is.
A rehabilitációs program a kórházból történő kiszállítás előtt megkezdődhet. Folytatódhat a rehabilitációs részlegekben, szanatóriumokban, otthon. A stroke utáni helyreállítás mértéke különböző a különböző embereknél.
A stroke megelőzésének elsődleges fontossága a kockázati tényezők azonosítása, az orvos ajánlásainak végrehajtása és az egészséges életmód betartása. Ha Önnek stroke vagy TIA volt, ezek az intézkedések segítenek elkerülni az ismétlődést. Az egészséges életmód a következőket tartalmazza:
Az orvos fontolóra veheti az agrenox, egy olyan gyógyszer adagolását is, amely az aszpirin és a dipiridamol alacsony dózisát egyesíti a véralvadás csökkentése érdekében. Talán a klopidogrél (Plavix) vagy a tiklopidin (Ticlid) kinevezése.
Bármi legyen is a vakság okai, mindannyian azt mondják, hogy a vizuális készülék egy bizonyos ponton legyőzött. Egy személy elveszítheti a részleges vagy teljes látási képességét. Minden attól függ, hogy milyen súlyos a helyzet, és mennyi ideig tart a betegség orvosi beavatkozás nélkül. Az orvosok szerint sokan megőrizhetik a vizuális funkciót, ha jobban kezelik az egészségüket.
Különböző kóros rendellenességek hozzájárulnak a vakság előfordulásához.
A vak vakáció veszélye akkor jelenik meg, ha:
Hasonló változások figyelhetők meg számos betegség kialakulása következtében. A szürkehályog vagy glaukóma szenvedő betegek általában vaksággal találkoznak.
Ezeken a betegségeken kívül a súlyos veszély az ilyen betegségek jelenléte: 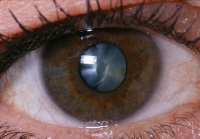
A látáselemző traumás sérülése következtében az egyik szemben lévő vakok nem zárhatók ki. A visszafordíthatatlan változások gyakran az agy hátsó részének sérülésének következményei.
Az idősebb embereket rendszeresen megfigyelni kell egy szemésznél, mivel a vizuális funkció elvesztésének lehetősége nagyon magas.
Ha a terhesség alatt néhány negatív tényező bekövetkezik, a baba vakon haladhat. Például a rubeola vírus, amely az anyai vérrel a fejlődő magzathoz jut, súlyos állapotokat okozhat a babában, különösen a szürkehályog. Amikor a szaruhártya elveszíti az A-vitamint, a gyermekben xerophthalmia található. Az idő előtti csecsemők retinopátiajában visszafordíthatatlanul elveszett látvány, melyet patinás változások követnek a retinában.
A látási képesség elvesztése gyakran kémiai mérgezés után következik be. Például a metanol miatt az emberek nemcsak vakok, hanem meghalnak. Kis mennyiségű metil-alkohol (30 ml) elegendő ahhoz, hogy megállítsa a látóideg működését.
 A vakság nem külön betegség. Előfordulását a vizuális rendszerrel közvetlenül összefüggő betegségek, patológiák és rendellenességek váltják ki. Ezt a kifejezést különböző államoknak nevezik, ahol teljes vagy majdnem teljes látásvesztés van.
A vakság nem külön betegség. Előfordulását a vizuális rendszerrel közvetlenül összefüggő betegségek, patológiák és rendellenességek váltják ki. Ezt a kifejezést különböző államoknak nevezik, ahol teljes vagy majdnem teljes látásvesztés van.
Az orvostudományban az ilyen típusú vakságokat megkülönböztetjük:
A vakságban szenvedőknek gyakori jelei vannak ennek az állapotnak. Mindazonáltal mindegyik válaszol a meglévő tünetekre saját útján. Ha egy személy soha nem látott, nem lesz sok lehetősége arra, hogy alkalmazkodjon egy többé-kevésbé normális létezéshez. És azok az emberek, akiknek a látása eltűnt nem fokozatosan, de hirtelen, sok problémával szembesül.
A vakság okától függően a jelek megjelenhetnek az alábbi formában:
A pihenés ideje alatt egy személynek nem lehetnek nyilvánvaló patológiás megnyilvánulásai. Az oldalról ilyen pillanatban lehetetlen megérteni, hogy vizuális eltérésekkel rendelkezik.
A vakság jelei akkor mutatkoznak meg, ha szükség van mozgásra. A vizuális funkciók teljes elvesztésével a hangra adott válasz fokozódik, ami segít jobban navigálni, miközben a személy arra a irányra néz, ahonnan a hang jön.
Ha a szaruhártya fertőzött, fehérvé válik. A szem színes része teljesen zárt, átlátszatlan héj lehet. A tanuló színe megváltozik egy szürkehályoggal.
 A diagnózis és a megelőzés jellemzői
A diagnózis és a megelőzés jellemzőiAhhoz, hogy megértsük, mennyire erősen kifejeződik a patológia, az orvos olyan speciális skálát használ, amellyel tesztel. A perimetria és a kampimetria azok a módszerek, amelyekkel a vizuális mezők határait vizsgáljuk.
Ha a szemész azt gyanítja, hogy a betegnek színérzékelési problémái vannak, akkor Rabkin-táblákat használnak. A jogsértések arról szólnak, hogy nem lehet megkülönböztetni bizonyos karaktereket. A színvakságot gyakran anomaloszkóppal diagnosztizálják.
A legtöbb szakértő szerint a látásvesztést szenvedő betegek közel 80% -a elkerülhette volna hasonló állapotot.
Ehhez megfelelő intézkedéseket kell hozni időben, és nem szabad figyelmen kívül hagyni a tanácsot, aminek köszönhetően a szemek egészségesek maradnak:
A diabéteszes retinopátia kialakulásának megelőzése érdekében: 
Ha egy személy tudatában van annak a betegségnek a jelenlétében, amelyben nagy valószínűséggel veszíthet látását, folyamatosan szemésznek kell vizsgálnia. Az egészséghez való hozzáállás miatt hatékony terápiás módszereket alkalmaznak abban a szakaszban, amikor a vizuális funkció csökkenésének legkisebb tünetei megjelennek. Ezenkívül nem kell késedelmesen kérnie a segítséget, ha a negatív változásokat önállóan azonosították.
A gyógyíthatatlan patológiával a betegeknek felül kell vizsgálniuk szokásaikat. Napi tevékenységüket speciális eszközök és néhány hatékony módszer segítségével végezhetik el.