Для цитирования:
Княжеская Н.П. Глюкокортикостероиды в терапии бронхиальной астмы // РМЖ. 2002. №5. С. 245
Кафедра пульмонологии ФУВ РГМУ
В последние годы отмечен значительный прогресс в лечении бронхиальной астмы (БА) . По-видимому, это связано с определением БА, как хронического воспалительного заболевания дыхательных путей, и вследствие этого - с широким применением ингаляционных глюкокортикостероидов (ГКС) в качестве базисных противовоспалительных препаратов. Однако несмотря на достигнутые успехи, уровень контроля над течением заболевания нельзя считать удовлетворительным. Так, например, почти каждый третий больной БА, как минимум, 1 раз в месяц просыпается ночью в связи с симптомами болезни. Более половины больных имеют ограничения физической активности, более трети вынуждены пропускать занятия в школе или отсутствовать на работе. Более 40% больных вынуждены обращаться за неотложной помощью вследствие обострения заболевания. Причины подобной ситуации многообразны, и не последнюю роль в этом играет недостаточная осведомленность врача в патогенезе БА и, соответственно, выбор неправильной тактики лечения.
Определение и классификация БА
Бронхиальная астма - хроническое заболевание дыхательных путей, в котором принимают участие многие клетки: тучные клетки, эозинофилы и Т-лимфоциты. У предрасположенных лиц это воспаление приводит к повторным эпизодам хрипов, одышки, тяжести в грудной клетке и кашлю, особенно ночью и/или ранним утром. Эти симптомы сопровождаются распространенной, но вариабельной обструкцией бронхиального дерева, которая, по крайней мере, частично обратима, спонтанно или под влиянием лечения. Воспаление также вызывает увеличение ответа дыхательных путей на различные стимулы (гиперреактивность).
Ключевыми положениями определения следует считать следующие:
1. БА - хроническое персистирующее воспалительное заболевание дыхательных путей вне зависимости от тяжести течения.
2. Воспалительный процесс приводит к гиперреактивности бронхов, обструкции и появлению респираторных симптомов.
3. Обструкция дыхательных путей обратима, по крайней мере, частично.
4. Атопия - генетическая предрасположенность к продукции иммуноглобулинов класса Е (может присутствовать не всегда).
Бронхиальную астму можно классифицировать на основе этиологии, тяжести течения и особенностей проявления бронхиальной обструкции.
Однако в настоящее время бронхиальную астму в первую очередь следует классифицировать по степени тяжести, т. к. именно это отражает степень выраженности воспалительного процесса в дыхательных путях и определяет тактику противовоспалительной терапии.
Степень тяжести определяется по следующим показателям:
Существует 5 степеней тяжести течения БА: легкая интермиттирующая; легкая персистирующая; средней тяжести персистирующая; тяжелая персистирующая; тяжелая персистирующая стероидозависимая (табл. 1).
БА интермиттирующего течения: симптомы астмы реже 1 раза в неделю; короткие обострения (от нескольких часов до нескольких дней). Ночные симптомы 2 раза в месяц или реже; отсутствие симптомов и нормальная функция легких между обострениями: пиковая скорость выдоха (ПСВ) > 80% от должного и колебания ПСВ менее 20%.БА легкого персистирующего течения . Симптомы 1 раз в неделю или чаще, но реже 1 раза в день. Обострения заболевания могут нарушать активность и сон. Ночные симптомы возникают чаще 2 раз в месяц. ПСВ более 80% от должного; колебания ПСВ 20-30%.
БА средней тяжести . Ежедневные симптомы. Обострения нарушают активность и сон. Ночные симптомы возникают более 1 раза в неделю. Ежедневный прием b 2 -агонистов короткого действия. ПСВ 60-80% от должного. Колебания ПСВ более 30%.
БА тяжелого течения: постоянные симптомы, частые обострения, частые ночные симптомы, физическая активность ограничена проявлениями астмы. ПСВ менее 60% от должного; колебания более 30%.
Необходимо отметить, что определение степени тяжести астмы по этим показателям возможно только перед началом лечения. Если больной уже получает необходимую терапию, то ее объем также должен учитываться. Таким образом, если у пациента по клинической картине определяется легкая персистирующая астма, но при этом он получает медикаментозное лечение, соответствующее тяжелой персистирующей астме, то у данного пациента диагностируется БА тяжелого течения.
БА тяжелого течения стероидозависимая: независимо от клинической картины пациент, получающий длительное лечение системными кортикостероидами, должен быть расценен, как страдающий БА тяжелого течения.
Ингаляционные ГКС
Рекомендован ступенчатый подход к терапии БА
в зависимости от тяжести ее течения (табл. 1). Все препараты для лечения БА разделены на две основные группы: для длительного контроля воспалительного процесса и средства для купирования острых симптомов астмы. Основой терапии для длительного контроля воспалительного процесса являются ингаляционные глюкокортикостероиды (ИГКС), которые следует применять, начиная со второй ступени (легкое персистирующее течение) до пятой (тяжелое стероидозависимое течение). Поэтому в настоящее время ИГКС рассматриваются в качестве средств первой линии для терапии БА. Чем выше степень тяжести течения БА, тем большие дозы ИГКС следует применять. По данным ряда исследований, у пациентов, начавших лечение ИГКС не позже двух лет от начала заболевания, отмечены существенные преимущества в улучшении контроля над симптомами астмы по сравнению с группой, начавшей лечение ИГКС по прошествии более чем 5 лет от дебюта заболевания.
Механизмы действия и фармакокинетика
ИГКС способны связываться со специфическими рецепторами в цитоплазме, активируют их и образуют с ними комплекс, который затем димеризуется и перемещается в ядро клетки, где связывается с ДНК и взаимодействует с механизмами транскрипции ключевых ферментов, рецепторов и других сложных белков. Это приводит к проявлению фармакологического и терапевтического действия.
Противовоспалительный эффект ИГКС связан с их ингибирующим действием на клетки воспаления и их медиаторы, включая продукцию цитокинов, вмешательство в метаболизм арахидоновой кислоты и синтез лейкотриенов и простагландинов, предотвращение миграции и активации клеток воспаления. ИГКС увеличивают синтез противовоспалительных белков (липокортина-1), увеличивают апоптоз и снижают количество эозинофилов путем ингибирования интерлейкина-5. Таким образом, ИГКС приводят к стабилизации клеточных мембран, уменьшают проницаемость сосудов, улучшают функцию b -рецепторов как путем синтеза новых, так и повышая их чувствительность, стимулируют эпителиальные клетки.
ИГКС отличаются от системных глюкокортикостероидов своими фармакологическими свойствами: липофильностью, быстротой инактивации, коротким периодом полувыведения из плазмы крови. Важно учитывать, что лечение ИГКС является местным (топическим), что обеспечивает выраженные противовоспалительные эффекты непосредственно в бронхиальном дереве при минимальных системных проявлениях. Количество ИГКС, доставляемое в дыхательные пути, зависит от номинальной дозы препарата, типа ингалятора, наличия или отсутствия пропеллента, а также техники выполнения ингаляции. До 80% пациентов испытывают сложности при использовании дозированных аэрозолей.
Наиболее важной характеристикой для проявления селективности и времени задержки препарата в тканях является липофильность . Благодаря липофильности ИГКС накапливаются в дыхательных путях, замедляется их высвобождение из тканей и увеличивается их сродство к глюкокортикоидному рецептору. Высоколипофильные ИГКС быстрее и лучше захватываются из просвета бронхов и длительно задерживаются в тканях дыхательных путей. ИГКС отличает от системных препаратов их топическое (местное) действие. Поэтому бесполезно назначать ингаляции системных ГКС (гидрокортизона, преднизолона и дексаметазона): эти препараты вне зависимости от способа применения обладают только системным действием.
В многочисленных рандомизированных плацебо-контролируемых исследованиях у больных БА показана эффективность всех доз ИГКС в сравнении с плацебо.
Системная биодоступность складывается из пероральной и ингаляционной. От 20 до 40% от ингалируемой дозы препарата попадает в дыхательные пути (это величина значительно варьирует в зависимости от средства доставки и от ингаляционной техники пациента). Легочная биодоступность зависит от процента попадания препарата в легкие, наличия или отсутствия носителя (лучшие показатели имеют ингаляторы, не содержащие фреон) и от абсорбции препарата в дыхательных путях. 60-80% ингаляционной дозы оседает в ротоглотке и проглатывается, подвергаясь затем полному или частичному метаболизму в желудочно-кишечном тракте и печени. Пероральная доступность зависит от абсорбции в желудочно-кишечном тракте и от выраженности эффекта «первого прохождения» через печень, благодаря чему в системный кровоток поступают уже неактивные метаболиты (за исключением беклометазона 17-монопропионата - активного метаболита беклометазона дипропионата). Дозы ИГКС до 1000 мкг/сутки (для флютиказона до 500 мкг/сут) обладают незначительным системным действием.
Все ИГКС имеют быстрый системный клиренс , сравнимый с величиной печеночного кровотока. Это один из факторов, снижающих системное действие ИГКС.
Характеристика наиболее часто используемых препаратов
К ИГКС относятся беклометазона дипропионат, будесонид, флютиказона пропионат, флунизолид, триамсинолона ацетонид, мометазона фуроат. Они выпускаются в виде дозированных аэрозолей, порошковых ингаляторов, а также в виде растворов для ингаляции через небулайзер (будесонид).
Беклометазона дипропионат . Применяется в клинической практике более 20 лет и остается одним из самых эффективных и часто используемых препаратов. Разрешено применение препарата у беременных. Выпускается в виде дозированного аэрозольного ингалятора (Бекотид 50 мкг, Беклофорте 250 мкг, Альдецин 50 мкг, Беклокорт 50 и 250 мкг, Бекломет 50 и 250 мкг/доза), дозированного ингалятора, активируемого вдохом (Беклазон Легкое Дыхание 100 и 250 мкг/доза), порошкового ингалятора (Бекодиск 100 и 250 мкг/доза ингалятор Дискхалер; мультидозовый ингалятор Изихейлер, Бекломет 200 мкг/доза). Для ингаляторов Бекотид и Беклофорте производятся специальные спейсеры - «Волюматик» (клапанный спейсер большого объема для взрослых) и «Бэбихалер» (2-клапанный спейсер малого объема с силиконовой лицевой маской для детей раннего возраста).
Будесонид . Современный высокоактивный препарат. Используется в виде дозированного аэрозольного ингалятора (Будесонид-мите 50 мкг/доза; Будесонид-форте 200 мкг/доза), порошкового ингалятора (Пульмикорт Турбухалер 200 мкг/доза; Бенакорт Циклохалер 200 мкг/доза) и суспензии для небулайзера (Пульмикорт 0,5 и 0,25 мг/доза). Пульмикорт Турбухалер - единственная лекарственная форма ИГКС, не содержащая носителя. Для дозированных ингаляторов Будесонид мите и Будесонид форте производится спейсер. Будесонид является составной частью комбинированного препарата Симбикорт.
Будесонид имеет наиболее благоприятный терапевтический индекс, что связано с его высоким сродством к глюкокортикоидным рецепторам, и ускоренным метаболизмом после системной абсорбции в легких и кишечнике. Будесонид является единственным ИГКС, для которого доказана возможность однократного применения. Фактор, обеспечивающий эффективность применения будесонида один раз в день, - ретенция будесонида в дыхательных путях в виде внутриклеточного депо благодаря обратимой эстерификации (образованию эфиров жирных кислот). При снижении концентрации свободного будесонида в клетке активируются внутриклеточные липазы, высвобождающийся из эфиров будесонид вновь связывается с рецептором. Подобный механизм не свойственен другим ГКС и позволяет пролонгировать противовоспалительный эффект. В ряде исследований показано, что внутриклеточное депонирование может оказаться более важным в плане активности препарата, чем сродство к рецептору.
Исследования последних лет по препарату Пульмикорт Турбухалер доказали, что он не влияет на конечный рост при длительном применении у детей, на минерализацию кости, не вызывает ангиопатию и катаракту. Пульмикорт также рекомендован к применению у беременных: установлено, что его применение не вызывает увеличения числа аномалий плода. Пульмикорт Турбухалер является первым и единственным ИГКС, которому FDA (организация по контролю за лекарственными средствами в США) присвоила категорию «В» в рейтинге лекарств, назначаемых при беременности. В эту категорию включаются лекарства, прием которых в период беременности является безопасным. Остальные ИГКС относятся к категории «С» (прием их во время беременности не рекомендуется).
Флютиказона пропионат . Самый высокоактивный препарат на сегодняшний день. Обладает минимальной пероральной биодоступностью (<1%). Эквивалентные терапевтические дозы флютиказона почти в два раза меньше, чем у беклометазона и будесонида в аэрозольном ингаляторе и сопоставимы с дозами будесонида в Турбухалере (табл. 2). По данным ряда исследований, флютиказона пропионат больше угнетает надпочечники, но в эквивалентных дозах имеет сходную с другими ИГКС активность в отношении надпочечников.
Представлен в виде дозированного аэрозольного ингалятора (Фликсотид 50, 125 и 250 мкг/доза) и порошкового ингалятора (Фликсотид Дискхалер - ротадиски 50, 100, 250 и 500 мкг/доза; Фликсотид Мультидиск 250 мкг/доза). Для аэрозольных ингаляторов производятся специальные спейсеры - «Волюматик» (клапанный спейсер большого объема для взрослых) и «Бэбихалер» (2-клапанный спейсер малого объема с силиконовой лицевой маской для детей раннего возраста). Флютиказон является составной частью комбинированного препарата Серетид Мультидиск.
Флунизолид . Препарат с низкой глюкокортикоидной активностью. На отечественном рынке представлен торговой маркой Ингакорт (дозированный ингалятор 250 мкг/доза, со спейсером). Несмотря на высокие терапевтические дозы, практически не имеет системных эффектов в связи с тем, что уже при первом прохождении через печень на 95% превращается в неактивное вещество. В настоящее время в клинической практике используется достаточно редко.
Триамсинолона ацетонид . Препарат с низкой гормональной активностью. Дозированный ингалятор 100 мкг/доза. Торговая марка Азмакорт, на российском рынке не представлен.
Мометазона фуроат . Препарат с высокой глюкокортикоидной активностью. На российском рынке представлен только в виде назального спрея Назонекс.
Клинические испытания, сравнивавшие эффективность ИГКС в виде улучшения симптомов и показателей функции внешнего дыхания, показывают, что:
Нежелательные эффекты
Современные ИГКС относятся к препаратам с высоким терапевтическим индексом и имеют высокий профиль безопасности даже при длительном применении. Выделяют системные и местные нежелательные эффекты. Системные нежелательные эффекты могут стать клинически значимыми только при использовании высоких доз. Они зависят от сродства препаратов к рецептору, липофильности, объема распределения, периода полувыведения, биодоступности и других факторов. Риск возникновения системных нежелательных для всех имеющихся в настоящее время ИГКС коррелирует с желательными эффектами в дыхательных путях. Применение ИГКС в среднетерапевтических дозах снижает риск возникновения системных эффектов.
В основном побочные эффекты ИГКС связаны с их путем применения и сводятся к кандидозу полости рта, осиплости голоса, раздражению слизистой и кашлю. Чтобы избежать этих явлений, необходима правильная техника ингаляции и индивидуальный подбор ИГКС.
Комбинированные препараты
Несмотря на то, что ИГКС являются основой терапии БА, они не всегда позволяют полностью контролировать воспалительный процесс в бронхиальном дереве и, соответственно, проявления БА. В связи с этим возникала необходимость в назначении b 2 -агонистов короткого действия по потребности или регулярно. Таким образом появилась острая потребность в новом классе препаратов, свободных от недостатков, которые присущи b 2 -агонистам короткого действия, и обладающих доказанным длительным протективным и противовоспалительным действием на дыхательные пути.
Были созданы и в настоящее время широко применяются b 2 -агонисты длительного действия, которые на фармацевтическом рынке представлены двумя препаратами: формотерола фумаратом и сальметерола ксинафоатом. В современных руководствах по терапии астмы рекомендовано добавление b 2 -агонистов длительного действия при недостаточном контроле БА монотерапией ингаляционными ГКС (начиная со второй ступени). В ряде исследований было показано, что комбинация ингаляционного ГКС с b 2 -агонистом длительного действия более эффективна, чем удвоение дозы ингаляционных ГКС, и приводит к более значимому улучшению функции легких и лучшему контролю над симптомами астмы. Было показано также снижение количества обострений и значимое улучшение качества жизни у пациентов, получающих комбинированную терапию. Таким образом, появление комбинированных препаратов, содержащих ингаляционный ГКС и b 2 -агонист длительного действия, - отражение эволюции взглядов на терапию БА.
Главным преимуществом комбинированной терапии является повышение эффективности лечения при использовании более низких доз ИГКС. Кроме того, соединение двух препаратов в одном ингаляторе облегчает пациенту выполнение назначений врача и потенциально улучшает комплайнс.
Серетид Мультидиск . Составными компонентами являются сальметерола ксинафоат и флютиказона пропионат. Обеспечивает высокий уровень контроля над симптомами БА. Используется только в качестве базисной терапии, может назначаться, начиная со второй ступени. Препарат представлен в различных дозировках: 50/100, 50/250, 50/500 мкг сальметерола/флютиказона в 1 дозе. Мультидиск относится к ингаляционным устройствам малого сопротивления, что позволяет использовать его и у пациентов со сниженной скоростью вдоха.
Симбикорт Турбухалер . Составными компонентами являются будесонид и формотерола фумарат. На российском рынке представлен в дозировке 160/4,5 мкг в 1 дозе (дозы препаратов указаны как доза на выходе). Важная особенность Симбикорта - возможность использовать его как для базисной терапии (для контроля воспалительного процесса), так и для немедленного облегчения симптомов астмы. Это обусловлено прежде всего свойствами формотерола (быстрое начало действия) и способностью будесонида активно действовать в течение 24 часов на слизистую бронхиального дерева.
Симбикорт дает возможность индивидуального гибкого дозирования (1-4 ингаляционные дозы в сутки). Симбикорт можно использовать, начиная со 2 ступени, но особенно он показан пациентам с нестабильной астмой, для которой характерны внезапные тяжелые приступы затрудненного дыхания.
Системные ГКС
Системные ГКС применяются в основном для купирования обострения БА. Наиболее эффективны пероральные ГКС. Внутривенно кортикостероиды назначают при обострении БА, если более желателен внутривенный доступ, или при нарушении всасывания из желудочно-кишечного тракта, используя высокие дозы (до 1 г преднизолона, метилпреднизолона и гидрокортизона). Кортикостероиды приводят к клинически значимому улучшению спустя 4 часа после их введения.
При обострении БА показан короткий курс пероральных ГКС (7-14 дней), причем начинают с высоких доз (30-60 мг преднизолона). В последних публикациях рекомендуют следующий короткий курс системных ГКС при не угрожающих жизни обострениях: 6 таблеток преднизолона утром (30 мг) в течение 10 дней с последующим прекращением приема. Хотя схемы лечения системными ГКС могут быть различными, основополагающими принципами являются назначение их в высоких дозах для быстрого достижения эффекта и последующая быстрая отмена. Следует помнить, что как только пациент оказывается готовым к приему ингаляционных ГКС, они должны быть ему назначены с соблюдением ступенчатого подхода.
Системные глюкокортикоиды следует назначить, если:
Нежелательно использование пролонгированных форм системных стероидов для купирования обострений и проведения поддерживающей терапии БА.
Для длительной терапии при тяжелом течении БА системные ГКС (метилпреднизолон, преднизолон, триамсинолон, бетаметазон) следует назначать в наименьшей эффективной дозе. При длительном лечении альтернирующая схема назначения и прием в первой половине дня (для уменьшения влияния на циркадные ритмы секреции кортизола) вызывают наименьшее количество побочных эффектов. Следует подчеркнуть, что во всех случаях назначения системных стероидов больному должны быть назначены высокие дозы ингаляционных ГКС. Из пероральных ГКС предпочтение отдается тем, у которых отмечается минимальная минералокортикоидная активность, относительно короткий период полураспада и ограниченное действие на поперечно-полосатую мускулатуру (преднизолон, метилпреднизолон).
Стероидозависимость
Пациентам, которые вынуждены постоянно принимать системные ГКС, следует уделять особое внимание. Существует несколько вариантов формирования стероидозависимости у пациентов с БА и другими заболеваниями, сопровождающимися бронхообструкцией:
1. Бронхиальная астма. Глобальная стратегия: совместный доклад Национального института Сердце, Легкие, Кровь и Всемирной организации здравоохранения. Пульмонология, 1996.
2. Бронхиальная астма. Руководство для врачей России (формулярная система). «Пульмонология», приложение-99.
3. Ведущие направления в диагностике и лечении бронхиальной астмы. Основные положения отчета группы экспертов EPR-2. National Institute of Health. National Heart, Lung and Blood Institute. NIH publication-97. Перевод под ред. Проф. Цой А.Н., М, Грантъ,1998.
4. Ильина Н.И. Ингаляционные глюкокортикоиды. Астма.ru. Аллергические и респираторные заболевания. 0*2001 (пилотный выпуск).
5. Огородова Л.М. Системы ингаляционной доставки препаратов в дыхательные пути. Пульмонология, 1999; №1, 84-87
6. Формулярная система: лечение бронхиальной астмы. Астма. ru ,0. 2001, 6-9
7. Чучалин А.Г. Бронхиальная астма. Москва, 1997.
8. Цой А.Н. Ингаляционные глюкокортикоиды: эффективность и безопасность. РМЖ 2001; 9: 182-185
9. Цой А.Н. Сравнительная фармакокинетика ингаляционных глюкокортикоидов. Аллергология 1999; 3: 25-33
10. Agertoft L., Pedersen S. Effect of long-term treatment with inhaled budesonide on adult height in children with asthma. N Engl J Med 2000; 343: 1064-9
11. Ankerst J., Persson G., Weibull E. A high dose of budesonide/formoterol in a single inhaler was well tolerated by asthmatic patients. Eur Respir J 2000; 16 (Suppl 31): 33s+poster
12. Barnes P.J. Inhaled glucocorticoides for asthma. N. Engl. Med. 1995; 332: 868-75
13. Beclomethasone Dipropionate and Budesonide. The clinical evidence Reviewed. Respir Med 1998; 92 (Suppl B)
14. The British Guidelines on Asthma Management. Thorax, 1997; 52 (Suppl. 1) 1-20.
15. Burney PGJ. Current questions in the epidemiology of asthma, in Holgate ST, et al, Asthma: Physiology. Immunology, and Treatment. London, Academic Press, 1993, pp 3-25.
16. Crisholm S et al. Once-daily budesonide in mild asthma. Respir Med 1998; 421-5
17. Kips JC, O/Connor BJ, Inman MD, Svensson K, Pauwels RA, O/Byrne PM. A long-termed study of the antiinflammatory effect of low-dosed budesonide plus formoterol versus high-dosed budesonide in asthma. Am Respir Crit Care Med 2000; 161: 996-1001
18. McFadden ER, Casale TB, Edwards TB et al. Administration of budesonide once daily by means of Turbuhaler to subjects with stable asthma. J Allergy Clin Immunol 1999; 104: 46-52
19. Miller-Larsson A., Mattsson H., Hjertberg E., Dahlback M., Tunek A., Brattsand R. Reversible fatty acid conjugation of budesonide: novel mechanism foe prolonged retention of topically applied steroid in airway tissue. Drug Metab Dispos 1998; 26: 623-30
20. Miller-Larsson A. et al. Prolonged airway activity and improved selectivity of budesonide possibly due to esterification. Am J Respir Crit Care Med 2000;162: 1455-1461
21. Pauwels RA et al. Effect of inhaled formoterol and budesonide on exacerbations of asthma. N Engl J Med 1997; 337: 1405-11
22. Pedersen S, O/Byrne P. A comparison of the efficacy and safety of inhaled corticosteroides in asthma. Allergy 1997; 52 (Suppl 39): 1-34.
23. Woolcock A.et al. Comparison of addition of salmeterol to inhaled steroids with doubling of the dose of inhaled steroids. Am J Respir Crit Care Med, 1996, 153, 1481-8.
Спасибо
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
 Кортикостероиды
– общее название гормонов
коры надпочечников , к которым относятся глюкокортикоиды и минералокортикоиды. Основными глюкокортикоидами, образующимися в корковом слое надпочечника человека, являются кортизон и гидрокортизон , а минералокортикоид – альдостерон.
Кортикостероиды
– общее название гормонов
коры надпочечников , к которым относятся глюкокортикоиды и минералокортикоиды. Основными глюкокортикоидами, образующимися в корковом слое надпочечника человека, являются кортизон и гидрокортизон , а минералокортикоид – альдостерон.Кортикостероиды выполняют много очень важных функций в организме.
Глюкокортикоиды относятся к стероидам , обладающим противовоспалительным действием, они участвуют в регуляции обмена углеводов, жиров и белков, контролируют половое созревание , функцию почек , реакцию организма на стресс, способствуют нормальному течению беременности. Инактивируются кортикостероиды в печени и выводятся с мочой.
Альдостерон регулирует обмен натрия и калия. Таким образом, под влиянием минералокортикоидов в организме задерживается Na+ и увеличивается выведение из организма ионов К+.
Кортикостероиды вызывают в организме напряжение и стресс, а это приводит к снижению иммунитета , так как иммунитет обеспечивается на достаточном уровне только в расслабленном состоянии. Учитывая вышесказанное, можно сказать, что применение кортикостероидов способствует затяжному течению заболевания, блокирует процесс регенерации.
Кроме того, синтетические кортикостероиды подавляют функцию природных гормонов кортикостероидов, что влечет за собой нарушение функции надпочечников в целом. Кортикостероиды оказывают влияние на работу и других желез внутренней секреции, нарушается гормональный баланс организма.
Кортикостероидные препараты, устраняя воспаление, оказывают и обезболивающее действие. К синтетическим кортикостероидным препаратам относятся Дексаметазон , Преднизолон , Синалар, Триамцинолон и другие. Эти препараты обладают более высокой активностью и вызывают меньше побочных явлений, чем природные.

 Противопоказания для назначения глюкокортикоидов:
Противопоказания для назначения глюкокортикоидов:
Противопоказания для назначения минералокортикоидов:
Для снижения риска развития побочных реакций важно своевременно реагировать на их появление, проводить коррекцию доз (применение малых доз по возможности), контролировать массу тела и калорийность потребляемых продуктов, ограничить употребление поваренной соли и жидкости.
 Глюкокортикостероиды могут применяться системно (в виде таблеток и инъекций), локально (внутрисуставное, ректальное введение), местно (мази, капли, аэрозоли, кремы).
Глюкокортикостероиды могут применяться системно (в виде таблеток и инъекций), локально (внутрисуставное, ректальное введение), местно (мази, капли, аэрозоли, кремы).Режим дозирования назначает врач. Таблетированный препарат следует принимать с 6 часов утра (первая доза) и не позже 14 часов последующие. Такие условия приема необходимы для приближения к физиологическому поступлению глюкокортикоидов в кровь при выработке их корой надпочечников.
В некоторых случаях, при больших дозах и в зависимости от характера заболевания, доза распределяется врачом на равномерное поступление в течение суток за 3-4 приема.
Таблетки следует принимать во время еды или сразу после приема пищи, запивая небольшим количеством воды .
Лимитирующую терапию применяют при длительных, хронических процессах – применяются, как правило, таблетированные формы в течение нескольких месяцев или даже лет.
Для снижения угнетающего действия на функцию желез внутренней секреции применяются схемы прерывистого приема препаратов:
Для профилактики нежелательного воздействия кортикостероидов на желудочно-кишечный тракт перед приемом таблеток можно рекомендовать употребление Алмагеля , киселей. Рекомендуется исключить курение , злоупотребление алкогольными напитками; умеренные занятия физическими упражнениями.
Детей с гормональной зависимостью (при бронхиальной астме, например) после внутривенного введения препарата постепенно переводят на поддерживающую дозу преднизолона. При частых рецидивах астмы применяют Бекламетазона дипропионат в виде ингаляций – доза подбирается индивидуально. После получения эффекта доза снижается постепенно до поддерживающей (подобранной индивидуально).
Топические глюкокортикоиды (кремы, мази, лосьоны) применяются в детской практике, но дети имеют более высокую предрасположенность к системному действию препаратов, чем взрослые пациенты (задержка развития и роста, синдром Иценко-Кушинга, угнетение функции желез внутренней секреции). Это связано с тем, что у детей отношение площади поверхности тела к массе тела больше, чем у взрослых.
По этой причине применять топические глюкокортикоиды у детей необходимо только на ограниченных участках и коротким курсом. Особенно это касается новорожденных . Для детей первого года жизни можно применять только мази, содержащие не более 1% гидрокортизона или препарат четвертого поколения – Предникарбат (Дерматол), а в возрасте до 5 лет – Гидрокортизона 17-бутират или мази с препаратами средней силы.
Для лечения детей старше 2 лет может использоваться по назначению врача Мометазон (мазь, имеет пролонгированное действие, наносится 1 р. в сутки).
Существуют и другие препараты для лечения атопического дерматита у детей, с менее выраженным системным действием, например, Адвантан . Он может применяться до 4 недель, но его применение ограничено из-за возможности появления местных побочных реакций (сухость и истончение кожи). В любом случае выбор препарата для лечения ребенка остается за врачом.
 Применение глюкокортикоидов, даже кратковременное, может "запрограммировать" на десятилетия вперед работу многих органов и систем у будущего ребенка (контроль кровяного давления , обменные процессы, формирование поведения). Синтетический гормон имитирует сигнал стресса для плода со стороны матери и тем самым заставляет плод форсировать использование резервов.
Применение глюкокортикоидов, даже кратковременное, может "запрограммировать" на десятилетия вперед работу многих органов и систем у будущего ребенка (контроль кровяного давления , обменные процессы, формирование поведения). Синтетический гормон имитирует сигнал стресса для плода со стороны матери и тем самым заставляет плод форсировать использование резервов. Это отрицательное влияние глюкокортикоидов усиливается в результате того, что современные препараты длительного действия (Метипред, Дексаметазон) не дезактивируются ферментами плаценты и оказывают длительное действие на плод. Глюкокортикоиды, подавляя систему иммунитета, способствуют снижению сопротивляемости беременной женщины к бактериальным и вирусным инфекциям, которые также могут отрицательно воздействовать на плод.
Глюкокортикоидные препараты могут назначаться беременной только в том случае, когда результат их применения превышает в значительной степени риск возможных отрицательных последствий для плода.
Такими показаниями могут быть:
1.
Угроза преждевременных родов (короткий курс гормонов улучшает готовность недоношенного плода к рождению); применение сурфактанта для ребенка после рождения позволило свести до минимума применение гормонов при этом показании.
2.
Ревматизм и аутоиммунные заболевания в активной фазе.
3.
Наследственная (внутриутробная) гиперплазия у плода коркового слоя надпочечников – трудно диагностируемое заболевание.
Ранее существовала практика назначения глюкокортикоидов для сохранения беременности . Но убедительных данных о эффективности такой методики не получено, поэтому в настоящее время она не применяется.
В акушерской практике чаще применяются Метипред, Преднизолон и Дексаметазон. Через плаценту они проникают по-разному: Преднизолон разрушается ферментами в плаценте в большей степени, а Дексаметазон и Метипред – всего лишь на 50%. Поэтому, если гормональные препараты используются для лечения беременной – предпочтительнее назначать Преднизолон, а если для лечения плода – Дексаметазон или Метипред. В связи с этим Преднизолон и побочные реакции у плода вызывает реже.
Глюкокортикоиды при тяжелой форме аллергии назначаются и системные (инъекции или таблетки), и местные (мази, гели, капли, ингаляции). Они оказывают мощное противоаллергическое действие. В основном используются такие препараты: Гидрокортизон, Преднизолон, Дексаметазон, Бетаметазон, Беклометазон.
Из топических глюкокортикоидов (для местного лечения) в большинстве случаев применяются интраназальные аэрозоли: при поллинозе , аллергическом рините , заложенности носа (чихании). Обычно они оказывают хороший эффект. Широкое применение нашли Флютиказон, Дипропионат, Пропионат и другие.
При аллергических конъюнктивитах в связи с более высоким риском развития побочных эффектов глюкокортикоиды применяются редко. В любом случае, при аллергических проявлениях применять гормональные лекарственные средства самостоятельно нельзя во избежание нежелательных последствий.
 Глюкокортикоиды при псориазе должны применяться в основном в виде мазей и кремов. Системные (инъекции или таблетки) гормональные препараты могут способствовать развитию более тяжелой формы псориаза (пустулезной или гнойничковой), поэтому их использовать не рекомендуется.
Глюкокортикоиды при псориазе должны применяться в основном в виде мазей и кремов. Системные (инъекции или таблетки) гормональные препараты могут способствовать развитию более тяжелой формы псориаза (пустулезной или гнойничковой), поэтому их использовать не рекомендуется.Глюкокортикоиды для местного применения (мази, кремы) используют обычно 2 р. в день: кремы в течение дня без повязок, а на ночь вместе с каменноугольным дегтем или антралином с использованием окклюзионной повязки. При обширных поражениях на обработку всего тела используется примерно 30 г препарата.
Выбор глюкокортикоидного препарата по степени активности для местного применения зависит от тяжести течения псориаза и его распространенности. По мере уменьшения в процессе лечения очагов псориаза следует менять препарат на менее активный (или реже использовать) для минимизации возникновения побочных эффектов. При получении эффекта примерно через 3 недели лучше заменить гормональный препарат смягчающим средством на 1-2 недели.
Применение глюкокортикоидов на больших площадях в течение длительного периода может усугублять процесс. Рецидив псориаза после прекращения применения препарата наступает раньше, чем при лечении без применения глюкокортикоидов.
, Коаксил , Имипрамин и другие) в комбинации с глюкокортикоидами могут вызвать повышение внутриглазного давления .
Если длительность курса глюкокортикоида до нескольких месяцев, то можно снижать дозу Преднизолона на 2,5 мг (0,5 таблетки) каждые 3-5 дней. При большей продолжительности курса доза снижается более медленно – на 2,5 мг каждые 1-3 недели. С большой осторожностью снижается доза ниже 10 мг – по 0,25 таблетки каждые 3-5-7 дней.
Если исходная доза Преднизолона была высокой, то вначале снижение производят более интенсивно: на 5-10 мг каждые 3 дня. По достижению суточной дозы равной 1/3 исходной дозу снижают на 1,25 мг (1/4 таблетки) каждые 2-3 недели. В результате такого снижения пациент получает поддерживающие дозы в течение года и более.
Режим снижения препарата назначает врач, и нарушение этого режима может привести к обострению заболевания – лечение придется начинать снова с большей дозы.
 Поскольку кортикостероидов в различных формах имеется в продаже великое множество, здесь приведены цены лишь на некоторые из них:
Поскольку кортикостероидов в различных формах имеется в продаже великое множество, здесь приведены цены лишь на некоторые из них:Являются основной группой препаратов для профилактики приступов БА.
Главное преимущество - мощное местное противовоспалительное действие без выраженных системных эффектов. Как любые ГКС, действуют на ранних стадиях воспаления, нарушая выработку его медиаторов (арахидоновой кислоты, интерлейкинов, кооперацию Т - и В-лимфоцитов). Препараты стабилизируют мембраны тучных клеток, тормозят выход медиаторов из лейкоцитов, оказывают мощный противовоспалительный, противоотечный эффект, улучшают мукоцилиарный клиренс, восстанавливают чувствительность в-адренорецепторов к катехоламинам. Снижают гиперактивность бронхов, подавляют эозинофилию. Могут применяться на достаточно ранних стадиях болезни. Их можно использовать для купирования синдрома отмены системных ГКС.
Первым препаратом явился беклометазон дипропионат (бекотид, бекломет, альдецин и др.). Обычная доза беклометазона - 400-800 мкг в сутки в 4, реже - в 2 приема (1 вдох - 50 мкг). Считают, что по эффективности это соответствует примерно 15 мг преднизолона. У детей - 100-600 мкг. При нетяжелом течении БА возможно либо длительное введение сравнительно низких доз (может вызвать ремиссию на 5 и более лет), либо кратковременное - высоких. Длительное введение высоких доз проводят при более тяжелом течении. В этом случае можно применять препарат беклокорт с повышенной дозой (200 мкг в 1 вдохе) беклометазона. При применении очень высоких доз ИГКС пропорционального роста эффекта не наблюдают.
Побочные эффекты возникают редко (обычно, если суточная доза превышает 1200 мкг) и в основном носят местный характер: ротоглоточный кандидоз, чаще у пожилых (в этом случае назначают сублингвально нистатин 4 раза в день, возможно полоскание препаратами типа хлоргексидина), дисфония, видимо, за счет стероидной миопатии гортани (снизить дозу, уменьшить речевую нагрузку), кашель и раздражение слизистой дыхательных путей.
У беклометазона имеется ряд более новых аналогов:
Будесонид (пульмикорт, бенакорт) - примерно в 2-3 аза активнее беклометазона, хорошо проникает в клетки; это препарат пролонгированного действия. Будесонид - наиболее липофильный ИГКС, что повышает его задержку в слизистой бронхов. При введении с помощью небулайзера препарат может улучшить ситуацию при остром ларинготрахеобронхите у детей (ложный круп), также сопровождающемся симптомами удушья.
Минимальное системное всасывание отмечают для флутиказона пропионата (фликсотид). Мощный препарат. В связи с относительной безопасностью можно назначать до 2000 мкг в день, может быть эффективен при более тяжелом течении БА.
Первоначально назначают средние дозы, которые затем можно уменьшить или повысить, однако современная тенденция - к начальному лечению высокими (эффективными) дозами ИГКС с последующим снижением до поддерживающих. Снижают дозы на 25-50% после трех месяцев стабильного состояния больного.
ИГКС приступ астмы не снимают, не эффективны при астматическом статусе. В случае отсутствия эффекта больного начинают лечить системными ГКС по общим правилам.
Показаниями к применению ингаляционных ГКСявляются:
■ Бронхиальная астма; ■ХОБЛсредней тяжести и тяжелого течения (соспирографическиподтвержденным ответом на лечение).
Бронхиальная астма Ингаляционные стероидыэффективны у больныхбронхиальной астмойлюбого возраста и тяжести течения. Они оказывают следующие терапевтические эффекты: ■ уменьшают выраженность клинических симптомов заболевания (частоту приступов удушья, потребность вβ2-агонистахкороткого действия и др.); ■ повышают качество жизни больных; ■ улучшают бронхиальную проходимость и снижают гиперреактивность бронхов к аллергенам (раннюю и позднюю астматическую реакцию) и неспецифическим раздражителям (физической нагрузке, холодному воздуху, поллютантам, гистамину, метахолину, аденозину, брадикинину); ■ предупреждают обострениябронхиальной астмыи снижают частоту госпитализаций пациентов; ■ уменьшают летальность отастмы; ■ предупреждают развитие необратимых изменений (ремоделирования)дыхательных путей.
Ингаляционные глюкокортикоидыпоказаны больнымбронхиальной астмойсредней тяжести и тяжелого течения. Эффективность лечения ими тем выше, чем раньше они назначены. Дискуссионным является необходимость использования этих препаратов у больных легкой персистирующейастмой. Международные согласительные документы у таких пациентов рекомендуют применятьингаляционные глюкокортикоидыв низких дозах или кромоны, или антилейкотриеновые препараты. Достоинством нестероидных средств является минимальное число побочных эффектов. По-видимому, ингаляционные глюкокортикоиды показаны больным легкойастмойпри недостаточной эффективности других препаратов, обладающих противовоспалительной активностью. При использовании ингаляционных глюкокортикоидов необходимо руководствоваться следующими правилами: ■ Начинать лечение этими средствами нужно с максимальной дозы (в зависимости от тяжести теченияастмы) с последующим ее постепенным снижением до минимально необходимой. Несмотря на быструю положительную динамику клинических симптомов, улучшение показателей бронхиальной проходимости и гиперреактивности бронхов происходит более медленно. Обычно для достижения стойкого эффекта терапии требуется не менее 3 месяцев, после чего доза препарата может быть уменьшена на 25%. ■ Лечениеингаляционными стероидамидолжно быть длительным (не менее 3 месяцев) и регулярным. ■ Комбинация пролонгированных (β2-адреномиметиков,антилейкотриеновых препаратовили препаратовтеофиллинадлительного действия сингаляционными стероидамипо эффективности превосходит увеличение дозы последних. Использование такой терапии позволяет снизить дозу топических глюкокортикоидов. В последние годы в клиническую практику введены фиксированные комбинации лекарственных препаратов: ФП/салметерол, БУД/формотерол, которые показаны прибронхиальной астмесредней тяжести и тяжелого течения. ■ Применениеингаляционных стероидовпозволяет уменьшить дозу таблетированных глюкокортикоидов. Установлено, что 400-600 мкг/сут БДП эквивалентны 5-10 мг преднизолона. Следует помнить, что клинический эффект отчетливо проявляется на 7- 10-й день использованияингаляционных глюкокортикоидов. При их одновременном применении с таблетированными препаратами дозу последних можно начинать снижать не ранее этого срока. ■ При стабильном течениибронхиальной астмыингаляционные глюкокортикоидыприменяют 2 раза в день.Будесониду больныхбронхиальной астмойлегкой и средней тяжести течения в фазе ремиссии может применяться однократно. При обострении кратность приема повышают до 2-4 раз в сутки. Подобный прием позволяет добиваться более высокого комплаенса. ■ Высокие дозыингаляционных глюкокортикоидовмогут быть использованы вместо системных стероидов для лечения и профилактики обостренийастмы.
Хроническая обструктивная болезнь легких
Ингаляционные стероиды не оказывают влияние на прогрессирующее снижение бронхиальной проходимости у больных ХОБЛ. Высокие дозы этих препаратов могут улучшать качество жизни пациентов и снижать частоту обостренийХОБЛсредней тяжести и тяжелого течения. Причины относительной стероидной резистентности воспалениядыхательных путейприХОБЛявляются предметом научных исследований. Не исключено, что она обусловлена тем, что глюкокортикоиды увеличивают продолжительность жизни нейтрофилов за счет торможения их апоптоза. Молекулярные механизмы, лежащие в основе устойчивости к действию глюкокортикоидов, изучены недостаточно. В последние годы появились сообщения о снижении под влиянием курения и свободных радикалов активности деацетилазы гистонов, являющейся мишенью для действия стероидов. Это может уменьшать тормозящее влияние глюкокортикоидов на транскрипцию "воспалительных" генов. В последнее время получены новые данные об эффективности комбинированных препаратов (салметерол+ФПиформотерол+БУД) у больныхХОБЛсредней тяжести и тяжелого течения. Показано, что их длительное (в течение 1 года) назначение улучшает бронхиальную проходимость, снижает выраженность симптомов, потребность в бронхолитиках, частоту средней тяжести и тяжелых обострений, а также повышает качество жизни пациентов по сравнению с монотерапией ингаляционными глюкокортикоидами, (β2-адреномиметикамидлительного действия и плацебо.
Побочные эффекты ингаляционных глюкокортикоидов
Ротоглоточный кандидоз (реже - кандидоз пищевода)
По данным разных авторов, встречается у 5-25% больных. Проявляется жжением во рту и белесоватыми высыпаниями на слизистых оболочках. Установлено, что его развитие прямо пропорционально дозе и кратности приема ингаляционных глюкокортикоидов.
Профилактика кандидоза:
■ полоскание рта после каждой ингаляции;
■ использование спейсера с дозированными аэрозолями или порошковых ингаляторов;
■ применение ингаляционных стероидов в меньших дозах и с меньшей кратностью введения (в фазе ремиссии бронхиальной астмы).
Наблюдается у 30-58% больных. Зависит от дозы стероидов и вида дозирующего устройства. Обусловлена отложением препарата в гортани и развитием стероидной миопатии ее мышц. Чаще развивается у людей, чья профессия связана с повышенной голосовой нагрузкой (певцы, лекторы, педагоги, дикторы и др.). Для лечения дисфонии используют:
■ замену ДИ на порошковые;
■ уменьшение дозы ингаляционных стероидов (в фазе ремисии).
Ирритация верхних дыхательных путей
Проявляется кашлем и бронхоспазмом. Часто вызывается пропеллентами, содержащимися в ДИ. Профилактика этого осложнения:
■ использование β2-агонистов быстрого действия перед ингаляциями глюкокортикоидов;
■ применение спейсера;
■ замена ДИ на порошковые.
Системные побочные эффекты ингаляционных глюкокортикоидов
Подавление гипоталамо-гипофизарно-надпочечниковой системы
Проявляется снижением секреции эндогенного кортизола. Как правило, этот побочный эффект наблюдается при использовании высоких доз БДП, ТАА, ФЛУ, БУД (>1500 мкг/сут у взрослых и > 400 мкг/сут у детей) и ФП (> 500- 750 мкг/ сут у взрослых и > 200 мкг/сут у детей).
Для профилактики системного действия ингаляционных глюкокортикоидов рекомендуется использование их минимально необходимой дозы. Применение этих препаратов необходимо сочетать с β2-адреномиметиками длительного действия, теофиллином или антагонистами лейкотриенов.
Стероидная остеопения и остеопороз
В единичных работах показано снижение функциональной активности остеобластов у больных, получавших высокие дозы ингаляционных глюкокортикоидов. Однако в большинстве исследований пока не получено убедительных доказательств развития остеопороза и переломов костей у взрослых и детей, принимавших эти препараты в течение длительного (1-6 лет) времени, что подтверждено в опубликованном недавно метаанализе. Вместе с тем в некоторых наблюдениях обнаружена достоверная связь между кумулятивной дозой ингаляционных стероидов и снижением плотности поясничных позвонков и бедра у больных бронхиальной астмой, особенно у женщин. В небольшом числе исследований показано меньшее влияние на костную ткань БУД и ФП, чем БДП при использовании фреонсодержащих ДИ.
Таким образом, результаты цитируемых выше работ не позволяют полностью исключить потенциальную возможность развития остеопенического синдрома у пациентов, принимающих высокие дозы ингаляционных глюкокортикоидов в течение длительного времени. Вероятно, к группе риска относятся больные пожилого возраста, женщины в периоде постменопаузы, пациенты, страдающие эндокринными заболеваниями (патология щитовидной железы, гипогонадизм), имеющие вредные привычки (курение, алкоголизм) и низкую физическую активность. Профилактику этого возможного побочного эффекта рекомендуется проводить с помощью препаратов кальцитонина, солей кальция (содержание Са+2 1500 мкг/сутки) и витамина Д3 (400 МЕ/сутки). У женщин при отсутствии противопоказаний, вероятно, может назначаться заместительная терапия эстрогенами. Немаловажное значение имеет нормализация физической активности и отказ от вредных привычек.
Кровоточивость кожи
Обусловлена ее истончением из-за снижения продукции основного вещества фибробластами кожи. Чаще развивается у больных пожилого возраста, получающих высокие дозы (>1000 мкг/сутки) ингаляционных глюкокортикоидов. Нередко сочетается со снижением секреции кортизола. Это осложнение, как правило, не представляет существенной клинической проблемы, но может быть индикатором системного действия стероидов.
Катаракта и глаукома
В большинстве работ не выявлено связи между использованием ингаляционных глюкокортикоидов и появлением глазных симптомов у детей и взрослых. Тем не менее в большом популяционном исследовании, проведенном в Австралии The Blue Mountains Eye Study), обнаружено более частое (в 3 раза) развитие задней субкапсулярной катаракты у пациентов старше 50 лет, принимавших БДП. Выявлена достоверная связь между кумулятивной дозой этого препарата помутнением хрусталика. Показано, что использование высоких (>1000 мкг) доз БУД и БДП более 2 лет существенно повышает риск развития катаракты, требующей оперативного лечения у больных старше 70 лет. Обнаружена достоверно более высокая частота открыто угольной глаукомы у пациентов старше 65 лет, получающих БДП, БУД, ТАА <>1600 мкг/сутки).
Таким образом, приведенные данные не позволяют исключить отрицательного влияния высоких доз ингаляционных глюкокортикоидов на хрусталик и внутриглазное давление у больных пожилого возраста. Тем не менее требуются дальнейшие исследования, подтверждающие это предположение. Для профилактики возможных осложнений со стороны глаз рекомендуется правильная техника ингаляции (препарат не должен попадать в глаза) и предупреждение ультрафиолетового облучения глаз (ношение темных очков, шляп и др.).
Замедление роста (у детей) Высокие (БДП > 400 мкг/сут) дозы ингаляционные стероиды могут вызывать достоверную, хотя и небольшую, кратковременную (в течение первого года лечения) задержку роста у детей. Вместе с тем длительные (4-9 лет) наблюдения показали, что дети, получавшие БУД (> 400 мкг/ сутки), имеют нормальный рост, становясь взрослыми.
Влияние ингаляционных глюкокортикоидов на развитие легких и других органов изучено пока недостаточно.
Таким образом, результаты выполненных исследований свидетельствуют о возможности системных побочных эффектов при лечении ингаляционными глюкокортикоидами. Вероятно, группами риска их развития являются: пациенты, получающие высокие дозы этих препаратов; больные пожилого возраста; пациенты, имеющие сопутствующие заболевания (сахарный диабет, болезни щитовидной железы, гипогонадизм); курильщики и лица, злоупотребляющие алкоголем; больные с ограниченной физической активностью. Динамическое наблюдение за этими пациентами должно включать: осмотр полости рта и глотки (для исключения грибкового поражения), офтальмоскопию и измерение внутриглазного давления, костную денситометрию (позвонки, шейка бедра) каждые 6--12 месяцев.
Профилактика возможных побочных эффектов
■ Использование минимально необходимой дозы ингаляционных стероидов. Их прием необходимо сочетать с β-адреноагонистами длительного действия, теофиллином или антилейкотриеновыми препаратами.
■ Использование спейсеров и порошковых ингаляторов.
■ Правильная техника ингаляции (препарат не должен попадать в глаза).
■ Полоскание рта после приема стероидов.
■ Предупреждение ультрафиолетовой экспозиции глаз (ношение темных очков, шляп и др.).
■ Назначение витамина Д3 и кальция.
■ Нормализация физической активности, отказ от вредных привычек.
■ Обучение пациентов
Взаимодействия
β2-адреномиметики длительного действия и ингаляционные глюкококортикоиды
Показано, что β2-адреномиметики длительного действия (салметерол и формотерол) и ингаляционные глюкококортикоиды обладают комплементарным действием и синергизмом. Эти лекарственные средства воздействуют на различные звенья патологического процесса при бронхиальной астме (БА). Показано, что стероиды повышают синтез β2-адренорецепторов, предупреждают развитие их десенситизации при длительном использовании рг-агонистов и под влиянием медиаторов воспаления. В свою очередь β2-адреномиметики длительного действия фосфорилируют глюкокортикоидные рецепторы и повышают их чувствительность к молекулам стероидов. Они стимулируют транслокацию цитозольных рецепторов в ядро клетки и увеличивают время нахождения в нем.
Метаанализ существующих клинических наблюдений доказал, что добавление салметерола к низким и средним дозам ингаляционных стероидов более эффективно, чем увеличение дозы последних.
Показано, что использование комбинации будесонида и формотерола в течение года достоверно снижает выраженность симптомов, частоту обострений бронхиальной астмы, улучшает качество жизни больных и уменьшает стоимость лечения по сравнению с монотерапией низкими и высокими дозами будесонида. Эти данные явились предпосылкой для создания фиксированных комбинаций салметерол/ флутиказон и формотерол/будесонид, которые являются высоко эффективными средствами для лечения бронхиальной астмы.
В последнее время получены новые данные об эффективности комбинированных препаратов (сальметерол + ФП и формотерол + БУД) у больных ХОБЛ средней тяжести и тяжелого течения. Показано, что их длительное (в течение 1 года) назначение улучшает бронхиальную проходимость, снижает выраженность симптомов, потребность в бронхолитиках, частоту средней тяжести и тяжелых обострений, а также повышает качество жизни пациентов по сравнению с монотерапией ингаляционными глюкокортикоидами, β2-адреномиметиками длительного действия и плацебо.
Теофиллин и ингаляционные глюкокортикоиды
Исследования последних лет показали, что теофиллин в низких дозах обладает не только бронхорасширяющим, но и противовоспалительным эффектом. Предполагается, что одним из механизмов действия этого препарата является активация деацетилазы гистонов, приводящая к торможению транскриции "воспалительных" генов. Глюкокортикоиды вызывают активацию этого же фермента другим путем. Таким образом, теофиллин может усиливать противовоспалительную активность стероидов.
Препараты
Будесонид
Торговое наименование:
Будекорт (Agio Pharmaceuticals Ltd, Индия) Будесонид-мите (GlaxoSmithKline, Великобритания) Будесонид-форте (GlaxoSmithKline, Великобритания), Будесонид
Лекарственная форма:
аэрозоль для ингаляций дозированный, капсулы с порошком для ингаляций, порошок для ингаляций дозированный, раствор для ингаляций, суспензия для ингаляций дозированная
см. также:
Будесонид; капли назальные, спрей назальный дозированный
Фармакологическое действие:
ГКС для местного применения, оказывает противовоспалительное, противоаллергическое и иммунодепрессивное действие. Повышает продукцию липокортина, являющегося ингибитором фосфолипазы А2, тормозит высвобождение арахидоновой кислоты, угнетает синтез продуктов метаболизма арахидоновой кислоты - циклических эндоперекисей и Pg. Предупреждает краевое скопление нейтрофилов, уменьшает воспалительную экссудацию и продукцию цитокинов, тормозит миграцию макрофагов, снижает выраженность процессов инфильтрации и грануляции, образование субстанции хемотаксиса (что объясняет эффективность при "поздних" реакциях аллергии); тормозит высвобождение из тучных клеток медиаторов воспаления ("немедленная" аллергическая реакция). Увеличивает количество "активных" бета-адренорецепторов, восстанавливает реакцию больного на бронходилататоры, позволяя уменьшить частоту их применения, уменьшает отек слизистой оболочки бронхов, продукцию слизи, образование мокроты и уменьшает гиперреактивность дыхательных путей. Повышает мукоцилиарный транспорт. Обладает фунгицидным действием. Хорошо переносится при длительном лечении, не обладает МКС активностью, практически не оказывает резорбтивного действия. Терапевтический эффект развивается в среднем через 5-7 сут. Ингаляция будесонида способна предотвратить приступ бронхиальной астмы, но не уменьшает острый бронхоспазм.
Показания:
Бронхиальная астма (в качестве базисной терапии; при недостаточной эффективности бета2-адреностимуляторов, кромоглициевой кислоты и кетотифена; для снижения дозы пероральных ГКС), ХОБЛ.
Противопоказания:
Побочные действия:
Более часто: кашель, сухость во рту, дисфония, раздражение слизистой оболочки глотки. Менее часто: кандидозный стоматит, сухость слизистой оболочки глотки, головная боль, тошнота, образование кровоподтеков или утончение кожи, неприятные вкусовые ощущения. Редко: выраженный бронхоспазм, эзофагеальный кандидоз, изменения психики (нервозность, двигательное беспокойство, депрессия или изменение поведения), аллергические реакции (кожная сыпь, контактный дерматит, крапивница).
Способ применения и дозы:
Ингаляционно, при помощи специального ингалятора (турбухалера, циклохалера и др.). Каждая капсула ингалятора содержит 200 доз, одна порция порошка, отделяемая из капсулы дозатором ингалятора, содержит 200 мкг будесонида. Ингалируется 200-800 мкг/сут за 2-4 вдоха. Порошок для ингаляций. Если предшествующее лечение бронхиальной астмы осуществлялось только бета2-адреностимуляторами или ингаляционными ГКС - по 200-400 мкг (1-2 ингаляции) 2 раза в сутки; если применялись системные ГКС - по 400-800 мкг (2-4 ингаляции) 2 раза в сутки. Максимальная доза для больных, получавших только бета2-адреностимуляторы, - 800 мкг/сут; для больных, леченных ранее ингаляционными или системными ГКС, - 1600 мкг/сут. Дети старше 6 лет: по 1 ингаляции (200 мкг/сут), мксимально - по 2 ингаляции 2 раза в сутки (400 мкг/сут). Суспензия для ингаляций. Взрослым - по 1-2 мг, детям 3 мес-12 лет - по 0.25-1 мг, при необходимости предварительно разбавленных 2-4 мл раствора NaCl, 2 раза в сутки. После получения эффекта дозу уменьшают до эффективной наименьшей дозы, необходимой для сохранения стабильного состояния. В случаях, если больной принимал ГКС внутрь, перевод на лечение будесонидом возможен в стабильной фазе заболевания (на протяжении 10-14 дней сочетают ингаляции и прием ГКС внутрь, затем постепенно снижают дозы, назначаемые внутрь, вплоть до полной отмены).
Беклометазон
Состав и форма выпуска
Беклазон Эко аэр. 250мкг 200доз
Беклазон Эко Легк.дых. аэр. 100мкг 200доз
Беклазон Эко Легк.дых. аэр. 250мкг 200доз
Беклофорте: 250 мкг/1 доза: фл. 80 доз и 200 доз.
Фармакологическое действие
Глюкокортикоидный препарат для ингаляционного применения. Беклометазона дипропионат является препаратом-предшественником и обладает слабой аффинностью к ГКС-рецепторам. Под действием ферментов он превращается в активный метаболит - беклометазона-17-монопропионат (В-17-МР), который оказывает выраженное местное противовоспалительное действие.
Показания
– для базисной противовоспалительной терапии различных форм бронхиальной астмы у взрослых и детей в возрасте 4 лет и старше, включая пациентов с тяжелым течением заболевания, у которых имеется зависимость от системных ГКС.
Режим дозирования
Беклофорте предназначен только для ингаляционного применения.
Пациентам следует разъяснять профилактическую цель терапии препаратом Беклофорте, что заключается в необходимости его регулярного применения даже при отсутствии симптомов бронхиальной астмы.
Начальную дозу беклометазона дипропионата подбирают с учетом степени тяжести заболевания.
Для взрослых и подростков в возрасте 12 лет и старше рекомендуемые начальные дозы препарата при бронхиальной астме легкой степени - 500 мкг/сут, средней степени тяжести - 750 - 1000 мкг/сут, тяжелой степени - 1-2 мг/сут.
Суточную дозу делят на несколько приемов.
Затем, в зависимости от индивидуальной реакции на лечение, дозу препарата можно увеличивать до появления клинического эффекта или снижать до минимально эффективной дозы.
Препарат можно вводить через спейсер (например "Волюматик").
У детей в возрасте от 4 до 12 лет следует использовать ингалятор бекотид, содержащий 50 мкг беклометазона дипропионата в одной дозе, т.к. рекомендуемая начальная доза беклометазона дипропионата для ингаляций составляет до 400 мкг/сут.
Препарат можно принимать через спейсер (например "Волюматик").
Если после 7 дней лечения Беклофорте симптомы бронхиальной астмы не уменьшились или усилились, пациент должен как можно быстрее сообщить об этом врачу.
Побочное действие
Местные реакции: возможен кандидоз полости рта и горла, охриплость голоса, раздражение слизистой оболочки глотки.
Со стороны дыхательной системы: возможен парадоксальный бронхоспазм.
Аллергические реакции: возможны сыпь, крапивница, зуд, покраснение и отек глаз, лица, губ и слизистой оболочки рта и глотки.
Системные эффекты, обусловленные действием ГКС: возможны снижение функции коры надпочечников, остеопороз, задержка роста у детей, катаракта, глаукома.
Противопоказания
– повышенная чувствительность к компонентам препарата.
Беременность и лактация
Клинических данных по безопасности применения Беклофорте при беременности недостаточно. Назначение возможно только в тех случаях, когда ожидаемая польза терапии для матери превышает потенциальный риск для плода.
При ингаляционном применении Беклофорте в рекомендуемых дозах маловероятно, что концентрации беклометазона дипропионата в грудном молоке будут высокими. При необходимости применения Беклофорте в период лактации следует оценить ожидаемую пользу терапии для матери и потенциальный риск для грудного ребенка.
Мометазон
Фармакологические свойства:
Фармакодинамика. Мометазон (9,21-дихлоро-17[(2-фуранилкарбонил)окси]-11β-гидрокси-16α-метилпрегна-1,4-диен-3,20-дион моногидрат) - ГКС для ингаляций с местным противовоспалительным действием. Механизм противоаллергического и противовоспалительного эффектов мометазона фуроата в значительной степени обусловлен его способностью снижать высвобождение медиаторов воспаления.Существенно ингибирует высвобождение лейкотриенов из лейкоцитов у пациентов с аллергией, ингибирует синтез и высвобождение интерлейкинов 1, 5, 6, а также фактора некроза опухоли альфа (ИЛ-1, ИЛ-5, ИЛ-6 и ФНО-α); также является сильным ингибитором продукции лейкотриенов, а кроме этого очень сильным ингибитором продукции Тh2-цитокинов, ИЛ-4, ИЛ-5 CD4+Т-клетками человека.
Мометазона фуроат в исследованиях in vitro продемонстрировал сродство и способность к связыванию с ГКС-рецепторами человека в 16 раз больше, чем у дексаметазона, в 7 раз больше, чем у триамцинолона ацетонида, в 5 раз больше, чем у будезонида, и в 1,5 раза больше, чем у флутиказона.
Применение Асманекса в дозе 200–800 мкг/сут приводило к улучшению функции внешнего дыхания по показателям пиковой скорости выдоха и объема форсированного выдоха за 1 с (ОФВ1), к более полному контролю симптомов бронхиальной астмы и снижало потребность в применении ингаляционных агонистов β2-адренорецепторов. Улучшение функции внешнего дыхания у некоторых пациентов отмечали уже в первые 24 ч после начала терапии, однако максимальный эффект достигался через 1–2 нед применения. Улучшение функции внешнего дыхания сохраняется на протяжении всего периода лечения. У пациентов с бронхиальной астмой при многократном введении Асманекса на протяжении 4 нед в дозе от 200 мкг 2 раза в сутки до 1200 мкг/сут не выявлено значимого угнетения гипоталамо-гипофизарно-надпочечниковой системы при любом уровне доз, а заметный уровень системной активности наблюдали при дозе 1600 мкг в сутки. В долгосрочных клинических испытаниях с применением в дозе до 800 мкг/сут признаков угнетения гипоталамо–гипофизарно–надпочечниковой системы (включая снижение утреннего уровня кортизола в плазме крови) не выявлено.
Фармакокинетика. Поскольку при ингаляционном применении препарат демонстрирует чрезвычайно низкий уровень системной биодоступности (≤1%), фармакокинетика препарата не исследовалась. При применении в рекомендованных дозах концентрация препарата в плазме крови находилась на уровне или ниже предела количественного определения (50 пг/мл).
После ингаляции невозможно было определить ни период полувыведения, ни объем распределения. В клинических исследованиях доказано, что часть мометазона фуроата, попадающая в ЖКТ в процессе ингаляции, полностью метаболизируется при первом прохождении через печень.
Показания: Бронхообструктивные заболевания легких (бронхиальная астма, ХОБЛ и др.).
Применение:: препарат предназначен для ингаляций через рот. Доза зависит от тяжести заболевания. Препарат применяют для систематического лечения взрослых и детей в возрасте 12 лет и старше.
При БА легкой и средней степени тяжести назначают в дозе 400 мкг 1 раз в сутки. Ингаляцию рекомендуется проводить вечером. У некоторых пациентов, ранее получавших ингаляционные ГКС в высоких дозах, более эффективно применение по 200 мг 2 раза в сутки. У некоторых пациентов поддерживающая доза может быть снижена до 200 мкг 1 раз в сутки вечером. Дозу определяют индивидуально и постепенно снижают до минимальной эффективной.
При тяжелой форме бронхиальной астмы рекомендуемая начальная доза препарата составляет 400 мкг 2 раза в сутки (максимальная рекомендуемая доза). После достижения эффективного контроля над симптомами бронхиальной астмы дозу снижают до минимальной эффективной.
Твистхейлер - ингалятор, приводящийся в действие при вдохе. Перед тем как снять с Твистхейлера колпачок, следует убедиться в том, что счетчик доз и метка на колпачке совмещены. Твистхейлер открывают, поворачивая белый колпачок против часовой стрелки, одновременно придерживая в фиксированном положении окрашенную нижнюю часть. Счетчик доз при этом отмечает использование 1 дозы. После этого пациент должен сжать мундштук губами, быстро и глубоко вдохнуть, после чего вынуть ингалятор изо рта и задержать дыхание приблизительно на 10 с. Не следует выдыхать через ингалятор. После ингаляции колпачок устанавливают на место, удерживая устройство вертикально, и загружают следующую дозу в устройство посредством поворота колпачка по часовой стрелке, одновременно осторожно нажимая на него. Устройство следует сохранять чистым и сухим. Наружную поверхность мундштука можно очищать сухой тканью или салфеткой. Твистхейлер нельзя промывать водой.
Противопоказания: повышенная чувствительность к компонентам препарата.
Побочные эффекты: наиболее распространенными побочными эффектами являются кандидоз полости рта, фарингит, дисфония и головная боль. Нет свидетельств повышенного риска развития побочных эффектов у подростков или пациентов в возрасте 65 лет и старше. Системные эффекты ингаляционных ГКС могут наблюдаться, если их назначают в высоких дозах в течение продолжительного периода.
При применении ингаляционных ГКС сообщалось о единичных случаях глаукомы, повышения внутриглазного давления, развития катаракты. Так же, как и при применении других ГКС, следует учитывать потенциальную возможность развития аллергических реакций, включая сыпь, крапивницу, зуд и эритему, а также ангионевротический отек лица, губ и горла.
Флутиказон
Лекарственная форма:
аэрозоль для ингаляций дозированный, порошок для ингаляций дозированный
Фармакологическое действие:
ГКС для ингаляционного применения. Подавляет пролиферацию тучных клеток, эозинофилов, лимфоцитов, макрофагов, нейтрофилов, снижает продукцию и высвобождение медиаторов воспаления и др. биологически активных веществ (гистамина, Pg, лейкотриенов, цитокинов). В рекомендуемых дозах оказывает выраженное противовоспалительное и противоаллергическое действие, что способствует уменьшению симптомов, частоты и тяжести обострений заболеваний, сопровождающихся обструкцией дыхательных путей (бронхиальная астма, хронический бронхит, эмфизема). Системное действие выражено минимально: в терапевтических дозах практически не оказывает влияния на гипоталамо-гипофизарно-надпочечниковую систему. Восстанавливает реакцию больного на бронходилататоры, позволяя уменьшить частоту их применения. Терапевтический эффект после ингаляционного применения начинается в течение 24 ч, достигает максимума в течение 1-2 нед и более после начала лечения и сохраняется в течение нескольких дней после отмены.
Показания:
Бронхиальная астма (базисная терапия, в т.ч. при тяжелом течении заболевания и зависимости от системных ГКС), ХОБЛ.
Противопоказания:
Побочные действия:
Местные реакции: кандидоз слизистой оболочки полости рта и глотки, охриплость голоса, парадоксальный бронхоспазм. Системные побочные эффекты: при длительном применении в высоких дозах, сопутствующем или предшествующем применении ГКС системного действия в редких случаях наблюдаются снижение функции коры надпочечников, остеопороз, задержка роста у детей, катаракта, повышение внутриглазного давления. Крайне редко - аллергические реакции.Передозировка. Симптомы: при острой передозировке возможно временное снижение функции коры надпочечников, при хронической передозировке - стойкое подавление их функции. При острой передозировке не требуется экстренной терапии, т.к. функция коры надпочечников восстанавливается в течение нескольких дней. При хронической передозировке рекомендуется проводить контроль резервной функции коры надпочечников. Лечение должно быть продолжено в дозах, достаточных для поддержания терапевтического эффекта.
Способ применения и дозы:
Только ингаляционно. Препарат следует применять регулярно, даже при отсутствии симптомов заболевания. Кратность ингаляций - 2 раза в сутки. Терапевтический эффект обычно наступает через 4-7 дней после начала лечения. У пациентов, которые ранее не принимали ингаляционные ГКС, улучшение может отмечаться уже через 24 ч после начала ингаляций. В зависимости от индивидуальной реакции на лечение начальную дозу можно увеличивать до появления эффекта или уменьшать до минимальной эффективной дозы. Начальная доза флутиказона пропионата соответствует 1/2 суточной дозы беклометазона дипропионата. Препарат можно вводить через спейсер (например "Волюматик"). Взрослым и подросткам старше 16 лет начальная доза при легком течении бронхиальной астмы составляет 100-250 мкг 2 раза в день; средней степени тяжести - 250-500 мкг 2 раза в день; тяжелом течении - 0.5-1 мг 2 раза в день. Детям старше 4 лет назначают 50-100 мкг 2 раза в день. Доза для детей 1-4 лет - 100 мкг 2 раза в день. Детям младшего возраста требуются более высокие дозы по сравнению с детьми старшего возраста (вследствие затрудненного поступления препарата при ингаляционном введении - меньший просвет бронхов, применение спейсера, интенсивное носовое дыхание у детей младшего возраста). Препарат особенно показан детям младшего возраста с тяжелым течением бронхиальной астмы и вводится с помощью ингалятора через спейсер с лицевой маской (например "Бэбихалер"). Для лечения ХОБЛ взрослым назначают 500 мкг в день. Больным с нарушениями функции печени или почек, а также лицам пожилого возраста коррекции дозы не требуется.
Серетид Мультидиск аэрозоль пор. 100/250 мкг. 60 доз
Состав и форма выпуска: 1 доза порошка для ингаляций содержит салметерола (в виде ксинафоата) 50 мкг и флутиказона пропионата 100, 250 или 500 мкг; в ингаляторе "Мультидиск" 28 или 60 доз, в коробке 1 шт.
Фармакологическое действие препарата Серетид дискус: Противоастматическое, бронходилатирующее, противовоспалительное.
Показания к применению препарата Серетид дискус: Обратимая обструкция дыхательных путей, включая бронхиальную астму у детей и взрослых, в т.ч. при недостаточной эффективности монотерапии бета-адреномиметиками или глюкокортикоидами.
Противопоказания к применению препарата Серетид дискус: Гиперчувствительность.
Применение при беременности и кормлении грудью: Возможно, если ожидаемый эффект терапии превышает потенциальный риск для плода и новорожденного.
Побочные действия препарата Серетид дискус: Со стороны нервной системы и органов чувств: головная боль, тремор.
Со стороны сердечно-сосудистой системы и крови (кроветворение, гемостаз): сердцебиение; у предрасположенных пациентов - нарушения сердечного ритма (в т.ч. мерцательная аритмия, суправентрикулярная тахикардия, экстрасистолия).
Со стороны респираторной системы: охриплость, парадоксальный бронхоспазм.
Со стороны опорно-двигательного аппарата: артралгия, в единичных случаях - судороги.
Аллергические реакции: сыпь, ангионевротический отек.
Прочие: кандидоз рта и глотки, отеки.
Взаимодействие: Ингибиторы CYP3A4 (кетоконазол, ритонавир и др.) повышают системное действие флутиказона пропионата.
Способ применения и дозы Серетид дискус пор. 50/250 мкг. 60 доз: Ингаляционно. Начальную дозу определяют на основании дозы флутиказона пропионата, которая рекомендуется для лечения заболевания данной степени тяжести, с последующим ее понижением до минимальной эффективной.
Взрослым и подросткам в возрасте 12 лет и старше - 1 ингаляция 2 раза в сутки.
Детям в возрасте 4 лет и старше - одна ингаляция (50 мкг салметерола и 100 мкг флутиказона пропионата) 2 раза в сутки.
Меры предосторожности: В случае возникновения охриплости и орофарингеального кандидоза рекомендуется после ингаляции полоскать рот и горло водой. Для лечения кандидоза можно применять противогрибковые препараты местного действия. Не рекомендуется резко прекращать лечение. Возникновение парадоксального бронхоспазма обусловливает необходимость прекращения лечения и пересмотра терапии. Следует соблюдать осторожность при лечении пациентов с активной или неактивной формой туберкулеза, тиреотоксикозом.
Глюкокортикостероиды как основные медикаментозные средства для лечения БА. ИГКС.
Как известно, в основе течения бронхиальной аст мы (БА) лежит хроническое воспаление, и основным методом лечения этого заболевания является применение противовоспалительных средств. На сегодняшний день глюкокортикостероиды признаны основными медикаментозными средствами для лечения БА.
Системные ГКС остаются и сегодня препаратами выбора в лечении обострения БА , но в конце 60х годов прошлого столетия началась новая эра в лечении БА и связана она с появлением и внедрением в клиническую практику ингаляционных глюкокортикостероидов (ИГКС).
ИГКС в лечении пациентов с БА в настоящее время рассматриваются в качестве препаратов первой линии . Основное преимущество ИГКС состоит в непосредственной доставке активного вещества в дыхательные пути и создании там более высоких концентраций препарата, при одновременном устранении или сведении к минимуму системных побочных эффектов. Первыми ИГКС для лечения БА были созданы аэрозоли водорастворимого гидрокортизона и преднизолона. Однако в связи с высоким системным и низким противовоспалительным действием их использование было малоэффективным . В начале 1970-х гг. были синтезированы липофильные глюкокортикостероиды, обладающие высокой местной противовоспалительной активностью и слабым системным действием. Таким образом, в настоящее время ИГКС стали самыми эффективными препаратами для базисной терапии БА у больных любого возраста (уровень доказательности А).
ИГКС способны уменьшать выраженность симптомов БА , подавлять активность аллергического воспаления , снижать бронхиальную гиперреактивность к аллергенам и неспецифическим раздражителям (физической нагрузке, холодному воздуху, поллютантам и др.), , улучшать бронхиальную проходимость , улучшать качество жизни больных, уменьшать число пропусков школы и работы . Показано, что применение ИГКС пациентами с БА приводит к значительному снижению числа обострений и госпитализаций, уменьшает летальность от БА, а также предупреждает развитие необратимых изменений в дыхательных путях (уровень доказательности А) . ИГКС также успешно используются для лечения ХОБЛ и аллергического ринита как наиболее мощные препараты с противовоспалительной активностью .
В отличие от системных глюкокортикостероидов, ИГКС характеризуются высоким сродством к рецепторам, более низкими терапевтическими дозами и минимальным числом побочных эффектов.
Превосходство ИГКС в лечении БА над другими группами противовоспалительных средств не вызывает сомнения и на сегодняшний день, по данным большинства отечественных и зарубежных специалистов, ИГКС являются наиболее эффективными препаратами для лечения больных с БА . Но даже в хорошо изученных областях медицины бытуют недостаточно обоснованные, а иногда и ложные представления. По сей день продолжаются дискуссии относительно того, как рано необходимо начинать терапию ИГКС, в каких дозах, каким ИГКС и посредством какого доставочного устройства, как длительно проводить терапию, и самое, главное, как быть уверенным, что назначенная терапия ИГКС не приносит вреда организму, т.е. не проявляется системное действие и другие побочные эффекты кортикостероидов. Именно на борьбу с такими тенденциями, бытующими в мнении как врачей, так и пациентов, снижающими эффективность лечения и профилактики БА, направлена медицина, основанная на доказательствах (evidence–based medicine).
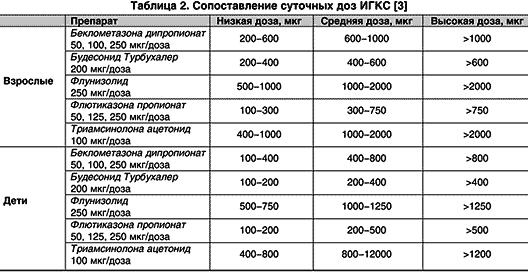
В клинической практике в настоящее время используют следующие ИГКС: беклометазона дипропионат (БДП), будесонид (БУД), флутиказона пропионат (ФП), триамцинолона ацетонид (ТАА), флунизолид (ФЛУ) и мометазона фуроат (МФ). Эффективность терапии ИГКС непосредственно зависит от: активного вещества, дозы, формы и способа доставки, комплаенса. сроков начала лечения, продолжительности терапии, тяжести течения (обострения) БА, а также ХОБЛ .
Какой ИГКС эффективней?
В эквивалентных дозах все ИГКС одинаково эффективны (уровень доказательности А) . Фармакокинетику препаратов, а следовательно, терапевтичическую эффективность определяют физико-химические свойства молекул ГКС. Поскольку молекулярная структура ИГКС отличается, они имеют различную фармакокинетику и фармакодинамику. Для сравнения клинической эффективности и возможных побочных эффектов ИГКС предложено использовать терапевтический индекс соотношение положительных (желательных) клинических и побочных (нежелательных) эффектов, иными словами, эффкктивность ИГКС оценивают по их системному действию и местной противовоспалительной активности. При высоком терапевтическом индексе имеет место лучшее соотношение эффект/риск. Многие фармакокинетические показатели являются важными для определения терапевтического индекса. Так, противовоспалительная (местная) активность ИГКС определяется следующими свойствами препаратов: липофильностью, что позволяет им быстрее и лучше захватываться из дыхательных путей и дольше задерживаться в тканях органов дыхания; сродством к ГКСрецепторам; высоким первичным эффектом инактивации в печени; длительностью связи с клетками мишени .
Одним из наиболее важных показателей является липофильность, которая коррелирует с аффинностью препарата к стероидным рецепторам и периодом его полувыведения. Чем выше липофильность, тем эффективнее препарат, поскольку при этом он легко проникает через клеточные мембраны и увеличивается его накопление в легочной ткани. Это увеличивает продолжительность его действия в целом и местного противовоспалительного эффекта путем формирования резервуара препарата.
В наибольшей степени липофильность проявляется у ФП, далее по этому показателю следуют БДП и БУД. . ФП и МФ являются высоколипофильными соединениями, как следствие, имеют больший объем распределения, по сравнению с препаратами, отличающимися меньшей липофильностью БУД, ТАА. БУД приблизительно в 6-8 раз менее липофилен, чем ФП, и, соответственно, в 40 раз менее липофилен по сравнению с БДП. Вместе с тем ряд исследований показали, что менее липофильный БУД задерживается в легочной ткани дольше, чем ФП и БДП. Это объясняется липофильностью конъюгатов будесонида с жирными кислотами, которая в десятки раз превышает липофильность интактного БУД, чем и обеспечивается длительность его пребывания в тканях дыхательных путей . Внутриклеточная эстерификация БУД жирными кислотами в тканях дыхательных путей приводит к местной задержке и формированию «депо» неактивного, но медленно регенерирующего свободного БУД. Более того, большой внутриклеточный запас конъюгированного БУД и постепенное выделение свободного БУД из конъюгированной формы может удлинить сатурацию рецептора и противовоспалительную активность БУД, несмотря на его меньшее, по сравнению с ФП и БДП, сродство к ГКСрецептору .
Наибольшее сродство к ГКС-рецепторам имеет ФП (приблизительно в 20 раз выше, чем у дексаметазона, в 1,5 раза выше, чем у активного метаболита БДП -17-БМП, и в 2 раза выше, чем у БУД). Индекс сродства к рецепторам БУД - 235, БДП - 53, ФП - 1800. Но, несмотря на то, что индекс сродства БДП наиболее низкий, он высокоэффективен за счет превращения при попадании в организм в монопропионат, обладающий индексом сродства 1400. То есть наиболее активными по сродству к ГКС-рецепторам являются ФП и БДП .
Как известно, эффективность препарата оценивается его биодоступностью. Биодоступность ИГКС складывается из биодоступности дозы, абсорбированной из желудочно-кишечного тракта, и биодоступности дозы, абсорбированной из легких .
Высокий процент отложения препарата во внутрилегочных дыхательных путях в норме дает лучший терапевтический индекс для тех ИГКС, которые имеют низкую системную биодоступность за счет всасывания со стороны слизистых полости рта и ЖКТ. Это относится, например, к БДП, имеющему системную биодоступность за счет кишечной абсорбции, в отличие от БУД, обладающего системной биодоступностью преимущественно за счет легочной абсорбции . Для ИГКС с нулевой биодоступностью (ФП) эффективность лечения определяют только вид устройства доставки препарата и техника проведения ингаляции и эти параметры не влияют на терапевтический индекс .
Что касается метаболизма ИГКС, то БДП быстро, в течение 10 мин, метаболизируется в печени с образованием одного активного метаболита - 17БМП и двух неактивных - беклометазона 21-монопропионата (21-БМН) и беклометазона. ФП быстро и полностью инактивируется в печени с образованием одного частично активного (1% активности ФП) метаболита - 17β-карбоксильной кислоты. Будесонид быстро и полностью метаболизируется в печени при участии цитохрома р450 3А (CYP3A) с образованием 2 главных метаболитов: 6β-гидроксибудесонид (образует оба изомера) и 16β-гидроксипреднизолон (образует только 22R). Оба метаболита обладают слабой фармакологиче ской активностью .
Сравнение применяемых ИГКС затруднено вследствие различий их фармакокинетики и фармакодинамики. ФП по всем исследуемым показателям фармакокинетики и фармакодинамики превосходит другие ИГКС. Результаты последних исследований свидетельствуют, что ФП по меньшей мере в 2 раза более эффективен, чем БДП и БУД в одинаковых дозах.
Недавно опубликованы результаты проведенного метаанализа 14 сравнительных клинических исследований: ФП с БДП (7 исследований) или БУД (7 исследований). Во всех 14 исследованиях ФП назначался в половинной (или меньшей) дозе по сравнению с БДП или БУД. При сравнении эффективности БДП (400/1600 мкг/сут) с ФП (200/800 мкг/сут) авторы не обнаружили достоверных отличий в динамике утренней максимальной объемной скорости выдоха (PEFR) ни в одном из 7 проанализированных исследований. Клиническая эффективность, а также уровень кортизола в сыворотке крови в утреннее время достоверно не отличались. При сравнении эффективности БУД (400/1600 мкг/сут) с ФП (200/800 мкг/сут) показано, что ФП статистически достоверно более существенно увеличивает PEFR, чем БУД. При использовании низких доз препаратов нет отличий между этими препаратами в плане снижения уровня кортизола в сыворотке крови в утреннее время, однако при использовании более высоких доз препаратов установлено, что ФП в меньшей степени воздействует на этот показатель. Таким образом, результаты метаанализа свидетельствуют о том, что эффективность БДП и ФП в половинной дозе эквивалентны по влиянию на показатели PEFR и клинической эффективности. ФП в половинной дозе более эффективен, чем БУД в отношении влияния на PEFR. Эти данные подтверждают фармакокинетические характеристики, относительную аффиность трех исследуемых препаратов к стероидным рецепторам.
Клинические испытания, сравнивавшие эффективность ИГКС в виде улучшения симптомов и показателей функции внешнего дыхания, показывают, УД и БДП в аэрозольных ингаляторах при одинаковых дозах практически не отличаются по эффективности, ФП обеспечивает такое же дейст вие, как удвоенная доза БДП или БУД в дозированном аэрозоле.
Cравнительную клиническую эффективность различных ИГКС в настоящее время активно изучают.
В ы бор дозы ИГКС. Расчетная рекомендуемая или оптимальная? Что эффективней? Значительный интерес для врачей представляет выбор суточной дозы ИГКС и продолжительность терапии при проведения базисной терапии БА с целью контроля над симптомами астмы. Лучший уровень контроля за течением БА быстрее достигается при использовании более высоких доз ИГКС (уровень доказательности А, таблица 1) .
Первоначальная дневная доза ИГКС обычно должна составлять 400-1000 мкг (в пересчете на беклометазон), при более тяжелом течении БА можно рекомендовать более высокие дозы ИГКС или начать лечение системными ГКС (С) . Стандартные дозы ИГКС (эквивалентные 800 мкг беклометазона) при неэффективности могут быть увеличены до 2000 мкг в пересчете на беклометазон (А) .
Данные о дозозависимых эффектах, например, ФП неоднозначны. Так, некоторые авторы отмечают дозозависимое возрастание фармакодинамических эффектов этого препарата , тогда как другие исследователи указывают, что применение низких (100 мкг/сут) и высоких доз (1000 мкг/сут) ФП эффективны практически в равной степени .
Таблица 1. Р асчетные эквивалентные дозы ИГКС (мкг) А.Г. Чучалин, 2002 в модификации
| Низкая | Средняя | Высокая | Низкая | Средняя | Высокая | |
| БДП(Беклозон Эко Легкое дыхание, Беклат, Беклофорт) | 200–500 | 500–1000 | > 1000 | 100- 400 | 400- 800 | > 800 |
| БУД(Будесонид, Будекорт) | 200-400 | 400-800 | > 800 | 100-200 | 200-400 | > 400 |
| ФЛУ * | 500-1000 | 1000 2000 | > 2000 | 500 750 | 1000 1250 | > 1250 |
| ФП (Фликсотид, Флохал) | 100-250 | 250-500 | > 500 | 100-200 | 200-500 | > 500 |
| ТА * | 400 -1000 | 1000 2000 | > 2000 | 400 800 | 800 1200 | > 1200 |
* активные вещества, препараты которых в Украине не зарегистрированы
Однако, с повышением дозы ИГКС увеличивается выраженность их системных нежелательных эффектов, тогда как в низких и средних дозах эти препа раты редко вызывают клинически значимые неже лательные лекарственные реакции и характеризуются хорошим соотношением риск/польза (уровень доказательности А) .
Доказана высокая эффективность ИГКС при назначении 2 раза в день; при применении ИГКС 4 раза в день в той же суточной дозе эффективность лечения возрастает незначительно (А) .
Pedersen S. и соавт. показали, что низкие дозы ИГКС снижают частоту обострений и потребность в бета2-адреномиметиках, улучшают показатели ФВД, но для лучшего контроля воспалительного процесса в дыхательных путях и максимального снижения бронхиальной гиперреактивности требуются высокие дозы этих препаратов .
ИГКС до недавнего времени не применяли для лечения обострений БА, т.к. считали их менее эффективными при обострении, чем системные ГКС. Ряд исследований свидетельствует о высокой эффективности приема системных ГКС при обострениях БА (уровень доказательности А) . Однако, с 90-х годов прошлого столетия, когда появились новые активные ИГКС (БУД и ФП), их начали применять для лечения обострений БА. В ряде клинических исследований доказано, что эффективность ИГКС БУД и ФП в высоких дозах коротким курсом (2 – 3 недели) не отличается от эффективности дексаметазона при лечении легкого и тяжелого обострения БА. Применениие ИГКС при обострении БА позволяет достичь нормализации клинического состояния больных и показателей функции дыхания, не вызывая при этом побочные системные эффекты .
В большинстве исследований было установлено умеренная эффективность ИГКС в лечении обострений БА, которая колебалась в пределах 50 – 70 % при применении удвоенной дозы (от дозы базисной терапии) ФП, и повышение эффективности лечения при дополнительном применении пролонгированного бета 2 – агониста сальметерола на 10– 15 % . В соответствии с рекомендациями международных консенсусов по лечению бронхиальной астмы альтернативой повышению дозы препарата при невозможности обеспечить оптимальный контроль БА с использованием ИГКС в низких и средних дозах является назначение b-агонистов пролонгированного действия .
Усилениие эффекта ИГКС при их сочетании с пролонгированными агонистами бета2адренорецепторов у больных ХОБЛ доказана в рандомизированном контролируемом двойном слепом исследовании TRISTAN (Trial of Inhaled Steroids and Long-acting бета2-agonists), включавшем 1465 пациентов . На фоне комбинированной терапии (ФП 500 мкг + сальметерол 50 мкг 2 раза в день) частота обострений ХОБЛ снизилась на 25 % по сравнению с применением плацебо. Комбинированная терапия обеспечивала более выраженный эффект у больных с тяжелой формой ХОБЛ, у которых исходный ОФВ1 был менее 50 % от должно го.
Эффективность используемых при БА лекарственных средств во многом зависит от средств доставки, что влияет на депозицию препарата в дыхательных путях. Легочная депозиция лекарственных средств при использовании различных систем доставки колеблется в пределах от 4 до 60 % введенной дозы. Существует четкая зависимость между легочной депозицией и клиническим эффектом препарата. Дозированные аэрозольные ингаляторы (ДАИ), внедренные в клиническую практику в 1956 году, являются наиболее распространенными ингаляционными устройствами. При использовании ДАИ приблизительно 10-30 % препарата (в случае ингаляции без спейсера) попадает в легкие, а затем в системный кровоток. Большая часть препарата, которая составляет приблизительно 70 80 %, оседает в полости рта и гортани, и проглатывается. Ошибки при использовании ДАИ достигают 60 %, приводят к недостаточной доставке лекарственного вещества в дыхательные пути и, тем самым, снижают эффективность терапии ИГКС . Применение спейсера позволяет снизить распределение препарата в полости рта до 10 % и оптимизировать поступление активного вещества в дыхательные пути, т.к. не требует абсолютной координации действий пациентов.
Чем тяжелее у больного протекает БА, тем менее эффективна терапия с помощью обычных дозирующих аэрозолей, так как только 20-40 % пациентов могут воспроизвести правильную технику ингаляции при их использовании . В связи с этим в последнее время созданы новые ингаляторы, которые не требуют от пациента координации движений во время ингаляции. В этих доставочных устройствах подача препарата активизируется вдохом пациента, это так называемые BOI (Breathe Operated Inhaler) – ингалятор, активируемый вдохом. К ним относятся ингалятор Easi-Breath («изи-бриз» легкое дыхание). В настоящее время в Украине зарегистрирован Беклазон Эко Легкое Дыхание. Сухопорошковые ингаляторы (дипихалер (Флохал, Будекорт), дискус (Фликсотид (ФП), Серетид – ФП + сальметерол), небулайзеры – доставочные устройства, обеспечивающие оптимальность дозы ИГКС и уменьшающие нежелательные побочные эффекты терапии. БУД, применяемый через Турбухалер, оказывает такое же действие, как удвоенная доза БУД в дозированном аэрозоле .
Раннее начало противовоспалительной терапии ИГКС снижает риск развития необратимых изменений в дыхательных путях и облегчает течение астмы. Позднее начало лечения ИГКС в последующем приводит к более низким результатам функциональных тестов (уровень доказательности С) .
Рандомизированное двойное слепое плацебоконтролируемое исследование START (Inhaled Steroid Treatment as Regular Therapy in Early Asthma Study) показало, чем раньше начата базисная терапия при БА ИГКС, тем легче протекает заболевание. Результаты START были опубликованы в 2003 г. . Эффективность ранней терапии БУД была подтверждена ростом показателей функции внешнего дыхания.
Длительное лечение ИГКС улучшает или нормализует функцию легких, уменьшает дневные колебания пиковой скорости выдоха, потребность в бронхолитиках и ГКС для системного применения, вплоть до полной их отмены. Более того, при длительном приеме препаратов снижается частота обострений, госпитализаций и смертность больных.
Н ежелательные эффекты ИГКС или безопасность лечения
Несмотря на то, что ИГКС оказывают местное воздействие на дыхательные пути, существуют разноречивые сведения о проявлении нежелательных системных эффектов (НЭ) ИГКС, от их отсутствия и до выраженных проявлений, представляющих риск для больных, особенно для детей . К таким НЭ необходимо отнести подавление функции коры надпочечников, воздействие на метаболизм костной ткани, кровоподтеки и утончение кожи, кандидоз ротовой полости, образование катаракты .
Убедительно доказано, что долговременная терапия ИГКС не приводит к значимому изменению структуры костной ткани, не влияет на липидный обмен, состояние иммунной системы, не повышает риск развития субкапсулярной катаракты. Однако вопросы, касающиеся потенциального воздействия ИГКС на скорость линейного роста детей и состояние гипоталамо-гипофизарно-надпочечниковой системы (ГГНС), продолжают обсуждаться.
Проявления же системных эффектов преимущественно определяются фармакокинетикой препарата и зависят от общего количества ГКС, поступающего в системный кровоток (системная биодоступность) и величины клиренса ГКС. Поэтому основным фактором, определяющим эффективность и безопасность ИГКС, является селективность препарата по отношению к дыхательным путям - наличие высо кой местной противовоспалительной активности и низкой системной активности (табл. 2).
Таблица 2 . Селективность ИГКС и системная активность ИГКС
| ИГКС | Местная активность | Системная активность | Соотношение местной/системной активности |
| БУД | 1,0 | 1,0 | 1,0 |
| БДП | 0,4 | 3,5 | 0,1 |
| ФЛУ | 0,7 | 12,8 | 0,05 |
| ТАА | 0,3 | 5,8 | 0,05 |
Безопасность ИГКС определяется главным обра зом его биодоступностью из ЖКТ и находится в обратно пропорциональной зависимости от нее. Пе роральная биодоступность различных ИГКС находится в пределах от менее 1 % и до 23 %. Приме нение спейсера и полоскание полости рта после ингаляции значительно снижают пероральную био доступность (уровень доказательности В). Оральная биодоступность почти нулевая у ФП и 6-13% у БУД, а ингаляционная биодоступность ИГКС ко леблется в пределах от 20 (ФП) до 39% (ФЛУ) .
Системная биодоступность ИГКС представляет собой сумму ингаляционной и оральной биодоступности. У БДП системная биодоступность составляет примерно 62%, что несколько превышает таковую у других ИГКС.
ИГКС имеют быстрый клиренс, его величина примерно совпадает с величиной печеночного кровотока, и это является одной из причин минимальных проявлений системных НЭ. В системный кровоток ИГКС, после прохождения через печень, поступают преимущественно в виде неактивных метаболитов, за исключением активного метаболита БДП - беклометазона 17-монопропионата (17-БМП) (приблизительно 26%), и только незначительная часть (от 23% ТАА до менее 1% ФП) - в виде неизмененного препарата. При первом прохождении через печень инактивируется примерно 99 % ФП и МФ, 90 % БУД, 80 90 % ТАА и 60 70 % БДП. Высокая активность метаболизма новых ИГКС (ФП и МФ основная фракция, обеспечивающая их системную активность, составляет не более 20 % от принятой дозы (как правило, не превышающей 750-1000мкг/сутки)) может объяснить их лучший профиль безопасности по сравнению с другими ИГКС, и вероятность развития клинически значимых нежелательных лекарственных явлений крайне низка, а если таковые и имеются, то обычно незначительно выражены и не требуют прекращения терапии .
Все перечисленные системные эффекты ИГКС являются следствием их способности, как агонистов ГКС-рецептора, влиять на гормональную регуляцию в ГГНС. Поэтому беспокойства врачей и пациентов, связанные с применением ИГКС, могут быть вполне оправданы. В то же время, некоторые исследования не продемонстрировали значительного влияния ИГКС на ГГНС .
Большой интерес вызывает МФ, новый ИГКС с очень высокой противовоспалительной активностью, у которого отсутствует биодоступность. В Украине он представлен лишь назальным спреем Назонекс.
Некоторые типичные для ГКС эффекты никогда не были отмечены при применении ИГКС, как, например, связанные с иммуносупрессивными свойствами этого класса препаратов или с развитием субкапсулярной катаракты.
Таблица 3. С равнительные исследования ИГКС, которые включали определение терапевтической эффе к т ивности и системной активности по исходному уровню сывороточного кортизола или тесту со стимуляцией аналогом АКТГ.
| Количество пациентов | ИГКС/дневная доза мкг двух препаратов | Эффективность(утренняя ПСВ*) | Системная активность |
| 672 взрослых | ФП/100, 200, 400, 800 иБДП/400 | ФП 200 = БДП 400 | ФП 400 = БДП 400 |
| 36 взрослых | БДП/1500 и БУД/1600 | БДП = БУД | БДП = БУД – нет эффекта |
| 398 детей | БДП/400 и ФП/200 | ФП > БДП | ФП = БДП – нет эффекта |
| 30 взрослых | БДП/400 и БУД/400 | БДП = БУД | БДП = БУД – нет эффекта |
| 28 взрослых | БДП/1500 и БУД/1600 | БДП = БУД | БДП = БУД |
| 154 взрослых | БДП/2000 и ФП/1000 | ФП = БДП | БДП > ФП |
| 585 взрослых | БДП/1000 и ФП/500 | ФП = БДП | ФП = БДП – нет эффекта |
| 274 взрослых | БДП/1500 и ФП/1500 | ФП > БДП | БДП = ФП – нет эффекта |
| 261 взрослых | БДП/400 и ФП/200 | ФП = БДП | БДП > ФП |
| 671 взрослых | БУД/1600 и ФП/1000,2000 | ФП 1000 > БУД, ФП 2000 > БУД | ФП 1000 = БУД, ФП 2000 > БУД |
| 134 взрослых | БДП/1600 и ФП/2000 | ФП = БДП | ФП > БДП |
| 518 взрослых | БУД/1600 и ФП/800 | ФП > БУД | БУД > ФП |
| 229 детей | БУД/400 и ФП/400 | ФП > БУД | БУД > ФП |
| 291 взрослых | ТАА/800 и ФП/500 | ФП > ТАА | ФП =ТАА |
| 440 взрослых | ФЛУ/1000 и ФП/500 | ФП > ФЛУ | ФП = ФЛУ |
| 227 взрослых | БУД/1200 и ФП/500 | БУД = ФП | БУД > ФП |
Примечание: * ПСВ пиковая скорость выдоха
Зависимость системного эффекта ИГКС от дозы препарата не очевидна, результаты исследований противоречивы (таблица 3) . Не смотря на возникающие вопросы, представленные клинические случаи заставляют задуматься о безо пасности долговременной терапии высокими дозами ИГКС. Вероятно, существуют пациенты, высокочувствительные к стероидной терапии. Назначение высоких доз ИГКС таким лицам может обуславливать повышенную частоту развития системных по бочных эффектов. Пока неизвестны факторы, обуславливающие высокую чувствительность пациента к ГКС. Можно лишь заметить, что число таких больных крайне невелико (4 описанных случая на 16 млн. пациентов/лет применения одного только ФП начиная с 1993 г.) .
Наибольшие беспокойства вызывает потенциальная способность ИГКС влиять на рост детей, поскольку данные препараты обычно применяются на протяжении длительного времени. На рост детей, больных БА, не получающих ГКС в любой форме, может оказывать влияние целый ряд факторов, както: сопутствующая атопия, тяжесть астмы, пол и другие. Детская астма, по всей вероятности, ассоциирована с некоторой задержкой роста, хотя и не приводит к снижению финального взрослого роста . Из-за многих факторов, влияющих на рост у детей, больных БА, исследования, посвященные влиянию ИГКС или системных ГКС на рост, имеют противоречивые результаты.
К их числу местных побочных эффектов ИГКС относят: кандидоз полости рта и ротоглотки, дисфонию, иногда кашель, возникающий вследствие раздражения верхних дыхательных путей, парадоксальный бронхоспазм .
При приеме низких доз ИГКС частота развития местных побочных эффектов невелика. Так, кандидоз полости рта встречается у 5 % пациентов, использующих низкие дозы ИГКС, и у до 34 % больных, применяющих высокие дозы этих препаратов. Дисфония отмечается у 5-50 % больных, применяющих ИГКС; ее развитие также ассоциируется с более высокими дозами препаратов. В некоторых случаях при использовании ИГКС возможно развитие рефлекторного кашля. В ответ на введение ИГКС, проведенное с помощью ДАИ, может развиваться парадоксальный бронхоспазм. В клинической практике прием бронходилатирующих препаратов часто маскирует бронхоконстрикцию такого рода .
Таким образом, ИГКС были и остаются краеугольным камнем терапии БА у детей и взрослых. Безопасность долговременного применения низких и средних доз ИГКС не вызывает сомнения. Длительное назначение высоких доз ИГКС может приводить к развитию системных эффектов, наиболее значимыми из которых являются замедление СЛР детей и угнетение функции надпочечников.
Последние международные рекомендации по лечению БА у взрослых и детей предполагают назначение комбинированной терапии ИГКС и бета-2-агонистами длительного действия во всех случаях, когда использование низких доз ИГКС не позволяет достичь эффекта. Целесообразность этого подхода подтверждается не только его более высокой эффективностью, но и лучшим профилем безопасности.
Назначение высоких доз ИГКС целесообразно только при неэффективности комбинированной терапии. Вероятно, в этом случае решение об использовании высоких доз ИГКС должно быть принято пульмонологом или аллергологом. После достижения клинического эффекта целесообразно титрование дозы ИГКС до наименьшей эффективной. В случае долговременной терапии БА высокими дозами ИГКС необходимо проведение мониторинга безопасности, который может включать измерение СЛР у детей и определение уровня кортизола в утренние часы.
Залогом успешной терапии являются взаимоотношения больного с врачом и отношение больного к лечению комплаенсе.
Следует помнить, что это общая установка. Не исключается индивидуальный подход к лечению больных БА, когда врач выбирает препарат, режим и дозу его назначения. Если врач, основываясь на рекомендациях соглашений по ведению БА, будет руководствоваться своими знаниями, существующей информацией и личным опытом, то успех лечения гарантирован.
Л ИТЕРАТУРА
1. Global Strategy for Asthma Management and Prevention. National Institutes of Health, National Heart, Lung and Blood Institute. Revised 2005. NIH publication № 02-3659 // www.ginasthma.co m. Barnes PJ. Efficacy of inhaled corticosteroids in asthma. J Allergy Clin Immunol 1998;102(4 pt 1): 531-8.
2. Barnes N.C., Hallet C., Harris A. Clinical experience with fluticasone propionate in asthma: a meta-analysis of efficacy and systemic activity compared with budesonide and beclomethasone dipropionate at half the microgram dose or less. Respir. Med., 1998; 92: 95.104.
3. Pauwels R, Pedersen S, Busse W, et al. Early intervention with budesonide in mild persistent asthma: a randomized, double-blind trial. Lancet 2003;361:1071-76.
4. Основные положения отчета группы экспертов EPR-2: ведущие направления в диагностике и лечении бронхиальной астмы. Национальный институт сердца, легких и крови. NIH publication N 97-4051A. Май 1997 / Пер. под ред. А.Н. Цой. М., 1998.
5. Crocker IC, Church MK, Newton S, Townley RG. Glucocorticoids inhibit proliferation and interleukin 4 and interleukin 5 secretion by aeroallergenspecific T-helper type 2 cell lines. Ann Allergy Asthma Immunol 1998;80:509-16.
6. Umland SP, Nahrebne DK, Razac S, et al. The inhibitory effect of topically active glucocorticoids on IL4, IL5 and interferon gamma production by cultured primary CD4+ T cells. J. Allergy Clin. Immunol 1997;100:511-19.
7. Derendorf H. Pharmacokinetik and pharmakodynamic properties of inhaled corticosteroids in relation to effecacy and safety. Respir Med 1997;91(suppl. A):22-28.
8. Johnson M. Pharmakodynamics and pharmacokinetiks of inhaled glucocorticoids. J Allergy Сlin Immunol 1996;97:169-76.
9. Brokbank W, Brebner H, Pengelly CDR. Chronic asthma treated with aerosol hydrocortisone. Lancet 1956:807.
10. The Childhood Asthma Management Program Research Group. Long-term effects of budesonide or nedocromil in children with asthma // N. Engl. J.Med. – 2000. – Vol. 343. – P. 1054-1063.
11. Suissa S, Ernst P. // J Allergy Clin Immunol.-2001.-Vol 107, N 6.-P.937-944.
12. Suissa S., Ernst P., Benayoun S. et al. // N Engl J Med.-2000.-Vol 343, N 5.-P.332. Lipworth B.J., Jackson C.M. Safety of inhaled and intranasal corticosteroids: lessons for the new millennium // Drug Safety. – 2000. – Vol. 23. – P. 11–33.
13. Смоленов И.В. Безопасность ингаляционных глюкокортикостероидов: новые ответы на старые вопросы // Атмосфера. Пульмонология и аллергология. 2002. №3. – C. 10-14.
14. Burge P, Calverley P, Jones P, et al. Randomized, double bling, placebo controlled study of Fluticasone propionate in patient with moderate to severe chronic obstructive pulmonary diseases: the ISOLDE trial. BMJ 2000;320:1297-303.
15. Суточникова О.А., Чеpняев А.Л., Чучалин А.Г.Ингаляционные глюкокоpтикоcтеpоиды пpи лечении бpонxиальной аcтмы // Пульмонология. –1995. – Том 5. – С. 78 – 83.
16. Allen D.B., Mullen M., Mullen B. A meta-analysis of the effect of oral and inhaled corticosteroids on growth // J. Allergy Clin. Immunol. – 1994. – Vol. 93. – P. 967-976.
17. Hogger P, Ravert J, Rohdewald P. Dissolution, tissue binding and kinetiks of receptor binding of inhaled glucocorticoids. Eur Respir J 1993;6(suppl.17):584S.
18. Цой А.Н. Параметры фармакокинетики современных ингаляционных гликокортико-стероидов// Пульмонология. 1999. № 2. С. 73-79.
19. Miller-Larsson A., Maltson R. H., Hjertberg E. et al.Reversible fatty acid conjugation of budesonide:novel mechanism for prolonged retention of topically applied steroid in airway tissue // Drug.metabol. Dispos. 1998; v. 26 N 7: 623-630.A. K., Sjodin, Hallstrom G. Reversible formation of fatty acid esters of budesonide, an anti-asthma glucocorticoid, in human lung and liver microsomes // Drug. Metabolic. Dispos. 1997; 25: 1311-1317.
20. Van den Bosch J. M., Westermann C. J. J., Edsbacker J. et al. Relationship between lung tissue and blood plasma concentrations of inhaled budesonide // Biopharm Drug. Dispos. 1993; 14:455-459.
21. Wieslander E., Delander E. L., Jarkelid L. et al.Pharmacological importance of the reversible fatty acid conjugation of budesonide stadied in a rat cell line in vitro // Am. J. Respir. Cell. Mol. Biol. 1998;19: 1-9.
22. Thorsson L., Edsbacker S. Conradson T. B. Lung deposition of budesonide from Turbuhaler is twice that from a pressured metered-dose-inhaler p-MDI // Eur. Respir. J. 1994; 10: 1839-1844
23. Derendorf H. Pharmacokinetic and pharmacodynamic properties of inhaled corticosteroids in relation to efficacy and safety // Respir. Med. 1997; 91 (Suppl. A): 22-28
24. Jackson W. F. Nebulised Budesonid Therapy in asthma scientific and Practical Review. Oxford,1995: 1-64
25. Trescoli-Serrano C., Ward W. J., Garcia-Zarco M. et al. Gastroinstestinal absorbtion of inhaled budesonide and beclomethasone: has it any significant systemic effect? // Am. J. Respir. Crit. Care Med. 1995; 151 (№ 4 part 2):A. Borgstrom L. E, Derom E., Stahl E. et al. The inhalation device influences lung deposition and bronchodilating effect of terbutaline //Am. J. Respir. Crit. Care Med. 1996; 153: 1636-1640.
26. Ayres J.G., Bateman E.D., Lundback E., Harris T.A.J. High dose fluticasone propionate, 1 mg daily, versus fluticasone propionate, 2 mg daily, or budesonide, 1.6 mg daily, in patients with chronic severe asthma // Eur. Respir. J. – 1995. – Vol.8(4). – P. 579-586.
27. Boe J., Bakke P., Rodolen T., et al. High-dose inhaled steroids in asthmatics: Moderate efficacy gain and suppression of the hypothalamicpituitary-adrenal (HPA) axis // Eur. Respir. J. –1994. – Vol. 7. – P. 2179-2184.
28. Dahl R., Lundback E., Malo J.L., et al. A doseranging study of fluticasone propionate in adult patients with moderate asthma // Chest. – 1993. – Vol. 104. – P. 1352-1358.
29. Daley-Yates P.T., Price A.C., Sisson J.R. et al.Beclomethasone dipropionate: absolute bioavailability, pharmacokinetics and metabolism following intravenous, oral, intranasal and inhaled administration in man // J. Clin. Pharmacol. – 2001. – Vol. 51. – P. 400-409.
30. Mollmann H., Wagner M., Meibohm B. et al.Pharmacokinetic and pharmacodynamic evolution of fluticasone propionate after inhaled administra tion // Eur. J. Clin. Pharmacol. – 1999. – Vol. 53. – P. 459–467.
31. Ninan T.K., Russell G. Asthma, inhaled corticosteroid treatment, and growth // Arch. Dis. Child. –1992. – Vol. 67(6). – P. 703 705.
32. Pedersen S., Byrne P. O. A comparison of the efficacy and safety of inhaled corticosteroids in asthma // Eur. J. Allergy. Clin. Immunol. – 1997. – V.52 (39). – P.1-34
33. Thompson P. I. Drug delivery to the small airways// Amer. J. Repir. Crit. Med. – 1998. – V. 157. – P.199 – 202.
34. Boker J., McTavish D., Budesonide. An updated review of its pharmacological properties, and therapeutic efficacy in asthma and rhinitis // Drugs. –1992. – v. 44. – № 3. – 375 – 407.
35. Calverley P, Pauwels R, Vestibo J, et al. Combined salmeterol and Fluticasone in the treatment of chronic obstructive pulmonary disease: a randomized controlled trial. Lancet 2003;361:449-56.
36. Assesment of airway inflammation in asthma / A.M. Vignola. J. Bousquet, P. Chanez et al. // Am. J. Respir. Crit. Care Med. – 1998. – V. 157. – P. 184– 187.
37. Яшина Л.О., Гогунська І.В. Ефективність і безпечність інгаляційних кортикостероїдів в лікуванні загострень бронхіальної астми // Астма та алергія. – 2002. № 2. – С. 21 – 26.
38. Effectiveness and safety of inhaled corticosteroids in controlling acute asthma attacts in children who were treated in the emergency department: controlled comparative study with oral prednisolon / B.Volovits, B. Bentur, Y. Finkelshtein et al. // J. Allergy Clin. Immunol. – 1998. – V. 102. – N. 4. – P.605 – 609.
39. Синопальников А.И., Клячкина И.Л. Средства для доставки лекарств в дыхательные пути при бронхиальной астме // Российские медицинские вести. -2003. № 1. С. 15-21.
40. Nicklas RA. Paradoxical bronchospasm associated with the use of inhaled beta agonists. J Allergy Clin Immunol 1990;85:959-64.
41. Pedersen S. Asthma: Basic Mechanisms and Clinical Management. Ed. P. J. Barnes. London 1992, p. 701-722
42. Ebden P., Jenkins A., Houston G., et al. Comparison of two high dose corticosteroid aerosol treatments, beclomethasone dipropionate (1500 mcg/day) and budesonide (1600 mcg/day), for chronic asthma // Thorax. – 1986. – Vol. 41. – P.869-874.
43. Brown P.H., Matusiewicz S.P., Shearing C. et al.Systemic effects of high dose inhaled steroids:comparison of beclomethasone dipropionate and budesonide in healthy subjects // Thorax. – 1993.– Vol. 48. – P. 967-973.
44. Safety of inhaled and intranasal corticosteroids:lessons for the new millennium // Drug Safety. –2000. – Vol. 23. – P. 11–33.
45. Doull I.J.M., Freezer N.J., Holgate S.T. Growth of pre-pubertal children with mild asthma treated with inhaled beclomethasone dipropionate // Am. J.Respir. Crit. Care Med. – 1995. – Vol. 151. – P.1715-1719.
46. Goldstein D.E., Konig P. Effect of inhaled beclomethasone dipropionate on hypothalamicpituitary-adrenal axis function in children with asthma // Pediatrics. – 1983. – Vol. 72. – P. 60-64.
47. Kamada A.K., Szefler S.J. Glucocorticoids and growth in asthmatic children // Pediatr. Allergy Immunol. – 1995. – Vol. 6. – P. 145-154.
48. Prahl P., Jensen T., Bjerregaard-Andersen H.Adrenocortical function in children on high-dose steroid aerosol therapy // Allergy. – 1987. – Vol.42. – P. 541-544.
49. Priftis K., Milner A.D., Conway E., Honour J.W.Adrenal function in asthma // Arch. Dis. Child. –1990. – Vol. 65. – P. 838-840.
50. Balfour-Lynn L. Growth and childhood asthma // Arch. Dis. Child. – 1986. – Vol. 61(11). – P. 1049-1055.
51. Kannisto S., Korppi M., Remes K., Voutilainen R.Adrenal Suppression, Evaluated by a Low Dose Adrenocorticotropin Test, and Growth in Asthmatic Children Treated with Inhaled Steroids // Journal of Clinical Endocrinology and Metabolism. – 2000. – Vol. 85. – P. 652 – 657.
52. Prahl P. Adrenocortical suppression following treatment with beclomethasone dipropionate and budesonide // Clin. Exp. Allergy. – 1991. – Vol. 21.– P. 145-146.
53. Tabachnik E., Zadik Z. Diurnal cortisol secretion during therapy with inhaled beclomethasone dipropionate in children with asthma // J. Pediatr. –1991. – Vol. 118. – P. 294-297.
54. Capewell S., Reynolds S., Shuttleworth D. et al.Purpura and dermal thinning associated with high dose inhaled corticosteroids // BMJ. – 1990. Vol.300. – P. 1548-1551.