Лучевая диагностика, лучевая терапия - это две составные части радиологии. В современной медицинской практике они используются все шире и чаще. Это можно объяснить их отличной информативностью.
Диагностика лучевая - это практическая дисциплина, которая изучает использование разного рода излучений с целью обнаружения и распознавания большого количества заболеваний. Она помогает изучить морфологию и функции нормальных и пораженных болезнью органов и систем человеческого организма. Существует несколько видов лучевой диагностики, и каждая из них по-своему уникальна и позволяет обнаружить болезни в разных областях организма.
На сегодняшний день существует несколько методов лучевой диагностики. Каждый из них по-своему хорош, так как позволяет провести исследования в определенной области человеческого организма. Виды лучевой диагностики:
Эти методы исследования лучевой диагностики могут позволить выдать данные о состоянии здоровья пациента только в той области, которая ими исследуется. Но существуют и более усовершенствованные методы, которые дают более подробные и обширные результаты.
Современная лучевая диагностика - это одна из быстро развивающихся медицинских специальностей. Она непосредственно связана с общим прогрессом физики, математики, вычислительной техники, информатики.
Диагностика лучевая - это наука, применяющая излучения, которые помогают изучать строение и функционирование нормальных и поврежденных болезнями органов и систем человеческого организма с целью проведения профилактики и распознавания заболевания. Подобный метод диагностирования играет важную роль как в обследовании пациентов, так и в радиологических процедурах лечения, которые зависят от информации, полученной во время исследований.
Современные методы лучевой диагностики позволяют с максимальной точностью выявить патологию в конкретном органе и помочь найти лучший способ для ее лечения.
Инновационные методы диагностирования включают в себя большое количество диагностических визуализаций и отличаются друг от друга физическими принципами получения данных. Но общая сущность всех методик заключается в информации, которую получают путем обработки пропускаемого, испускаемого или отраженного электромагнитного излучения или механических колебаний. В зависимости от того, какие из явлений положены в основу получаемого изображения, диагностика лучевая делится на такие виды исследований:

Каждый из этих методов позволяет с большой точностью выявить патологию в органах человека и дает больше шансов на положительный исход лечения. Как диагностика лучевая выявляет патологию в легких, и что с ее помощью можно обнаружить?
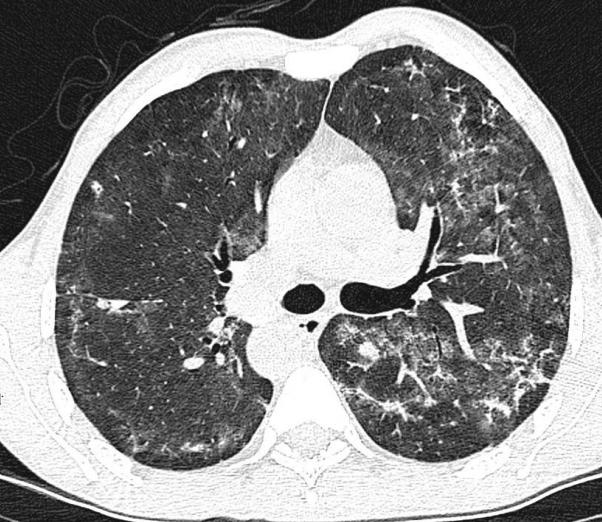
Диффузное поражение легких - это изменения в обоих органах, представляющие собой рассеянные очаги, увеличение ткани в объеме, а в некоторых случаях и объединение двух этих состояний. Благодаря рентгеновскому и компьютерному методам исследований удается определять легочные заболевания.

Только современные методы исследования позволяют быстро и точно установить диагноз и приступить к оперативному лечению в условиях стационара. В наше время современных технологий имеет большое значение лучевая диагностика легких. Поставить диагноз в соответствии с клинической картиной в большинстве случаев очень трудно. Это объясняется тем, что патологии легких сопровождаются сильными болями, острой дыхательной недостаточностью и кровоизлиянием.
Но даже в самых тяжелых случаях на помощь врачам и пациентам приходит неотложная лучевая диагностика.
Рентгеновский метод диагностики позволяет быстро выявить проблему при возникновении угрожающей жизни пациента ситуации, которая требует неотложного вмешательства. Срочная рентгенодиагностика может быть полезна во многих случаях. Чаще всего ее используют при повреждении костей и суставов, внутренних органов и мягких тканей. Очень опасны для человека травмы головы и шеи, живота и брюшной полости, грудной клетки, позвоночника, тазобедренных и длинных трубчатых костей.

Метод рентгеновского исследования назначают пациенту сразу после того, как будет проведена противошоковая терапия. Осуществлять его можно прямо в приемном отделении, используя передвижной аппарат, или же пациента доставляют в кабинет рентгена.
При травмах шеи и головы проводят обзорную рентгенограмму, при необходимости добавляют специальные снимки отдельных частей черепа. В специализированных учреждениях можно провести скорую ангиографию сосудов мозга.
При травмировании грудной клетки диагностику начинают с обзорной делают с прямого и бокового обзора. При травмах живота и таза нужно проводить обследование с использованием контрастирования.
Также срочное проводят и при других патологиях: острая боль в животе, харканье кровью и кровотечения из пищеварительного тракта. Если данных будет недостаточно для установления точного диагноза, назначают компьютерную томографию.
Редко используют рентгенодиагностику в случаях подозрения на присутствие инородных тел в дыхательных путях или пищеварительном тракте.

При всех видах повреждений и в сложных случаях, возможно, потребуется провести не только компьютерную томографию, но и магнитно-резонансную. Назначить то или иное исследование может только лечащий доктор.
Этот метод исследования считают одним из самых эффективных, поэтому, рассматривая его плюсы, хочется выделить такие:
Но не только положительные стороны есть у данного метода, отрицательные также имеются.
Большинство врачей считают, каким бы удивительным ни был этот метод исследования, свои отрицательные стороны у него также есть. К ним можно отнести:

Лучевая диагностика показала хорошие результаты при выявлении патологии, но не каждому пациенту она подходит.
Не всем больным с раковыми новообразованиями этот метод исследований подходит. Назначают его только в некоторых случаях:
Лучевая диагностика применяется уже несколько лет и показала очень хорошие результаты в быстрой постановке диагнозов, особенно в сложных случаях. Благодаря ее использованию удалось определить диагнозы очень тяжелым больным. Даже несмотря на ее недостатки, других исследований, которые бы давали такие результаты, пока нет. Поэтому можно точно сказать, что в настоящее время лучевая диагностика стоит на первом месте.
Лучевая диагностика — наука о применении излучений для изучения строения и функции нормальных и патологически измененных органов и систем человека в целях профилактики и диагностики заболеваний.
в подготовке врача и в медицинской практике в целом постоянно возрастает. Это связано с созданием диагностических центров, а также диагностических отделений, оснащенных компьютерными и магнитно-резонансными томографами.
Известно, что большая часть (около 80%) заболеваний диагностируется с помощью приборов лучевой диагностики: ультразвуковых, рентгеновских, термографических, компьютерных и магниторезонансных томографических аппаратов. Львиная доля в этом перечне принадлежит рентгеновским приборам, имеющим много разновидностей: базовые, универсальные, флюорографы, маммографы, дентальные, передвижные и др. В связи с обострением проблемы туберкулеза в последнее время особенно возросла роль профилактических флюорографических осмотров с целью диагностирования этого недуга на ранних стадиях.
Есть еще одна причина, сделавшая актуальной именно проблему рентгенодиагностики. Удельный вес последней в формировании коллективной дозы облучения населения Украины за счет искусственных источников ионизирующей радиации составляет около 75%. Для уменьшения дозы облучения пациента современные рентгенаппараты имеют в своем составе усилители рентгеновского изображения, но таких в Украине сегодня менее 10% от наличного парка. А он весьма внушителен: в лечебно-профилактических учреждениях Украины по состоянию на январь 98 г. функционировало свыше 2460 рентгеновских отделений и кабинетов, где ежегодно выполнялось 15 млн. рентгенодиагностических и 15 млн. флюорографических обследований пациентов. Есть основания утверждать, что состояние этой отрасли медицины определяет здоровье всей нации.
Лучевая диагностика за последнее столетие претерпела бурное развитие, трансформацию методик и аппаратуры, завоевала прочные позиции в диагностике и продолжает удивлять своими поистине неисчерпаемыми возможностями.
Родоначальник лучевой диагностики, рентгеновский метод появился после открытия в 1895 г. рентгеновского излучения, что дало начало развитию новой медицинской науке — рентгенологии.
Первыми объектами исследования были костная система и органы дыхания.
В 1921 году была разработана методика рентгенографии на заданной глубине — послойно, и в практику широко вошла томография, значительно обогатившая диагностику.
На глазах одного поколения в течение 20-30 лет рентгенология вышла из темных кабинетов, изображение с экранов перешло на телемониторы, а затем трансформировалось в цифровое на мониторе компьютера.
В 70-80-е годы в лучевой диагностике происходят революционные преобразования. В практику внедряются новые методы получения изображения.
Этот этап характеризуется следующими особенностями:
Ультразвуковой метод исследования пришел в медицину значительно позже рентгеновского, но развивался еще стремительнее и стал незаменимым благодаря своей простоте, отсутствию противопоказаний вследствие безвредности для пациента и большой информативности. За короткое время был пройден путь от серо-шкального сканирования до методик с цветным изображением и возможностью изучения сосудистого русла — допплерографии.
Один из методов — радионуклидная диагностика тоже получила в последнее время широкое распространение благодаря низким лучевым нагрузкам, атравматичности, неаллергичности, широкому спектру изучаемых явлений, возможности сочетания статических и динамических методик.
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Размещено на http://allbest.ru
Введение
Лучевая диагностика - наука о применении излучений для изучения строения и функции нормальных и патологически измененных органов и систем человека в целях профилактики и распознавания болезней.
Все излечения, используемые в лучевой диагностики, делят на неионизирующие и ионизирующие.
Неионизирующие излучения - это электромагнитные излучения различной частоты, не вызывающие ионизацию атомов и молекул, т.е. их распада на противоположно заряженные частицы -- ионы. К ним относится тепловое (инфракрасное -- ИК) излучение и резонансное, возникающее в объекте (тело человека), помещенном в стабильное магнитное поле, под действием высокочастотных электромагнитных импульсов. Также относят ультразвуковые волны, представляющие собой упругие колебания среды.
Ионизирующее излучение способно ионизировать атомы окружающей среды, в том числе атомы, входящие в состав тканей человека. Все эти излучения делят на две группы: квантовые (т.е. состоящие из фотонов) и корпускулярные (состоящие из частиц). Это деление в значительной мере условно, так как любое излучение имеет двойственную природу и в определенных условиях проявляет то свойства волны, то свойства частицы. К квантовым ионизирующим излучениям относят тормозное (рентгеновское) излучение и гамма-излучение. К корпускулярным излучениям причисляют пучки электронов, протонов, нейтронов, мезонов и других частиц.
Для получения дифференцированного изображение тканей, примерно одинаково поглощающих излучение, применяют искусственное контрастирование.
Существуют два способа контрастирования органов. Один из них заключается в прямом (механическом) введении контрастного вещества в полость органа - в пищевод, желудок, кишечник, в слезные или слюнные протоки, желчные пути, мочевые пути, в полость матки, бронхи, кровеносные и лимфатические сосуды или в клетчаточное пространство, окружающее исследуемый орган (например, в забрюшинную клетчатку, окружающую почки и надпочечники), или путем пункции - в паренхиму органа.
Второй способ контрастирования основан на способности некоторых органов поглощать из крови введенное в организм вещество, концентрировать и выделять его. Этот принцип - концентрации и элиминации - используют при рентгенологическом контрастировании выделительной системы и желчных путей.
Основные требования к рентгеноконтрастным веществам очевидны: создание высокой контрастности изображения, безвредность при введении в организм больного, быстрое выведение из организма.
В рентгенологической практике в настоящее время применяют следующие контрастные средства.
1. Препараты сульфата бария(BaSO4). Водная взвесь сульфата бария - основной препарат для исследования пищеварительного канала. Она нерастворима в воде и пищеварительных соках, безвредна. Применяют в видесуспензии в концентрации 1:1 или более высокой -- до 5:1. Для придания препарату дополнительных свойств (замедление оседания твердых частиц бария, повышение прилипаемости к слизистой оболочке) в водную взвесь добавляют химически активные вещества (танин, цитрат натрия, сорбит и др.), для увеличения вязкости -- желатин, пищевую целлюлозу. Существуют готовые официнальные препараты сульфата бария, отвечающие всем перечисленным требованиям.
2. Йодсодержащие растворы органических соединений. Это большая группа препаратов, представляющих собой главным образом производные не которых ароматических кислот -- бензойной, адипиновой, фенилпропионовой и др. Препараты используют для контрастирования кровеносных сосудов и полостей сердца. К ним относятся, например, урографин, тразограф, триомбраст и др. Эти препараты выделяются мочевыводящей системой, поэтому могут быть использованы для исследования чашечно-лоханочного комплекса почек, мочеточников,мочевого пузыря. В последнее время появилось новое поколение йодсодержащих органических соединений -- неионные (сначала мономеры -- омнипак, ультравист, затем димеры -- йодиксанол, йотролан). Их осмолярность значительно ниже, чем ионных, и приближается к осмолярности плазмы крови (300 моем). Вследствие этого они значительно менее токсичны, чем ионные мономеры. Ряд йодсодержащих препаратов улавливается из крови печенью и выводится с желчью, поэтому их применяют для контрастирования желчных путей. С целью контрастирования желчного пузыря применяют йодистые препараты, всасывающиеся в кишечнике (холевид).
3. Иодированные масла. Эти препараты представляют собой эмульсию йодистых соединений в растительных маслах (персиковом, маковом). Они завоевали популярность как средства, используемые при исследовании бронхов, лимфатических сосудов, полости матки, свищевых ходов Особенно хороши ультражидкие йодированные масла (липоидол) которые характеризуются высокой контрастностью и мало раздражают ткани. Иодсодержащие препараты, особенно ионной группы, могут вызывать аллергические реакции и оказывать токсическое воздействие на организм
Общие аллергические проявления наблюдаются со стороны кожи и слизистых оболочек (конъюнктивит, ринит, крапивница, отек слизистой оболочки гортани, бронхов, трахеи), сердечно-сосудистой системы (снижение кровяного давления, коллапс), центральной нервной системы (судороги, иногда параличи), почек (нарушение выделительной функции). Указанные реакции обычно преходящи, но могут достигать высокой степени выраженности и даже привести к смертельному исходу. В связи с этим перед введением в кровь йодсодержащих препаратов, особенно высокоосмолярных из ионной группы, необходимо провести биологическую пробу: осторожно вливают внутривенно 1 мл рентгеноконтрастного препарата и выжидают 2--3 мин, внимательно наблюдая за состоянием больного. Лишь в случае отсутствия аллергической реакции вводят основную дозу, которая при разных исследованиях варьирует от 20 до 100 мл.
4. Газы (закись азота, углекислый газ, обычный воздух). Для введения в кровь можно применять только углекислый газ вследствие его высокой растворимости. При введении в полости тела и клетчаточные пространства также во избежание газовой эмболии используют закись азота. В пищеварительный канал допустимо вводить обычный воздух.
1.Рентгенологические методы
Рентгеновские лучи были открыты 8 ноября 1895г. профессором физики Вюрцбургского университета Вильгельмом Конрадом Рентгеном (1845-1923).
Рентгенологический метод - это способ изучения строения и функции различных органов и систем, основанный на качественном и/или количественном анализе пучка рентгеновского излучения, прошедшего через тело человека. Рентгеновское излучение, возникшее в аноде рентгеновской трубки, направляют на больного, в теле которого оно частично поглощается и рассеивается, а частично проходит насквозь
Рентгеновские лучи являются одним из видов электромагнитных волн длиной приблизительно от 80 до 10~5 нм., которые в общеволновом спектре занимают место между ультрафиолетовыми лучами и -лучами. Скорость распространения рентгеновских лучей равна скорости света 300 000 км/с.
Рентгеновские лучи образуются в момент столкновения потока ускоренных электронов с веществом анода. При взаимодействии электронов с мишенью 99% их кинетической энергии превращается в тепловую энергию и только 1%-- в рентгеновское излучение. Рентгеновская трубка состоит из стеклянного баллона, в который впаяны 2 электрода: катод и анод. Из стеклянного баллона выкачен воздух: движение электронов от катода к аноду возможно лишь в условиях относительного вакуума. На катоде имеется нить накала, являющаяся плотно скрученной вольфрамовой спиралью. При подаче электрического тока на нить накала происходит электронная эмиссия, при которой электроны отделяются от спирали и образуют рядом с катодом электронное облачко. Это облачко концентрируется у фокусирующей чашечки катода, задающей направление движения электронов. Чашечка -- небольшое углубление в катоде. Анод, в свою очередь, содержит вольфрамовую металлическую пластину, на которую фокусируются электроны -- это и есть место образования рентгеновских лучей. К электронной трубке подключены 2 трансформатора: понижающий и повышающий. Понижающий трансформатор раскаляет вольфрамовую спираль низким напряжением (5--15 вольт), в результате чего возникает электронная эмиссия. Повышающий, или высоковольтный, трансформатор подходит непосредственно к катоду и аноду, на которые подаётся напряжение 20-140 киловольт. Оба трансформатора помещаются в высоковольтный блок рентгеновского аппарата, который наполнен трансформаторным маслом, обеспечивающим охлаждение трансформаторов и их надёжную изоляцию. После того как при помощи понижающего трансформатора образовалось электронное облачко, включается повышающий трансформатор, и на оба полюса электрической цепи подаётся высоковольтное напряжение: положительный импульс -- на анод, и отрицательный -- на катод. Отрицательно заряженные электроны отталкиваются от отрицательно заряженного катода и стремятся к положительно заряженному аноду -- за счёт такой разности потенциалов достигается высокая скорость движения -- 100 тыс. км/с. С этой скоростью электроны бомбардируют вольфрамовую пластину анода, замыкая электрическую цепь, в результате чего возникает рентгеновское излучение и тепловая энергия. Рентгеновское излучение подразделяется на тормозное и характеристическое. Тормозное излучение возникает из-за резкого замедления скорости электронов, испускаемых вольфрамовой спиралью. Характеристическое излучение возникает в момент перестройки электронных оболочек атомов. Оба этих вида образуются в рентгеновской трубке в момент столкновения ускоренных электронов с атомами вещества анода. Спектр излучения рентгеновской трубки представляет собой наложение тормозного и характеристического рентгеновских излучений.
Свойства рентгеновских лучей.
1. Проникающая способность; вследствие малой длины волны рентгеновские лучи могут проникать сквозь объекты, непроницаемы для видимого света.
2. Способность поглощаться и рассеиваться; при поглощении часть рентгеновских лучей с наибольшей длинной волны исчезает, полностью передавая свою энергию веществу. При рассеивании - откланяется от первоначального направления, и не несет полезной информации. Часть лучей полностью проходит через объект с изменением своих характеристик. Таким образом, формируется изображение.
3. Вызывают флюоресценцию (свечение). Это явление используют для создания специальных светящихся экранов с целью визуального наблюдения рентгеновского излучения, иногда для усиления действия рентгеновских лучей на фотопластинку.
4. Оказывают фотохимическое действие; позволяет регистрировать изображения на фоточувствительных материалах.
5. Вызывают ионизацию вещества. Это свойство используют в дозиметрии для количественной оценки действия этого вида излучения.
6. Распространяются прямолинейно, что позволяет получить рентгеновское изображение, повторяющее форму исследуемого материала.
7. Способны к поляризации.
8. Рентгеновским лучам свойственно дифракция и интерференция.
9. Они невидимы.
Виды рентгенологических методов.
1.Рентгенография (рентгеновская съемка).
Рентгенография - способ рентгенологического исследования, при котором фиксированное рентгеновское изображения объекта получают на твердом насители. Такими носителями могут быть рентгеновская пленка, фотопленка, цифровой детектор и др.
Пленочную рентгенографию выполняют либо на универсальном рентгеновском аппарате, либо на специальном штативе, предназначенном только для этого вида исследования. Внутренние стенки кассеты покрыты усиливающими экранами, между которыми и помещается рентгеновская пленка.
Усиливающие экраны содержат люминофор, который под действием рентгеновского излучения светится и, таким образом воздействуя на пленку, усиливает его фотохимическое действие. Основное назначение усиливающих экранов -- уменьшить экспозицию, а значит, и радиационное облучение пациента.
В зависимости от назначения усиливающие экраны делят на стандартные, мелкозернистые (у них мелкое зерно люминофора, пониженная светоотдача, но очень высокое пространственное разрешение), которые применяют в остеологии, и скоростные (с крупными зернами люминофора, высокой светоотдачей, но пониженным разрешением), которые используют при проведении исследования у детей и быстродвижущихся объектов, например сердца.
Исследуемую часть тела помещают максимально близко к кассете, чтобы уменьшить проекционное искажение (в основном увеличение), которое возникает из-за расходящегося характера пучка рентгеновских лучей. Кроме того такое расположение обеспечивает необходимую резкость изображения. Излучатель устанавливают так, чтобы центральный пучок проходил через центр снимаемой части тела и был перпендикулярен пленке. В некоторых случаях, например при исследовании височной кости, применяют наклонное положение излучателя.
Рентгенографию можно производить в вертикальном, горизонтальном и наклонном положении больного, а также в положении на боку. Съемка в разных положениях позволяет судить о смещаемости органов и выявлять некоторые важные диагностические признаки, например растекание жидкости в плевральной полости или уровни жидкости в петлях кишечника.
Методика регистрации рентгеновского излучения.
Схема 1. Условия обычной рентгенографии (I) и телерентгенографии (II):1 - рентгеновская трубка; 2 - пучок рентгеновских лучей;3 - объект исследования; 4 - кассета с пленкой.
Получение изображения основано на ослаблении рентгеновского излучения при его прохождении через различные ткани с последующей регистрацией его на рентгеночувствительную плёнку. В результате прохождения через образования разной плотности и состава пучок излучения рассеивается и тормозится, в связи с чем на пленке формируется изображение разной степени интенсивности. В результате, на плёнке получается усреднённое, суммационное изображение всех тканей (тень). Из этого следует что для получения адекватного рентгеновского снимка необходимо проводить исследование рентгенологически неоднородных образований.
Снимок, на котором изображена часть тела (голова, таз и др.) или весь орган (легкие, желудок), называют обзорным. Снимки, на которых получают изображение интересующей врача части органа в оптимальной проекции, наиболее выгодной для исследования той или иной детали, именуют прицельными. Снимки могут быть одиночными или серийными. Серия может состоять из 2-3 рентгенограмм, на которых зафиксированы разные состояния органа (например, перистальтика желудка).
Рентгеновский снимок по отношению к изображению, видимому на флюоресцентном экране при просвечивании, является негативом. Поэтому прозрачные участки на рентгенограмме называют темными («затемнениями»), а темные - светлыми («просветлениями»). Рентгеновское изображение является суммационным, плоскостным. Это обстоятельство приводит к потере изображения многих элементов объекта, поскольку изображение одних деталей накладывается на тень других. Отсюда вытекает основное правило рентгенологического исследования: исследование любой части тела (органа) должно быть произведено как минимум в двух взаимно перпендикулярных проекциях - прямой и боковой. Дополнительно к ним могут понадобиться снимки в косых и аксиальных (осевых) проекциях.
Для рентгенологического анализа изображения рентгеновский снимок фиксируется на подсвечивающем устройстве с ярким экраном -- негатоскопе.
В качестве приемника рентгеновского изображения ранее применяли селеновые пластины, которые перед экспонированием заряжали на специальных аппаратах. Затем изображение переносили на писчую бумагу. Метод получил название электрорентгенографии.
При электронно-оптической цифровой рентгенографии рентгеновское изображение, полученное в телевизионной камере, после усиления поступает на аналого-цифровой. Все электрические сигналы, несущие информацию об исследуемом объекте, превращаются в череду цифр. Цифровая информация поступает затем в компьютер, где обрабатывается по заранее составленным программам. С помощью компьютера можно улучшить качество изображения, повысить его контрастность, очистить от помех, выделить интересующие врача детали или контуры.
К достоинствам цифровой рентгенографии относятся: высокое качество изображения, пониженная лучевая нагрузка, возможность сохранять изображения на магнитных носителях со всеми вытекающими из этого последствиями: удобство хранения, возможность создания упорядоченных архивов с оперативным доступом к данным и передачи изображения на расстояния -- как внутри больницы, так и за ее пределы.
Недостатки рентгенографии: наличие ионизирующего излучения, способного оказать вредное воздействие на пациента; информативность классической рентгенографии значительно ниже таких современных методов медицинской визуализации, как КТ, МРТ и др. Обычные рентгеновские изображения отражают проекционное наслоение сложных анатомических структур, то есть их суммационную рентгеновскую тень, в отличие от послойных серий изображений, получаемых современными томографическими методами. Без применения контрастирующих веществ рентгенография недостаточно информативна для анализа изменений в мягких тканях, мало отличающихся по плотности (например, при изучении органов брюшной полости).
2.Рентгеноскопия (рентгеновское просвечивание)
Рентгеноскопия - метод рентгенологического исследования, при котором изображение объекта получают на светящемся (флюоресцентном) экране. Интенсивность свечения в каждой точке экрана пропорциональна количеству попавших на него рентгеновских квантов. Со стороны, обращенной к врачу, экран покрыт свинцовым стеклом, предохраняющим врача от прямого воздействия рентгеновского излучения.
В качестве усовершенствованного метода рентгеноскопии применяют рентгенотелевизионное просвечивание. Его выполняют с помощью усилителя рентгеновского изображения (УРИ), в состав которого входят рентгеновский электронно-оптический преобразователь (РЭОП) и замкнутая телевизионная система.
Рентгеноскоп
РЭОП представляет собой вакуумную колбу, внутри которой, с одной стороны, имеется рентгеновский флюоресцентный экран, а с противоположной - катодолюминесцентный экран. Между ними приложено электрическое ускоряющее поле с разницей потенциалов около 25 кВ. Возникающий при просвечивании световой образ на флюоресцентном экране превращается на фотокатоде в поток электронов. Под действием ускоряющего поля и в результате фокусировки (повышения плотности потока) энергия электронов значительно возрастает - в несколько тысяч раз. Попадая на катодолюминесцентный экран, электронный поток создает на нем видимое, аналогичное исходному, но очень яркое изображение.
Это изображение через систему зеркал и линз передается на передающую телевизионную трубку - видикон. Возникающие в ней электрические сигналы поступают для обработки в блок телевизионного канала, а затем - на экран видеоконтрольного устройства или, проще говоря, на экран телевизора. При необходимости изображение может фиксироваться с помощью видеомагнитофона.
3.Флюорография
Флюорография - метод рентгенологического исследования, заключающийся в фотографировании изображения с рентгеновского флюоресцентного экрана или экрана электронно-оптического преобразователя на фотопленку небольшого формата.
Флюорография даёт уменьшенное изображение объекта. Выделяют мелкокадровую (например, 24Ч24 мм или 35Ч35 мм) и крупнокадровую (в частности, 70Ч70 мм или 100Ч100 мм) методики. Последняя по диагностическим возможностям приближается к рентгенографии. Флюорография применяется главным образом для исследования органов грудной клетки, молочных желёз, костной системы.
При наиболее распространенном способе флюорографии уменьшенные рентгеновские снимки - флюорограммы получают на специальном рентгеновском аппарате - флюорографе. В этом аппарате имеется флюоресцентный экран и механизм автоматического перемещения рулонной пленки. Фотографирование изображения осуществляется посредством фотокамеры на эту рулонную пленку с размером кадра 70X70 или 100Х 100 мм.
На флюорограммах детали изображения фиксируются лучше, чем при рентгеноскопии или рентгенотелевизионном просвечивании, но несколько хуже (на 4-5%) по сравнению с обычными рентгенограммами.
Для проверочных исследований применяют флюорографы стационарного и передвижного типа. Первые размещают в поликлиниках, медико-санитарных частях, диспансерах, больницах. Передвижные флюорографы монтируют на автомобильных шасси или в железнодорожных вагонах. Съемку и в тех и в других флюорографах производят на рулонную пленку, которую затем проявляют в специальных бачках. Для исследования пищевода, желудка и двенадцатиперстной кишки созданы специальные гастрофлюорографы.
Готовые флюорограммы рассматривают на специальном фонаре - флюороскопе, который увеличивает изображение. Из общего контингента обследованных отбирают лиц, у которых по флюорограммам заподозрены патологические изменения. Их направляют для дополнительного обследования, которое проводят на рентгенодиагностических установках с применением всех необходимых рентгенологических методов исследования.
Важные достоинства флюорографии - это возможность обследования большого числа лиц в течение короткого времени (высокая пропускная способность), экономичность, удобство хранения флюорограмм, позволяет рано выявлять минимальные патологические изменения в органах.
Наиболее эффективным оказалось применение флюорографии для выявления скрыто протекающих заболеваний легких, в первую очередь туберкулеза и рака. Периодичность проверочных обследований определяют с учетом возраста людей, характера их трудовой деятельности, местных эпидемиологических условий
4.Томография
Томография (от греч. tomos - слой) - метод послойного рентгенологического исследования.
При томографии, благодаря движению во время съемки с определенной скоростью рентгеновской трубки на пленке получается резким изображение только тех структур, которые расположены на определенной, заранее заданной глубине. Тени органов и образований, расположенных на меньшей или большей глубине, получаются «смазанными» и не накладываются на основное изображение. Томография облегчает выявление опухолей, воспалительных инфильтратов и других патологических образований.
Эффект томографии достигается благодаря непрерывному движению во время съемки двух из трех компонентов рентгеновской системы излучатель--пациент--пленка. Чаще всего перемещаются излучатель и пленка, в то время как пациент остается неподвижным. При этом излучатель и пленка двигаются по дуге, прямой линии или более сложной траектории, но обязательно в противоположных направлениях. При таком перемещении изображение большинства деталей на рентгенограмме оказывается нечетким, размазанным, а резким получается изображение только тех образований, которые находятся на уровне центра вращения системы излучатель--пленка.
Конструктивно томографы выполняют в виде дополнительных штативов либо специального приспособления к универсальному поворотному штативу. Если на томографе изменить уровень центра вращения системы излучатель--пленка, то изменится уровень выделяемого слоя. Толщина выбираемого слоя зависит от амплитуды движения упомянутой выше системы: чем она больше, тем тоньше будет томографический слой. Обычная величина этого угла от 20 до 50°. Если же выбирают очень малый угол перемещения, порядка 3--5°, то получают изображение толстого слоя, по существу целой зоны.
Виды томографии
Линейная томография (классическая томография) -- метод рентгенологического исследования, с помощью которого можно производить снимок слоя, лежащего на определённой глубине исследуемого объекта. Данный вид исследования основан на перемещении двух из трёх компонентов (рентгеновская трубка, рентгеновская плёнка, объект исследования). Наиболее близкую к современной линейной томографии систему предложил Маер, в 1914 году он предложил двигать рентгеновскую трубку параллельно телу больного.
Панорамная томография -- метод рентгенологического исследования, с помощью которого можно получить снимок криволинейного слоя, лежащего на определённой глубине исследуемого объекта.
В медицине панорамная томография используется при исследовании лицевого черепа, в первую очередь при диагностике заболеваний зубочелюстной системы. Используя движение рентгеновского излучателя и кассеты с плёнкой по специальным траекториям выделяется изображение в форме цилиндрической поверхности. Это позволяет получить снимок с изображением всех зубов пациента, что необходимо при протезировании, оказывается полезным при пародонтозе, в травматологии и ряде других случаев. Диагностические исследования выполняют с помощью пантомографических дентальных аппаратов.
Компьютерная томография -- это послойное рентгенологическое исследование, основанное на компьютерной реконструкции изображения, получаемого при круговом сканировании объекта (Пє англ. scan -- бегло просматривать) узким пучком рентгеновского излучения.
Аппарат КТ
Изображения при компьютерной томографии (КТ) получают при помощи узкого вращающегося пучка рентгеновских лучей и системы датчиков, расположенных по кругу, который называется гантри. Проходя через ткани, излучение ослабляется соответственно плотности и атомному составу этих тканей. По другую сторону от пациента установлена круговая система датчиков рентгеновского излучения, каждый из которых преобразует энергию излучения в электрические сигналы. После усиления эти сигналы преобразуются в цифровой код, который поступает в память компьютера. Зафиксированные сигналы отражают степень ослабления пучка рентгеновских лучей в каком-либо одном направлении.
Вращаясь вокруг пациента, рентгеновский излучатель ЃбпросматриваетЃв его тело в разных ракурсах, в общей сложности под углом 360°. К концу вращения излучателя в памяти компьютера оказываются зафиксированными все сигналы от всех датчиков. Продолжительность вращения излучателя в современных томографах очень небольшая, всего 1--3 с, что позволяет изучать движущиеся объекты.
Попутно определяют плотность ткани на отдельных участках, которую измеряют в условных единицах -- единицах Хаунсфилда (HU). За нулевую отметку принята плотность воды. Плотность кости составляет +1000 HU, плотность воздуха равна -1000 HU. Все остальные ткани человеческого тела занимают промежуточное положение (обычно от 0 до 200--300 HU).
В отличие от обычного рентгена, на котором лучше всего видны кости и воздухоносные структуры (легкие), на компьютерной томографии (КТ) отлично видны и мягкие ткани (мозг, печень, и т.д.), это дает возможность диагностировать болезни на ранних стадиях, например, обнаружить опухоль пока она еще небольших размеров и поддается хирургическому лечению.
С появлением спиральных и мультиспиральных томографов появилась возможность проводить компьютерную томографию сердца, сосудов, бронхов, кишечника.
Преимущества рентгеновской компьютерной томографии (КТ):
Ч высокая тканевая разрешающая способность - позволяет оценить изменение коэффициент ослабления излучения в пределах 0,5% (в обычной рентгенографии - 10-20%);
Ч отсутствует наложения органов и тканей - нет закрытых зон;
Ч позволяет оценить соотношение органов исследуемой области
Ч пакет прикладных программ для обработки полученного цифрового изображения позволяет получить дополнительную информацию.
Недостатки компьютерной томографии (КТ):
Ч Всегда существует небольшой риск развития рака от чрезмерного облучения. Однако возможность точной диагностики перевешивает этот минимальный риск.
Абсолютных противопоказаний к компьютерной томографии (КТ) нет. Относительные противопоказания к компьютерной томографии (КТ): беременность и младший детский возраст, что связано с лучевой нагрузкой.
Виды компьютерная томография
Спиральная рентгеновская компьютерная томография (СКТ).
Принцип действия метода.
Спиральное сканирование состоит во вращении по спирали рентгеновской трубки и одновременном движения стола с больным. От обычной КТ спиральная отличается тем, что скорость движения стола может быть различной в зависимости от цели исследования. При более высокой скорости больше зона сканирования. Метод существенно сокращает время процедуры и уменьшает лучевую нагрузку на тело пациента.
Принцип действия спиральной компьютерной томографии на организм человека. Изображения получается при помощи следующих операций: Задается в компьютере нужная ширина рентгеновского луча; Происходит сканирование органа пучком рентгеновского излучения; Датчики ловят импульсы и преобразуют их в цифровую информацию; Информация обрабатывается компьютером; Компьютер выдает информацию на экран в виде изображения.
Преимущества спиральной компьютерной томографии. Увеличение скорости процесса сканирования. Метод увеличивает область изучения за более короткое время. Уменьшение дозы облучения на пациента. Возможность получать более четкое и качественное изображение и выявлять даже самые минимальные изменения в тканях организма. С появлением томографов нового поколения стало доступным исследование сложных областей.
Спиральная компьютерная томография головного мозга с детальной точность показывает сосуды и все составные части мозга. Также новым достижение стала возможность изучать бронхи и легкие.
Мультспиральная компьютерная томография (МСКТ).
В мультиспиральных томографах рентгеновские датчики находятся по всей окружности установки и картинка получается за одно вращение. Благодаря этому механизму шум отсутствует, а время процедуры сокращается, по сравнению с предыдущим видом. Этот способ удобен при обследовании больных, которые не могут долго находиться неподвижно (маленькие дети или пациенты в критическом состоянии). Мультиспиральная является усовершенствованным видом спиральной. Спиральные и мультиспиральные томографы дают возможность выполнять исследования сосудов, бронхов, сердца и кишечника.
Принцип действия мультиспиральной компьютерной томографии. Преимущества метода мультиспиральной КТ.
Ч Высокая разрешающая способность, позволяющая детально рассмотреть даже незначительные изменения.
Ч Быстрота исследования. Сканирование не превышает 20 секунд. Метод хорош для пациентов, неспособных долго сохранять неподвижность и находящихся в критическом состоянии.
Ч Неограниченные возможности для исследований больных в тяжелом состоянии, нуждающихся в постоянном контакте с врачом. Возможность построения двухмерных и трехмерных изображений, позволяющих получать максимально полную информацию об изучаемых органах.
Ч Отсутствие шума при сканировании. Благодаря возможности прибора свершать процесс за один оборот.
Ч Уменьшена доза облучения.
КТ-ангиография
КТ-ангиография позволяет получить послойную серию изображений кровеносных сосудов; на основе полученных данных посредством компьютерной постобработки с 3D-реконструкцией строится трёхмерная модель кровеносной системы.
5.Ангиография
Ангиография -- метод контрастного рентгенологического исследования кровеносных сосудов. Ангиография изучает функциональное состояние сосудов, окольного кровотока и протяженность патологического процесса.
Ангиограмма сосудов головного мозга.
Артериограмма
Артериографию производят путем пункции сосуда или его катетеризации. Пункцию применяют при исследовании сонных артерий, артерий и вен нижних конечностей, брюшной аорты и ее крупных ветвей. Однако основным способом ангиографии в настоящее время является, безусловно, катетеризация сосуда, которую выполняют по методике, разработанной шведским врачом Селъдингером
Чаще всего проводят катетеризацию бедренной артерии.
Все манипуляции при ангиографии осуществляют под контролем рентгенотелевидения. Через катетер в исследуемую артерию автоматическим шприцем (инъектором) под давлением вводят контрастное вещество. В тот же момент начинается скоростная рентгеновская съемка. Снимки немедленно проявляют. Убедившись в успехе исследования, катетер удаляют.
Наиболее частое осложнение ангиографии -- развитие гематомы в области катетеризации, где появляется припухлость. Тяжелое, но редкое осложнение -- тромбоэмболия периферической артерии, о возникновении которой свидетельствует ишемия конечности.
В зависимости от цели и места введения контрастного вещества различают аортографию, коронарографию, каротидную и вертебральную артериографию, целиакографию, мезентерикографию и т.д. Для выполнения всех этих видов ангиографии конец рентгеноконтрастного катетера вводят в исследуемый сосуд. Контрастное вещество накапливается в капиллярах, отчего интенсивность тени органов, снабжаемых исследуемым сосудом, возрастает.
Венография может быть выполнена прямым и непрямым способами. При прямой венографии контрастное вещество вводят в кровь путем венопункции или веносекции.
Непрямое контрастирование вен осуществляют одним из трех способов: 1)введением контрастного вещества в артерии, из которых оно через систему капилляров достигает вен; 2) инъекцией контрастного вещества в костномозговое пространство, из которого оно поступает в соответствующие вены; 3) введением контрастного вещества в паренхиму органа путем пункции, при этом на снимках отображаются вены, отводящие кровь от данного органа. К венографии есть ряд специальных показаний: хронический тромбофлебит, тромбоэмболия, посттромбофлебитические изменения вен, подозрение на аномалию развития венозных стволов, различные нарушения венозного кровотока, в том числе из-за недостаточности клапанного аппарата вен, ранение вен, состояния после оперативных вмешательств на венах.
Новой методикой рентгенологического исследования сосудов является дигитальная субтракционная ангиография (ДСА). В основе ее лежит принцип компьютерного вычитания (субтракции) двух изображений, записанных в памяти компьютера, - снимков до и после введения контрастного вещества в сосуд. Здесь вьшелить изображение сосудов из общего изображения исследуемой части тела, в частности убрать мешающие тени мягких тканей и скелета и количественно оценить гемодинамику. Применяется меньше рентгеноконтрастного вещества, поэтому можно получить изображение сосудов при большом разведении контрастного ве щества. А это означает, что можно ввести контрастное вещество внутривенно и на последующей серии снимков получить тень артерий, не прибегая к их катетеризации.
Для выполнения лимфографии контрастное вещество вливают непосредственно в просвет лимфатического сосуда. В клинике в настоящее время проводят главным образом лимфографию нижних конечностей, таза и забрюшинного пространства. Контрастное вещество - жидкую масляную эмульсию йодистого соединения - вводят в сосуд. Рентгенограммы лимфатических сосудов делают спустя 15--20 мин, а рентгенограммы лимфатических узлов -- через 24 ч.
РАДИОНУКЛИДНЫЙ МЕТОД ИССЛЕДОВАНИЯ
Радионуклидный метод - это способ исследования функционального и морфологического состояния органов и систем с помощью радионуклидов и меченных ими индикаторов. Эти индикаторы - их называют радиофармацевтическими препаратами (РФП) - вводят в организм больного, а затем с помощью различных приборов определяют скорость и характер перемещения, фиксации и выведения их из органов и тканей.
Кроме того, для радиометрии могут быть использованы кусочки тканей, кровь и выделения больного. Несмотря на введение ничтожно малых количеств индикатора (сотые и тысячные доли микрограмма) не оказывающих влияния на нормальное течение жизненных процессов, метод обладает исключительно высокой чувствительностью.
Выбирая РФП для исследования, врач должен прежде всего учесть его физиологическую направленность и фармакодинамику. Нужно обязательно принимать во внимание ядерно-физические свойства входящего в его состав радионуклида. Для получения изображения органов применяют только радионуклиды, испускающие Y-лучи или характеристическое рентгеновское излучение, так как эти излучения можно регистрировать при наружной детекции. Чем больше гамма-квантов или рентгеновских квантов образуется при радиоактивном распаде, тем эффективнее данный РФП в диагностическом отношении. В то же время радионуклид должен испускать по возможности меньше корпускулярного излучения - электронов, которые поглощаются в теле пациента и не участвуют в получении изображения органов. Радионуклиды, период полураспада которых - несколько десятков дней, принято считать долгоживущими, несколько дней - среднеживущими, несколько часов - короткоживущими, несколько минут - ультракоротко- живущими. Существует несколько способов получения радионуклидов. Часть из них образуется в реакторах, часть - в ускорителях. Однако наиболее распространенным способом получения радионуклидов является генераторный, т.е. изготовление радионуклидов непосредственно в лаборатории радионуклидной диагностики с помощью генераторов.
Очень важный параметр радионуклида - энергия квантов электромагнитного излучения. Кванты очень низких энергий задерживаются в тканях и, следовательно, не попадают на детектор радиометрического прибора. Кванты же очень высоких энергий частично пролетают детектор насквозь, поэтому эффективность их регистрации также невысока. Оптимальным диапазоном энергии квантов в радионуклидной диагностике считают 70-200 кэВ.
Все радионуклидные диагностические исследования делят на две большие группы: исследования, при которых РФП вводят в организм пациента, - исследования in vivo, и исследования крови, кусочков ткани и выделений больного - исследования in vitro.
СЦИНТИГРАФИЯ ПЕЧЕНИ - проводится в статическом и динамическом режимах. В статическом режиме определяется функциональная активность клеток ретикулоэндотелиальной системы (РЭС) печени, в динамическом - функциональное состояние гепатобилиарной системы. Применяется две группы радиофармпрепаратов (РФП): для исследования РЭС печени - коллоидные растворы на основе 99mTc; для исследования гепатобилиарной соединения на основе имидодиуксусной кислоты 99mTc-ХИДА, мезида.
ГЕПАТОСЦИНТИГРАФИЯ - это методика визуализации печени сцинтиграфическим методом на гамма-камере с целью определения функциональной активности и количества функционирующей паренхимы при использовании коллоидных РФП. 99mTc-коллоид вводят внутривенно активностью 2 МБк/кг. Методика позволяет определить функциональную активность ретикулоэндотелиальных клеток. Механизм накопления РФП в таких клетках - фагоцитоз. Гепатосцинтиграфию проводят через 0,5-1 час после введения РФП. Планарную гепатосцинтиграфию выполняют в трех стандартных проекциях: передней, задней и правой боковой.
Это методика визуализации печени сцинтиграфическим методом на гамма-камере с целью определения функциональной активности гепатоцитов и билиарной системы при помощи РФП на основе имидодиуксусной кислоты.
ГЕПАТОБИЛИСЦИНТИГРАФИЯ
99mTc-ХИДА (мезида) вводится внутривенно активностью 0,5 МБк/кг после укладки больного. Пациент укладывается на спину под детектором гамма-камеры, который устанавливается максимально близко к поверхности живота, чтобы в его поле зрения попала вся печень и часть кишечника. Исследование начинается сразу же после в/в введения РФП и продолжается 60 минут. Одновременно с введением РФП включаются регистрирующие системы. На 30-й минуте исследования больному дают желчегонный завтрак (2 сырых куриных желтка).Нормальные гепатоциты быстро захватывают препарат из крови и экскретируют его с желчью. Механизм накопления РФП - активный транспорт. Проходжение РФП через гепатоцит в норме занимает 2-3 мин. Первые порции его появляются в общем желчном протоке через 10-12 мин. На 2-5 минуте на сцинтиграммах отображаются печеночный и общий желчный проток, а через 2-3 минуты - желчный пузырь. Максимальная радиоактивность над печенью регистрируется в норме приблизительно через 12 минут после введения РФП. К этому времени кривая радиоактивности достигает максимума. Потом она приобретает характер плато: в этот период скорости захвата и выведения РФП приблизительно уравновешены. По мере выведения РФП с желчью радиоактивность печени снижается (на 50% за 30 минут), а интенсивность излучения над желчным пузырем возрастает. Но в кишечник выделяется очень мало РФП. Чтобы вызвать опорожнение желчного пузыря и оценить проходимость желчных путей, пациенту дают желчегонный завтрак. После этого изображение желчного пузыря прогрессивно уменьшается, а над кишечником регистрируется увеличение радиоактивности.
Радиоизотопное исследование почек и мочевыводящих путей радиоизотопный сцинтиграфия желчевыводящий печень.
Заключается в оценке функции почек, её проводят на основании визуальной картины и количественного анализа накопления и выведения паренхимой почек радиофармпрепаратов секретирующимися эпителием канальцев (гиппуран-131I, Технемаг-99mTc) или фильтрующихся почечными клубочками (ДТПА-99mTc).
Динамическая сцинтиграфия почек.
Методика визуализации почек и мочевыводящих путей сцинтиграфическим методом на гамма-камере с целью определения параметров накопления и выведения нефротропных РФП тубулярного и клубочкового механизмов элиминации. Динамическая реносцинтиграфия объединяет преимущества более простых методик и имеет более широкие возможности из-за использования компьютерных систем для обработки полученных данных.
Сканирование почек
Применяется для определения анатомо-топографических особенностей почек, локализации очага поражения и распространенности патологического процесса в них. Основаны на избирательном накоплении 99мТс - цитона (200 МБк) нормально функционирующей паренхимой почек. Применяются при подозрении на объемный процесс в почке, обусловленный злокачественной опухолью, кистой, каверной и пр., для выявления врожденной аномалии почек, выбора объема оперативного вмешательства, оценки жизнеспособности пересаженной почки.
Изотопная ренография
Основана на наружной регистрации g-излучения над областью почек от введенного в/в 131I - гиппурана (0,3-0,4 МБк), который избирательно захватывается и выводится почками. Показана при наличии мочевого синдрома (гематурия, лейкоцитурия, протеинурия, бактериурия и пр.) болевого синдрома в поясничной области, пастозности или отеков на лице, ногах, травме почек и др. Позволяет дать раздельную оценку для каждой почки скорости и интенсивности секреторной и экскреторной функции, определить проходимость мочевыводящих путей, а по клиренсу крови - наличие или отсутствие почечной недостаточности.
Радиоизотопное исследование сердца сцинтиграфия миокарда.
Метод основан на оценке распределения в сердечной мышце внутривенно введенного радиофармпрепарата, который включается в неповрежденные кардиомиоциты пропорционально коронарному кровотоку и метаболической активности миокарда. Таким образом, распределение радиофармпрепарата в миокарде отражает состояние коронарного кровотока. Области миокарда с нормальным кровоснабжением создают картину равномерного распределения радиофармпарепарата. Области миокарда с ограниченным коронарным кровотоком вследствие различных причин определяются как области со сниженным включением радиофармпрепарата, то есть, дефекты перфузии.
Метод постороен на способности меченых радионуклидом фосфатных соединений (монофосфаты, дифосфонаты, пирофосфат) включаться в минеральный обмен и накапливаться в органической матрице (коллаген) и минеральной части (гидроксилаппатит) костной ткани. Распределение радиофосфатов пропорционально кровотоку и интенсивности обмена кальция. Диагностика патологических изменений костной ткани основана на визуализации очагов гиперфиксации или реже дефектов накопления меченых остеотропных соединений в скелете.
5. Радиоизотопное исследование эндокринной системы сцинтиграфия щитовидной железы
Метод основан на визуализации функционирующей ткани щитовидной железы (включая аномально расположенную) с помощью радиофарпрепаратов (Na131I, пертехнетат технеция), которые поглощается эпителиальными клетками щитовидной железы по пути захвата неорганического йода. Интенсивность включения радионуклидных индикаторов в ткань железы характеризует ее функциональную активность, а также отдельных участков ее паренхимы («горячие» и «холодные» узлы).
Сцинтиграфия паращитовидных желез
Сцинтиграфическая визуализация патологически измененных паращитовидных желез основана на накоплении их тканью диагностических радиофармпрепаратов, об дающих повышенной тропностью к опухолевым клеткам. Выявление увеличенных паращитовидных желез проводят путем сравнения сцинтиграфических изображений полученных при максиальном накоплении радиофармпрепарата в щитовидной железе (тиреоидная фаза исследования) и при минимальном его содержании в щитовидной железе с максимумом накопления в патологически измененных паращитовидных железах (паратиреоидная фаза исследования).
Сцинтиграфия молочных желез (маммосцинтиграфия)
Диагностику злокачественных новообразований молочных желез проводят по визуальной картине распределения в ткани железы диагностических радиофарм препаратов, обладающих повышенной тропностью к опухолевым клеткам за счет повышенной проницаемостью гистогематического барьера в сочетании с более высокой плотностью клеток и более высокой васкуляризацией и кровотоком, по сравнению с неизмененной тканью молочной железы; особенностями метаболизма опухолевой ткани - повышением активности мембранной Na+-K+ АТФ-азы; экспрессией на поверхности опухолевой клетки специфических антигенов и рецепторов; усиленным синтезом белка в раковой клетке при пролиферации в опухоли; явлениями дистрофии и повреждения клеток в ткани рака молочной железы, за счет чего, в частности, выше содержание свободного Ca2+, продуктов повреждения клеток опухоли и межклеточного вещества.
Высокая чувствительность и специфичность маммосцинтиграфии определяют высокую прогностическую ценность отрицательного заключения этого метода. Т.е. отсутствие накопления радиофармпрепарата в исследуемых молочных железах указывает на вероятное отсутствие опухолевой жизнеспособной пролифирирующей ткани в них. В связи с этим, по данным мировой литературы многими авторами признается достаточным не выполнять пункционное исследование у пациентки в случае отсутствия накопления 99mTc-Технетрила в узловом «сомнительном» патологическом образовании, а лишь наблюдать за динамикой состояния в течение 4 - 6 мес.
Радиоизотопное исследование дыхательной системы
Перфузионная сцинтиграфия легких
Принцип метода основан на визуализации капиллярного русла легких с помощью меченых технецием макроагрегатов альбумина (МАА), которые при внутривенном введении эмболизируют небольшую часть капилляров легких и распределяются пропорционально кровотоку. Частицы МАА не проникают в паренхиму легких (интерстициально или альвеолярно), а временно окклюзируют капиллярный кровоток, при этом эмболизации подвергается 1:10000 часть легочных капилляров, что не отражается на гемодинамике и вентиляции легких. Эмболизация длится в течение 5-8 часов.
Вентиляция лёгких аэрозолем
Метод основан на вдыхании аэрозолей, полученных из радиофармпрепаратов (РФП), быстро выводимых из организма (чаще всего раствор 99m-Технеций DTPA). Распределение РФП в легких пропорционально регионарной легочной вентиляции, повышенное локальное накопление РФП наблюдается в местах турбулентности воздушного потока. Использование Эмиссионной Компьютерной Томографии (ЭКТ) позволяет локализовать пораженный бронхолегочный сегмент, что в среднем в 1.5 раза увеличивает точность диагностики.
Проницаемость альвеолярной мембраны
Метод основан на определении клиренса раствора радиофармпрепарата (РФП) 99m-Технеций DTPA из всего легкого или выделенного бронхолегочного сегмента после проведения вентиляции легких аэрозолем. Скорость выведения РФП прямо пропорциональна проницаемости легочного эпителия. Метод отличается неинвазивностью и простотой исполнения.
Радионуклидная диагностика in vitro (от лат. vitrum - стекло, поскольку все исследования проводят в пробирках) относится к микроанализу и занимает пограничное положение между радиологией и клинической биохимией. Принцип радиоиммунологического метода состоит в конкурентном связывании искомых стабильных и аналогичных им меченых веществ со специфической воспринимающей системой.
Cвязывающая система (чаще всего это специфические антитела или антисыворотка) вступает во взаимодействие одновременно с двумя антигенами, один из которых искомый, другой - его меченый аналог. Применяют растворы, в которых меченого антигена содержится всегда больше, чем антител. В этом случае разыгрывается настоящая борьба меченого и немеченого антигенов за связь с антителами.
Радионуклидный анализ in vitro стали называть радиоиммунологическим, поскольку он основан на использовании иммунологических реакций антиген-антитело. Так, если в качестве меченой субстанции применяют антитело, а не антиген, анализ называют иммунорадиометрическим; если же в качестве связывающей системы взяты тканевые рецепторы, говорят орадиорецепторном анализе.
Радионуклидное исследование в пробирке состоит из 4 этапов:
1. Первый этап - смешивание анализируемой биологической пробы с реагентами из набора, содержащего антисыворотку (антитела) и связывающую систему. Все манипуляции с растворами проводят специальными полуавтоматическими микропипетками, в некоторых лабораториях их осуществляют с помощью автоматов.
2. Второй этап - инкубация смеси. Она продолжается до достижения динамического равновесия: в зависимости от специфичности антигена ее длительность варьирует от нескольких минут до нескольких часов и даже суток.
3. Третий этап - разделение свободного и связанного радиоактивного вешества. С этой целью используют имеющиеся в наборе сорбенты (ионообменные смолы, уголь и др.), осаждающие более тяжелые комплексы антиген-антитело.
4. Четвертый этап - радиометрия проб, построение калибровочных кривых, определение концентрации искомого вещества. Все эти работы выполняются автоматически с помощью радиометра, оснащенного микропроцессором и печатающим устройством.
Ультразвуковые методы исследования.
Ультразвуковое исследование (УЗИ) - метод диагностики, основанный на принципе отра-жения ультразвуковых волн (эхолокации), передаваемых тканям от специального датчика - источника ультразвука - в мегагерцевом (МГц) диапазоне частоты ультразвука, от поверхностей, обла-дающих различной проницаемостью для ультразвуковых волн. Степень проницаемости зависит от плотности и эластичности тканей.
Ультразвуковые волны -- это упругие колебания среды с частотой, лежащей выше диапазона слышимых человеком звуков -- выше 20 кГц. Верхним пределом ультразвуковых частот можно считать 1 - 10 ГГц. Ультразвуковые волны относятся к числу неионизирующих излучений и в диапазоне, применяемом в диагностике, не вызывают существенных биологических эффектов
Для генерирования УЗ используются устройства, называемые УЗ-излучателями. Наибольшее распространение получили электромеханические излучатели, основанные на явлении обратного пьезоэлектрического эффекта. Обратный пьезоэффект заключается в механической деформации тел под действием электрического поля. Основной частью такого излучателя является пластина или стержень из вещества с хорошо выраженными пьезоэлектрическими свойствами (кварц, сегнетова соль, керамический материал на основе титаната бария и др.). На поверхность пластины в виде проводящих слоев нанесены электроды. Если к электродам приложить, переменное электрическое напряжение от генератора, то пластина благодаря обратному пьезоэффекту начнет вибрировать, излучая механическую волну соответствующей частоты.
Рентгенологическая диагностика - способ изучения строения и функций органов и систем человека; методы исследований: флюорография, дигитальная и электрорентгенография, рентгеноскопия, компьютерная томография; химическое действие рентгеновского излучения.
реферат , добавлен 23.01.2011
Методы диагностики, основанные на регистрации излучения радиоактивных изотопов и меченых соединений. Классификация видов томографии. Принципы использования радиофармацевтических препаратов в диагностике. Радиоизотопное исследование почечной уродинамики.
методичка , добавлен 09.12.2010
Расчет мощности ультразвукового излучателя, обеспечивающего возможность надёжной регистрации границы биологических тканей. Сила анодного тока и величина напряжения рентгеновского излучения в электронной трубке Кулиджа. Нахождение скорости распада таллия.
контрольная работа , добавлен 09.06.2012
Принцип получения ультразвукового изображения, способы его регистрации и архивирования. Симптомы патологических изменений при УЗИ. Методика УЗИ. Клиническое применение магнитно-резонансной томографии. Радионуклидная диагностика, регистрирующие устройства.
презентация , добавлен 08.09.2016
Внедрение рентгеновских лучей в медицинскую практику. Методы лучевой диагностики туберкулёза: флюорография, рентгеноскопия и рентгенография, продольная, магнитно-резонансная и компьютерная томография, ультразвуковое исследование и радионуклидные способы.
реферат , добавлен 15.06.2011
Инструментальные методы медицинской диагностики при рентгенологических, эндоскопических и ультразвуковых исследованиях. Сущность и разработка методов исследований и методика их проведения. Правила подготовки взрослых и детей к процедуре обследования.
реферат , добавлен 18.02.2015
Определение необходимости и диагностического значения рентгенологических методов исследования. Характеристика рентгенографии, томографии, рентгеноскопии, флюорографии. Особенности эндоскопических методов исследования при заболеваниях внутренних органов.
презентация , добавлен 09.03.2016
Виды рентгенологических исследований. Алгоритм описания здоровых легких, примеры снимков лёгких при пневмонии. Принцип компьютерной томографии. Использование эндоскопии в медицине. Порядок проведения фиброгастродуоденоскопии, показания для её назначения.
презентация , добавлен 28.02.2016
Биография и научная деятельность В.К. Рентгена, история открытия им Х-лучей. Характеристика и сравнение двух основных методов в медицинской рентгенодиагностике: рентгеноскопии и рентгенографии. Исследование органов желудочно-кишечного тракта и легких.
реферат , добавлен 10.03.2013
Основные разделы лучевой диагностики. Технический прогресс в диагностической радиологии. Искусственное контрастирование. Принцип получения рентгеновского изображения, а также плоскости сечения при томографии. Методика ультразвукового исследования.
Это обусловлено использованием методов исследования, основанных на высоких технологиях с применением широкого спектра электромагнитных и ультразвуковых (УЗ) колебаний.
На сегодняшний день не менее 85 % клинических диагнозов устанавливается или уточняется с помощью различных методов лучевого исследования. Данные методы успешно применяются для оценки эффективности различных видов терапевтического и хирургического лечения, а также при динамическом наблюдении за состоянием больных в процессе реабилитации.
Лучевая диагностика включает следующий комплекс методов исследования:
Безусловно, с течением времени перечисленные методы исследования будут пополняться новыми способами лучевой диагностики. Данные разделы лучевой диагностики представлены в одном ряду неслучайно. Они имеют единую семиотику, в которой ведущим признаком болезни является «теневой образ».
Иными словами, лучевую диагностику объединяет скиалогия (skia - тень, logos - учение). Это особый раздел научных знаний, изучающий закономерности образования теневого изображения и разрабатывающий правила определения строения и функции органов в норме и при наличии патологии.
Логика клинического мышления в лучевой диагностике основана на правильном проведении скиалогического анализа. Он включает в себя подробную характеристику свойств теней: их положение, количество, величину, форму, интенсивность, структуру (рисунка), характер контуров и смещаемости. Перечисленные характеристики определяются четырьмя законами скиалогии:
Формируемое рентгеновское, ультразвуковое, магнитно-резонансное (MP) или другое изображение является объективным и отражает истинное морфо-функциональное состояние исследуемого органа. Трактовка врачом-специали-стом полученных данных - этап субъективного познания, точность которого зависит от уровня теоретической подготовки исследующего, способности к клиническому мышлению и опыта.
Для выполнения стандартного рентгенологического исследования необходимы три составляющих:
Все методики исследования отличаются друг от друга только приемником излучения, в качестве которого используются: рентгеновская пленка, флюоресцирующий экран, полупроводниковая селеновая пластина, дозиметрический детектор.
На сегодняшний день в качестве приемника излучения основной является та или иная система детекторов. Таким образом, традиционная рентгенография целиком переходит на цифровой (дигитальный) принцип получения изображений.
Основными преимуществами традиционных методик рентгенодиагностики являются их доступность практически во всех лечебных учреждениях, высокая пропускная способность, относительная дешевизна, возможность многократных исследований, в том числе и в профилактических целях. Наибольшую практическую значимость представленные методики имеют в пульмонологии, остеологии, гастроэнтерологии.
Прошло три десятилетия с того момента, как в клинической практике стала применяться РКТ. Вряд ли авторы этого метода, А. Кормак и Г. Хаунсфилд, получившие в 1979 г. Нобелевскую премию за его разработку, могли предположить, насколько быстрым окажется рост их научных идей и какую массу вопросов поставит это изобретение перед врачами-клиницистами.
Каждый компьютерный томограф состоит из пяти основных функциональных систем:
Различий в конструкциях томографов обусловлены, прежде всего, выбором способа сканирования. К настоящему времени имеется пять разновидностей (поколений) рентгеновских компьютерных томографов. Сегодня основной парк данных аппаратов представлен приборами со спиральным принципом сканирования.
Принцип работы рентгеновского компьютерного томографа заключается в том, что интересующий врача участок тела человека сканируется узким пучком рентгендвского излучения. Специальные детекторы измеряют степень его ослабления, сравнивая число фотонов на входе и выходе из исследуемого участка тела. Результаты измерения передаются в память ЭВМ, и по ним, в соответствии с законом абсорбции, вычисляются коэффициенты ослабления излучения для каждой проекции (их число может составлять от 180 до 360). В настоящее время для всех тканей и органов в норме, а также для ряда патологических субстратов разработаны коэффициенты абсорбции по шкале Хаунсфилда. Точкой отсчета в этой шкале является вода, коэффициент поглощения которой принят за ноль. Верхняя граница шкалы (+1000 ед. HU) соответствует поглощению рентгеновских лучей кортикальным слоем кости, а нижняя (-1000 ед. HU) - воздухом. Ниже в качестве примера приведены некоторые коэффициенты абсорбции для различных тканей организма и жидкостей.
Получение точной количественной информации не только о размерах, пространственном расположении органов, но и о плотностных характеристиках органов и тканей - важнейшее преимущество РКТ перед традиционными методиками.
При определении показаний к применению РКТ приходится учитывать значительное число различных, порой взаимоисключающих факторов, находя компромиссное решение в каждом конкретном случае. Вот некоторые положения, определяющие показания для данного вида лучевого исследования:
Диагностические возможности КТ, несомненно, будут расширяться по мере совершенствования аппаратуры и программного обеспечения, позволяющих выполнять исследования в условиях реального времени. Возросло ее значение при рентгенохирургических вмешательствах как инструмента контроля во время операции. Построены и начинают применяться в клинике компьютерные томографы, которые можно разместить в операционной, реанимации или палате интенсивной терапии.
Мультиспиральная компьютерная томография (МСКТ) - методика, отличающаяся от спиральной тем, что за один оборот рентгеновской трубки получается не один, а целая серия срезов (4, 16, 32, 64, 256, 320). Диагностическими преимуществами являются возможность выполнения томографии легких на одной задержке дыхания в любую из фаз вдоха и выдоха, а следовательно, отсутствие «немых» зон при исследовании подвижных объектов; доступность построения различных плоскостных и объемных реконструкций с высоким разрешением; возможность выполнения МСКТ-ангиографии; выполнение виртуальных эндоскопических исследований (бронхографии, колоноскопии, ангиоскопии).
МРТ - один из новейших методов лучевой диагностики. Он основан на явлении так называемого ядерно-магнитного резонанса. Суть его заключается в том, что ядра атомов (прежде всего водорода), помещенные в магнитное поле, поглощают энергию, а затем способны испускать ее во внешнюю среду в виде радиоволн.
Основными компонентами MP-томографа являются:
На сегодняшний день активно развиваются следующие направления МРТ:
Большинство MP-томографов настроено на регистрацию радиосигнала ядер водорода. Именно поэтому МРТ нашла наибольшее применение в распознавании заболеваний органов, которые содержат большое количество воды. И напротив, исследование легких и костей является менее информативным, чем, например, РКТ.
Исследование не сопровождается радиоактивным облучением пациента и персонала. Об отрицательном (с биологической точки зрения) воздействии магнитных полей с индукцией, которая применяется в современных томографах, достоверно пока ничего не известно. Определенные ограничения использования МРТ необходимо учитывать, выбирая рациональный алгоритм лучевого обследования больного. К ним относится эффект «затягивания» в магнит металлических предметов, что может вызвать сдвиг металлических имплантатов в теле пациента. В качестве примера можно привести металлические клипсы на сосудах, сдвиг которых может повлечь кровотечение, металлические конструкции в костях, позвоночнике, инородные тела в глазном яблоке и др. Работа искусственного водителя ритма сердца при МРТ также может быть нарушена, поэтому обследование таких больных не допускается.
У ультразвуковых приборов имеется одна отличительная особенность. УЗ-дат-чик является одновременно и генератором, и приемником высокочастотных колебаний. Основа датчика - пьезоэлектрические кристаллы. Они обладают двумя свойствами: подача электрических потенциалов на кристалл приводит к его механической деформации с той же частотой, а механическое сжатие его от отраженных волн генерирует электрические импульсы. В зависимости от цели исследования, используют различные типы датчиков, которые различаются по частоте формируемого УЗ-луча, своей форме и предназначению (трансабдоминальные, внутриполостные, интраоперационные, внутрисосудистые).
Все методики УЗИ подразделяют на три группы:
Каждая из вышеперечисленных методик имеет свои варианты и применяется в зависимости от конкретной клинической ситуации. Так, например, М-режим особенно популярен в кардиологии. Ультразвуковое сканирование (В-режим) широко используется при исследовании паренхиматозных органов. Без доппле-рографии, позволяющей определить скорость и направление тока жидкости, невозможно детальное исследование камер сердца, крупных и периферических сосудов.
УЗИ практически не имеет противопоказаний, так как считается безвредным для больного.
За последнее десятилетие данный метод претерпел небывалый прогресс, и поэтому целесообразно отдельно выделить новые перспективные направления развития этого раздела лучевой диагностики.
Цифровая УЗД предполагает использование цифрового преобразователя изображения, что обеспечивает повышение разрешающей способности аппаратов.
Трехмерная и объемная реконструкции изображений повышают диагностическую информативность за счет лучшей пространственно-анатомической визуализации.
Использование контрастных препаратов позволяет повысить эхогенность исследуемых структур и органов и достичь лучшей их визуализации. К таким препаратам относят «Эховист» (микропузырьки газа, введенные в глюкозу) и «Эхоген» (жидкость, из которой уже после введения ее в кровь выделяются микропузырьки газа).
Цветное допплеровское картирование, при котором неподвижные объекты (например, паренхиматозные органы) отображаются оттенками серой шкалы, а сосуды - в цветной шкале. При этом оттенок цвета соответствует скорости и направлению кровотока.
Интрасосудистые УЗИ не только позволяют оценить состояние сосудистой стенки, но и при необходимости выполнить лечебное воздействие (например, раздробить атеросклеротическую бляшку).
Несколько обособленно в УЗД стоит метод эхокардиографии (ЭхоКГ). Это наиболее широко применяемый метод неинвазивной диагностики заболеваний сердца, основанный на регистрации отраженного УЗ-луча от движущихся анатомических структур и реконструкции изображения в реальном масштабе времени. Различают одномерную ЭхоКГ (М-режим), двухмерную ЭхоКГ (В-режим), чреспищеводное исследование (ЧП-ЭхоКГ), допплеровскую ЭхоКГ с применением цветного картирования. Алгоритм применения этих технологий эхокардиографии позволяет получить достаточно полную информацию об анатомических структурах и о функции сердца. Становится возможным изучить стенки желудочков и предсердий в различных сечениях, неинвазивно оценить наличие зон нарушений сократимости, обнаружить клапанную регургитацию, изучить скорости потока крови с расчетом сердечного выброса (СВ), площади клапанного отверстия, а также целый ряд других параметров, имеющих важное значение, особенно в изучении пороков сердца.
Все методики радионуклидной диагностики основаны на использовании так называемых радиофармацевтических препаратов (РФП). Они представляют собой некое фармакологическое соединение, имеющее свою «судьбу», фармакокинетику в организме. Причем каждая молекула этого фармсоединения помечена гамма-излучающим радионуклидом. Однако РФП - не всегда химическое вещество. Это может быть и клетка, например эритроцит, меченный гамма-излучателем.
Существует множество радиофармпрепаратов. Отсюда и многообразие методических подходов в радионуклидной диагностике, когда применение определенного РФП диктует и конкретную методику исследования. Разработка новых и совершенствование используемых РФП - основное направление развития современной радионуклидной диагностики.
Если рассматривать классификацию методик радионуклидного исследования с точки зрения технического обеспечения, то можно выделить три группы методик.
Радиометрия. Информация представляется на дисплее электронного блока в виде цифр и сравнивается с условной нормой. Обычно таким образом исследуются медленно протекающие физиологические и патофизиологические процессы в организме (например, йод-поглотительная функция щитовидной железы).
Радиография (гамма-хронография) применяется,для изучения быстропротекающих процессов. Например, прохождение крови с введенным РФП по камерам сердца (радиокардиография), выделительная функция почек (радиоренография) и т. д. Информация представляется в виде кривых, обозначающихся как кривые «активность - время».
Гамма-томография - методика, предназначенная для получения изображения органов и систем организма. Представлена четырьмя основными вариантами:
Новым в развитии радионуклидной диагностики является появление совмещенных аппаратных систем. Сейчас в клинической практике начинает активно применяться совмещенный позитронно-эмиссионный и компьютерный томограф (ПЭТ/КТ). При этом за одну процедуру выполняется и изотопное исследование, и КТ. Одновременное получение точной структурно-анатомической информации (при помощи КТ) и функциональной (с помощью ПЭТ) существенно расширяет диагностические возможности, прежде всего в онкологии, кардиологии, неврологии и нейрохирургии.
Отдельное место в радионуклидной диагностике занимает метод радиоконкурентного анализа (радионуклидная диагностика in vitro). Одним из перспективных направлений метода радионуклидной диагностики является поиск в организме человека так называемых онкомаркеров для ранней диагностики в онкологии.
Методика термографии основана на регистрации естественного теплового излучения тела человека специальными детекторами-тепловизорами. Наиболее распространена дистанционная инфракрасная термография, хотя в настоящее время разработаны методики термографии не только в инфракрасном, но и в миллиметровом (мм) и дециметровом (дм) диапазонах длин волн.
Основным недостатком метода служит его малая специфичность по отношению к различным заболеваниям.
Современное развитие методик лучевой диагностики позволило использовать их не только для распознавания болезней, но и для выполнения (не прерывая исследования) необходимых лечебных манипуляций. Данные методы также называют малоинвазивной терапией или малоинвазивной хирургией.
Основными направлениями интервенционной радиологии являются:
Виды лучевых методов диагностики
К лучевым методам диагностики относятся:
Является самым распространённым (но не всегда самым информативным!!!) методом исследования костей скелета и внутренних органов. Метод основан на физических законах, согласно которым человеческое тело неравномерно поглощает и рассеивает специальные лучи - рентгеновские волны. Рентгеновское излучение является одним из разновидностей гамма излучения. С помощью рентгеновского аппарата генерируется пучок, который направляется через тело человека. При прохождении рентгеновских волн через исследуемые структуры, они рассеиваются и поглощаются костями, тканями, внутренними органами и на выходе образуется своего рода скрытая анатомическая картина. Для её визуализации используются специальные экраны, рентгеновская плёнка (кассеты) или сенсорные матрицы, которые после обработки сигнала позволяют видеть модель исследуемого органа на экране ПК.
Виды рентгенодиагностики
Различают следующие виды рентгенодиагностики:
Радионуклидное исследование
Этот метод диагностики делится на два вида:
Диагностика in vitro позволяет проводить исследования на уровне клеточных структур, по сути являясь методом радиоиммунного анализа.
Радионуклидное исследование применяется как самостоятельный метод лучевой диагностики для постановки диагноза (метастазирование в кости скелета, сахарный диабет, болезни щитовидной железы), для определения дальнейшего плана обследования при нарушении работы органов (почки, печень) и особенностей топографии органов.
УЗИ диагностика
В основе метода лежит биологическая способность тканей отражать или поглощать ультразвуковые волны (принцип эхолокации). Используются специальные детекторы, которые одновременно являются и излучателями ультразвука, и его регистратором (детекторами). Пучок ультразвука с помощью этих детекторов направляют на исследуемый орган, который «отбивает» звук и возвращает его на датчик. С помощью электроники отражённые от объекта волны обрабатываются и визуализируются на экране.
Преимущества перед другими методами — отсутствие лучевой нагрузки на организм.
Методики УЗИ диагностики
Компьютерная томография
С помощью методик томографии можно увидеть органы и системы в двух- и трёхмерном (объёмном) изображении.
Термография
Основана на способности регистрировать специальной аппаратурой инфракрасные излучения, которые излучают кожные покровы и внутренние органы. В настоящее время в диагностических целях используется редко.
При выборе метода диагностики необходимо руководствоваться несколькими критериями:
Начинать диагностику надо с простых методов, подключая в дальнейшем более сложные (если необходимо) для уточнения диагноза. Тактику обследования определяет специалист. Будьте здоровы.