Статистика показывает, что проблемы со зрением встречаются практически у каждого третьего жителя страны. Каждый год по этой причине получают инвалидность около пятидесяти тысяч человек. Причины возникновения недуга разнообразны. Чаще это могут быть инфекции и воспалительные процессы, нарушения органов зрения и травмирования глаз.
Временная потеря зрения может как произойти неожиданно, так и мгновенно пройти
Кратковременная потеря зрения является недугом, который характеризуется невозможностью видеть каких-либо отдельных предметов, их оттенка или формы. Проблема может появиться неожиданно, но и проходит также мгновенно.
В некоторых случаях у человека появляется выборочная слепота, когда исчезает лишь определенный участок видимости. В этом случае главной причиной развития слепоты является нарушение определенного участка головного мозга.
Как правило, в основном недуг поражает один глаз, но может и оба сразу. После исчезновения проблемы, она может вернуться снова, но уже поражая второй орган зрения.
Чаще всего такое встречается у людей пожилого возраста, которые страдают или каким-либо заболеванием сосудов, в особенности проблемами сердечно-сосудистой системы.
В среднем продолжительность потери зрения не превышает нескольких часов. Кроме потери способности видеть у человека наблюдаются следующие симптомы:
Помимо этого при временной слепоте может появиться чувство тошноты и рвоты, общая ослабленность организма и сильное головокружение. При возникновении данного недуга, нужно незамедлительно обратиться к специализированному доктору – окулисту.

Внутричерепное давление может быть причиной кратковременной потери зрения
Существует множество факторов, которые провоцируют развитие кратковременной слепоты. Но специалисты выделяют ряд причин, которые являются самыми распространенными. Недуг может развиться при:
Помимо вышеперечисленных причин, существуют и другие, которые относятся к заболеваниям сердечно-сосудистой системы.
Если у человека , то при резком и регулярном повышение давления, у него может возникнуть временная слепота. Происходит это за счет того, что при давлении появляются нарушения нормальной циркуляции крови по сосудам глаз.
При гипертоническом кризе также может развиться кратковременная потеря зрения. Сначала у человека появляются перед глазами мурашки, темные пятна или вспышки, а уже потом он полностью теряет способность видеть одним или сразу двумя органами зрения.
При может возникнуть потеря видимости, которая продолжается до трех часов. По прошествии этого времени зрение снова возвращается.
Подробнее о некоторых причинах временной слепоты смотрите в этом видео:

Только специалист может определить настоящую причину появления временной слепоты
Для лечения временной слепоты необходимо пройти диагностику. Существуют медицинские сайты, на которых, пройдя специальный тест, можно выяснить, по какой причине возник недуг и как правильно его лечить.
Но самостоятельная диагностика не исключает того, что больному нужно срочно обратиться к врачу. Лишь специалист может точно определить все детали и особенности этого явления.
Для прохождения диагностики нужно посетить кабинет офтальмолога. В нее входят следующие процедуры:
По результатам диагностических процедур доктор сможет подобрать правильное лечение.

При временной слепоте врач назначает прием специальных восстанавливающих витаминов
В первую очередь лечение временной потери зрения направлено на устранение причины, спровоцировавшей развитие недуга.
Чаще всего при кратковременной слепоте пациенту назначают прием специальных восстанавливающих . К ним относятся:
Кроме витаминов доктор может назначить специальные примочки для глаз на основе полезных веществ и трав.
Так же предлагает лечение временной потери видимости с помощью различных лекарственных растений, которые применяются в виде растворов, настоев, отваров, компрессов и ванночек.
Чтобы зрение всегда оставалось хорошим, необходимо несколько раз в год посещать глазного доктора.
Если болезнь застала врасплох, то лучше не ждать, когда она пройдет сама. Если своевременно не обратиться к врачу, то могут развиться осложнения, вплоть до полной потери зрения. К тому же, как уже говорилось выше, кратковременная слепота в большинстве случаев является лишь симптомом серьезного и опасного для здоровья заболевания.
Слепота - невозможность воспринимать зрительные раздражители - может быть внезапной или постепенной, временной или необратимой, частичной или полной.
Потеря зрения может быть результатом глазного, неврологического или системного заболевания, травмы или использования определенных лекарственных препаратов.
Исход заболевания нередко зависит от своевременной, верной постановки диагноза и адекватного лечения.
При этом заболевании могут наблюдаться повторяющиеся приступы односторонней слепоты, которые длятся от нескольких секунд до нескольких минут. В остальное время зрение в норме. Обследование может выявить повышенное внутриглазное давление и некоторые другие отклонения в пораженном глазу.
2. Катаракта .
Обычно проявляется как безболезненное, малозаметное и постепенное нарушение четкости зрения, предшествующее слепоте. Болезнь прогрессирующая, лечится только хирургическим путем.
3. Контузия .
Наблюдается сразу травмы головы. У больного может быть затуманенное зрение, двоение в глазах, потеря зрения. Эти явления обычно временные. Другие признаки включают: головная боль, амнезия, нарушение сознания, тошнота, рвота, головокружение, раздражительность, сонливость и афазия.
4. Наследственная дистрофия роговицы может вызывать потерю зрения, которая сопровождается болью, светобоязнью, слезотечением и помутнением роговицы.
5. Диабетическая ретинопатия .
Отечность и кровоизлияния приводят к нарушениям зрения, которые могут прогрессировать, приводя к полной слепоте. Наблюдается при неконтролируемом сахарном диабете.
6. Эндофтальмит .
Это внутриглазное воспаление обычно возникает после сквозного ранения глаза, операций на глазу и т.д. Односторонняя потеря зрения бывает необратимой. Воспаление может даже распространиться на соседний глаз.
7. Глаукома .
Это заболевание вызывает прогрессирующее повреждение зрительного нерва, что ведет к полной слепоте. Причина этого - повышенное внутриглазное давление. Иногда болезнь возникает в форме острой закрытоугольной глаукомы - это состояние, требующее срочного лечения, так как может привести к полной слепоте в течение 3-5 суток. Но чаще глаукома протекает годами, ничем не выдавая себя.
8. Опоясывающий лишай (вирус Herpes zoster).
Когда вирусная инфекция поражает назоцилиарный нерв, может возникнуть двухсторонняя слепота. Болезнь сопровождается сыпью в области носа, конъюнктивитом и параличом глазных мышц.
9. Гифема - кровь в передней камере глаза.
Скопление крови может нарушить восприятие света, понизив зрение. Гифема обычно является результатом травмы глаза.
10. Кератит - воспаление роговицы - может со временем вызвать полную потерю зрения со стороны пораженного глаза. Болезнь сопровождается слезотечением, светобоязнью, раздражением и помутнением роговицы.
11. Травма глаза .
Внезапная односторонняя или двухсторонняя слепота может возникнуть из-за травмы глаза. Потеря зрения при травме может быть частичной или полной, временной или постоянной, в зависимости от того, какие структуры были затронуты.
12. Атрофия зрительного нерва .
Дегенерация, или атрофия зрительного нерва может вызвать сужение поля зрения, нарушение восприятия цвета и полную потерю зрения. Атрофия может возникнуть спонтанно, или в результате воспалительных заболеваний.
13. Неврит (воспаление) зрительного нерва обычно приводит к тяжелой, но временной односторонней потере зрения. Воспаление сопровождается медленной реакцией зрачка, дефектами поля зрения и болью вокруг глаза, особенно при движении глазного яблока.
14. Болезнь Педжета .
При этом заболевании давление костей на черепные нервы приводит к двухсторонней слепоте, потере слуха, звону в ушах, головокружению, головной боли. Характерна постоянная, сильная боль в костях.
15. Отек диска зрительного нерва возникает из-за повышенного внутричерепного давления. Может протекать в острой и хронической форме.
16. Опухоль гипофиза .
По мере роста опухоли у больных могут прогрессировать нарушения зрения, вплоть до полной двухсторонней слепоты. Могут наблюдаться нистагм, птоз, ограничение движения глаз, двоение в глазах, головная боль.
17. Окклюзия артерии сетчатки .
Это безболезненное, крайне опасное состояние, вызывающее одностороннюю потерю зрения, которая может быть полной или частичной. После нескольких часов без лечения слепота становится необратимой, поэтому тромбоз сосудов сетчатки нужно лечить немедленно.
18. Отслоение сетчатки .
При этом тяжелом состоянии может наблюдаться безболезненная, внезапная потеря зрения. Требуется срочное лечение.
19. Лихорадка долины Рифт .
Одно из осложнений этого вирусного заболевания - воспаление сетчатки, которое может привести к потере зрения. Другие признаки болезни включают: лихорадка, боль в мышцах, слабость, головокружение, боль в спине. У некоторых больных развивается энцефалит или геморрагические осложнения.
20. Старческая дистрофия сетчатки вызывает безболезненную потерю зрения. Слепота может наступать относительно быстро, или развиваться постепенно. Острота зрения может быть гораздо хуже в ночное время.
21. Синдром Стивенса-Джонсона .
При этом тяжелом заболевании рубцевание роговицы приводит к потере зрения, которая может сопровождаться гнойным конъюнктивитом, болью в глазах. Другие симптомы включают: жар, сыпь, недомогание, кашель, воспаление горла, рвота, боль в груди, мышцах и суставах, отказ почек.
22. Гигантоклеточный артериит .
Воспаление сосудов приводит к проблемам со зрением, а также к односторонней, пульсирующей головной боли. Другие признаки - недомогание, анорексия, потеря веса, слабость, боли в мышцах, незначительное повышение температуры.
23. Трахома (хламидийная инфекция) .
Это редкое заболевание может изначально вызывать различные по тяжести нарушения зрения в сочетании с «незначительной» инфекцией, похожей на бактериальный конъюнктивит. Признаки включают: воспаление век, боль, светобоязнь, слезотечение, выделения из глаза и др..
24. Увеит - воспаление увеального тракта (сосудистой оболочки глаза) - может стать причиной односторонней потери зрения. Увеит может вызывать боль, выраженную инъекцию сосудов конъюнктивы, светобоязнь, затуманенное зрение, ошибки зрения.
25. Кровоизлияние в стекловидное тело .
Это состояние может быть результатом травмы глаза, опухолей глаза или системных заболеваний (особенно таких, как сахарный диабет, гипертония, серповидноклеточная анемия, лейкемия). Кровоизлияние может вызвать внезапную слепоту и покраснение глаза. Потеря зрения может быть необратимой.
Другие врожденные причины слепоты у детей включают: синдром Марфана, амблиопия (ленивый глаз) и пигментный ретинит.
Потеря зрения может быть необратимой или носить временный характер. Но временная потеря зрения, которая также известна как «слепота перемежающаяся», может предшествовать полной утрате зрения, и избежать этого можно только при правильной постановке диагноза и своевременном лечении.
С такой проблемой можно встретиться в любом возрасте, но чаще всего она характерна для пожилых людей: по статистике, в 80 % случаев такое нарушение наблюдается у людей в возрасте старше 60 лет.
 Заболевание может проявляться по-разному: иногда видеть перестают оба глаза, хотя чаще всего это касается одного глаза. Также может различаться характер нарушения, которое может выражаться как в резком ухудшении зрения и невозможности различить детали, так и в возникновении «слепых» зон, когда у человека ограничивается поле зрения (иногда возможны частичные или полные затемнения зрения).
Заболевание может проявляться по-разному: иногда видеть перестают оба глаза, хотя чаще всего это касается одного глаза. Также может различаться характер нарушения, которое может выражаться как в резком ухудшении зрения и невозможности различить детали, так и в возникновении «слепых» зон, когда у человека ограничивается поле зрения (иногда возможны частичные или полные затемнения зрения).
Такая слепота возникает внезапно, без очевидных причин и может длиться до 20 минут, однако специалисты уверены: к потере зрения на непродолжительное время всегда есть определенные предпосылки. Существует три основные причины временной слепоты:
Это главные, но не единственные причины недуга: к временной утрате зрительных функций приводят и менее очевидные факторы.
 Такое состояние называется астенопией и может проявляться при слишком сильных и не характерных для глаза нагрузках:
Такое состояние называется астенопией и может проявляться при слишком сильных и не характерных для глаза нагрузках:
В таких случаях потеря зрения сопряжена и с другими симптомами: появляется резь в глазах, наблюдается слезотечение, становится затруднительно читать мелкий шрифт или концентрироваться на отдельных деталях. При этом малейшие усилия приводят к головокружениям и головным болям.
 Такая слепота выражается в ухудшении зрения в темное время суток, и ключевую роль тут играет интенсивность освещения. При этом могут наблюдаться различные вариации этого нарушения – от ухудшения восприятия определенных (или любых) цветов до падения остроты зрения; нередко у человека в таких случаях нарушается пространственная ориентация.
Такая слепота выражается в ухудшении зрения в темное время суток, и ключевую роль тут играет интенсивность освещения. При этом могут наблюдаться различные вариации этого нарушения – от ухудшения восприятия определенных (или любых) цветов до падения остроты зрения; нередко у человека в таких случаях нарушается пространственная ориентация.
В большинстве случаев слепота временного характера протекает без болевых синдромов, а пациенты описывают свои ощущения как внезапно возникшую перед глазами тень или темное пятно, сравнивая появление таких «препятствий» с падением занавеса перед лицом.
Несмотря на то, что почти всегда это состояние быстро проходит, оно может повторяться в любое время, при этом возможна потеря зрения обоих глаз одновременно или поочередно.
Иногда такое нарушение проявляется в невозможности различить определенные цвета и оттенки, очертания предметов, определить их форму.
 Если не считать случаи переутомления, то во всех остальных ситуациях утрата зрения на короткое время связана с атеросклеротическими заболеваниями и с болезнями сосудов. Механизм возникновения временной слепоты при этом выглядит следующим образом:
Если не считать случаи переутомления, то во всех остальных ситуациях утрата зрения на короткое время связана с атеросклеротическими заболеваниями и с болезнями сосудов. Механизм возникновения временной слепоты при этом выглядит следующим образом:
Нередко такие тромбы можно устранить только путем назначения пациенту антикоагулянтов, но существует список рекомендаций, помогающих самостоятельно справиться с проблемой или существенно снизить вероятность ее появления.
 Важно понимать, что, единожды пережив временную потерю зрения, человек рискует подвергнуться рецидиву до конца жизни, поэтому пациентам, которые столкнулись с таким недугом (особенно в пожилом возрасте), необходимо выполнять следующие предписания.
Важно понимать, что, единожды пережив временную потерю зрения, человек рискует подвергнуться рецидиву до конца жизни, поэтому пациентам, которые столкнулись с таким недугом (особенно в пожилом возрасте), необходимо выполнять следующие предписания.
Не стоит подвергать глаза воздействию прямого солнечного света, но и избегать прогулок на открытом воздухе тоже не нужно. Достаточно, выходя из дома, надевать темные солнечные очки. Использовать необходимо именно затемненные модели, которые не пропускают ультрафиолет: очки с зеркальной поверхностью отражают видимый свет, но бессильны против ультрафиолетового излучения.
Посещать офтальмолога необходимо регулярно, а все его предписания обязательны для выполнения.
Стоит уделить особое внимание питанию: потребление излишне жирных продуктов необходимо исключить, добавив в рацион больше растительной пищи. В идеале следует отказаться от употребления алкоголя и курения или хотя бы не злоупотреблять этими привычками.
 Врач может прописать прием витаминов и порекомендовать специальную , что может не только снизить вероятность временной потери зрения, но и повысит его остроту.
Врач может прописать прием витаминов и порекомендовать специальную , что может не только снизить вероятность временной потери зрения, но и повысит его остроту.
Если слепота, возникающая и проходящая время от времени, происходит в молодости – велика вероятность того, что эта проблема имеет временный характер и не представляет угрозы.
Требуется всего лишь привести в порядок свой рацион, следить за распорядком дня и не допускать переутомления при работе за компьютером – и такой недуг не будет появляться вообще.
 Также не стоит придавать значения временной слепоте, возникающей после различных хирургических операций, при которых пациент теряет большое количество крови. Это касается и серьезных травм, а также родов – в этих случаях потеря зрения может появляться первое время, но со временем недуг исчезнет.
Также не стоит придавать значения временной слепоте, возникающей после различных хирургических операций, при которых пациент теряет большое количество крови. Это касается и серьезных травм, а также родов – в этих случаях потеря зрения может появляться первое время, но со временем недуг исчезнет.
В качестве отдельной проблемы рассматривается возникновение временной слепоты вследствие употребления суррогатного алкоголя, некоторых видов спиртов и их заменителей. В этом случае слепота, которая проявляется в результате отравления организма в первые же сутки, в 85 % случаев проходит. На остальные 15 % приходится полная или частичная потеря зрения.
 В ряде случаев у пожилых людей такое нарушение может быть следствием атеросклероза и ишемии, и даже если пациент не жалуется на проблемы с сердцем, стоит пройти обследование не только у окулиста и офтальмолога, но и у кардиолога. Чем старше пациент – тем выше риск того, что частые потери зрения на короткое время являются предвестником инфарктов и инсультов.
В ряде случаев у пожилых людей такое нарушение может быть следствием атеросклероза и ишемии, и даже если пациент не жалуется на проблемы с сердцем, стоит пройти обследование не только у окулиста и офтальмолога, но и у кардиолога. Чем старше пациент – тем выше риск того, что частые потери зрения на короткое время являются предвестником инфарктов и инсультов.
Временная потеря зрения – преимущественно возрастное заболевание, но оно может возникать в любом возрасте. В таких случаях не стоит списывать всё на усталость и считать, что проблема не будет иметь серьезных последствий. И даже если это происходит крайне редко, необходимо перестраховаться – пройти обследование у офтальмолога, чтобы вовремя предупредить более серьезные заболевания.
Временная потеря зрения, как правило, наступает внезапно в одном глазу, является безболезненной и описывается пациентами как внезапно возникшая тень. Это состояние может длится несколько минут, затем зрение возвращается. Иногда такое состояние повторяется снова и снова. Может возникать в ременная потеря зрения и во втором глазу.
Обычно временная потеря зрения возникает у пожилых пациентов, страдающих атеросклерозом и различными заболеваниями сосудов. Причиной могут быть маленькие тромбы (сгустки крови), которые отрываются от стенки артерий и, попадая в сосуды глаза, блокируют кровоснабжение сетчатки. При разрушении тромба разрушается восстанавливается и зрение возвращается. Тромбозы или эмболии обычно возникает в сонных или коронарных (сердечных) артериях. Эмбол может представлять собой кристаллы холестерина, или кальция.
Эта проблема относится к категории «транзиторных ишемических атак «, в результате которых может возникнуть даже инфаркт или инсульт .
При этом показаны исследования сосудов и возможно назначение антикоагулянтов.
Также острая потеря зрения может быть вызвана другими проблемами, такими как:
При попадании тромба или эмбола в артерию сетчатки, возможна ее закупорка, прекращение кровотока и потеря зрения. В некоторых случаях тромб может быстро рассосаться, при этом зрение можнт восстановиться.
Однако в случае достаточно крупного тромба зрение не восстанавливается. Как правило при этом пациент не испытывает боли. Боли при этом, как правило, отсутствуют. Если кровоснабжение сетчатки прекращается более чем на 1,5 часа (приблизительно), зрение может не восстановиться, даже при рассасывании тромба и возобновлении циркуляции крови.
(На рис. Белой стрелкой показан тромб артерии.) Такое состояние указывает на риск инфаркта или инсульта.
Если пациент немедленно обратится к офтальмологу, назначенное лечение, поможет предотвратить необратимую потерю зрения .
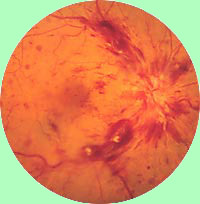 Венозный отток из сосудов сетчатки глаза
осуществляется одним единственным сосудом — центральной веной сетчатки
. Если эта вена закупоривается, могут возникать различные проблемы, пропорциональные степени обструкции. В случае такой патологии пациент замечает:
Венозный отток из сосудов сетчатки глаза
осуществляется одним единственным сосудом — центральной веной сетчатки
. Если эта вена закупоривается, могут возникать различные проблемы, пропорциональные степени обструкции. В случае такой патологии пациент замечает:
* нечёткость изображения,
* появление плавающих помутнений
* выпадение полей зрения.
Эти изменения возникают неожиданно и прогрессируют в течение какого-то периода времени (от нескольких часов до нескольких суток). Как правило эти изменения возникают в одном глазу, редко — в обоих глазах.
В основе этой патологии лежат, как правило, сосудистые изменения, тромбы (так же как и при закупорке артерий).
Наиболее эффективное лечение этого заболевания — это лечение сопутствующих заболеваний (диабета, гипертонической болезни, атеросклероза) в надежде, что кровоток восстановится.
Примерно в трети всех случаев зрение почти полностью восстанавливается, в трети — остаётся на прежнем уровне, и в трети — происходит дальнейшее ухудшение и значительная потеря зрения.
В наиболее тяжёлых ситуациях приходится прибегать к лазерному лечению для предотвращения опасных форм глаукомы . однако, лазерное лечение не восстановит зрение.
Инсульт — это нарушение кровообращения головного мозга в результате закупорки сосуда. Если закупорка происходит в сосудах, кровоснабжающих зрительные доли мозга, то при этом может возникать потеря зрения. При небольшой области поражения происходит выпадение небольшого участка поля зрения (возникает так называемое слепое пятно ).
Зрительных долей мозга две — правая и левая. В левой формируется зрительный образ от правых половин сетчаток обоих глаз, в правой — от левых половин. Поэтому при поражении одной половины головного мозга происходит выпадение соответствующих участков полей зрения на обоих глазах.
Лечение инсультов . происходящих в системе сосудов, кровоснабжающих затылочные доли мозга, проводится так же, как и лечение любого инсульта, при участии терапевта и невропатолога.
Потеря зрения (амавроз) может быть следствием отслоения или ишемии сетчатки и других заболеваний глаза (например, глаукомы или увеита), поражения зрительных нервов, двустороннего поражения зрительной коры. Больных с остро развившимся нарушением зрения следует экстренно госпитализировать. При этом информация, которую удается собрать врачу скорой помощи о развитии потери зрения, имеет важное значение и помогает быстро установить диагноз на госпитальном этапе. В данной статье мы с вами рассмотрим, что такое внезапная потеря зрения, причины этого заболевания.
Причины потери зрения и слепоты
Внезапная потеря зрения на один глаз обычно бывает результатом поражения сетчатки и других структур глаза или зрительного нерва. Одна из частых ее причин – преходящее нарушение кровообращения в сетчатке. Обычно больные жалуются на пелену, внезапно опустившуюся перед глазом и иногда захватывающую лишь часть поля зрения. Иногда одновременно отмечаются нарушение чувствительности и преходящая слабость в противоположных конечностях. Продолжительность эпизода – от нескольких минут до нескольких часов.
В 90% случаев причина – эмболия артерии сетчатки из изъязвленной атеросклеротической бляшки во внутренней сонной артерии, дуге аорты либо из сердца (часто при поражении клапанов или мерцательной аритмии). Реже причиной потери зрения является падение АД у больного с грубым стенозом внутренней сонной артерии. Внезапная потеря зрения на один глаз – предвестник инсульта и должна быть поводом для активного обследования больного. Вероятность развития инсульта можно уменьшить с помощью постоянного приема аспирина (100 – 300 мг в сутки) или непрямых антикоагулянтов (при кардиогенной эмболии).
Мигрень как причина потери зрения
У молодых лиц причиной преходящей слепоты на один глаз может быть ретинальная мигрень. Падение зрения в этом случае представляет собой мигренозную ауру, которая предшествует приступу головной боли или возникает вскоре после ее начала. Однако даже при типичном анамнезе целесообразно исключить с помощью специального исследования патологию сонных артерий и сердца. Дифференциальный диагноз проводится также со зрительной аурой в виде мигрирующей мерцающей скотомы при приступе классической мигрени, но зрительная аура обычно вовлекает правые и/или левые поля зрения в обоих глазах, а не один глаз, кроме того, она остается видимой в темноте и при закрывании глаз.
Потеря зрения в результате ишемической невропатии
Передняя ишемическая невропатия зрительного нерва вызывается недостаточностью кровотока по задней цилиарной артерии, кровоснабжающей диск зрительного нерва. Клинически она проявляется внезапной утратой зрения на один глаз, не сопровождающейся болью в глазном яблоке. Диагноз потери зрения можно легко подтвердить при исследовании глазного дна, выявляющем отек и геморрагии в области диска зрительного нерва.
Чаще всего она развивается у больных с длительной артериальной гипертензией и сахарным диабетом, нередко – у больных васкулитами или полицитемией. В 5% случаев (особенно часто у больных старше 65 лет) невропатия связана с височным артериитом и требует немедленного назначения кортикостероидной терапии для предупреждения потери зрения второго глаза. Диагноз височного артериита облегчается при выявлении болезненного уплотнения и отсутствия пульсации височной артерии и признаков ревматической полимиалгии.
Реже встречается задняя ишемическая невропатия зрительного нерва. Обычно она вызывается комбинацией тяжелой анемии и артериальной гипотензии и может быть причиной инфаркта нерва в ретробульбарном отделе. Иногда задняя ишемическая невропатия возникает на фоне массивной кровопотери при оперативных вмешательствах, желудочно-кишечном кровотечении, травме. Изменения на глазном дне отсутствуют. При гипертоническом кризе внезапное падение зрения может быть следствием спазма артериол сетчатки или ишемического отека диска зрительного нерва. Излишне быстрое снижение АД может приводить к инфаркту диска зрительного нерва.
Причины потери зрения: неврит зрительного нерва
Неврит зрительного нерва – воспалительное демиелинизирующее заболевание – часто вовлекает ретробульбарную часть нерва (ретробульбарный неврит), поэтому при первичном исследовании глазного дна патологию обнаружить не удается. У большинства больных, помимо острого падения зрения, отмечается боль в глазном яблоке, усиливающаяся при его движении. Потеря зрения чаще развивается в молодом возрасте, может рецидивировать и нередко бывает первым проявлением рассеянного склероза. Внутривенное введение больших доз метилпреднизолона (1 г в сутки в течение 3 дней) ускоряет восстановление.
Потеря зрения на фоне токсической невропатии
Внезапная слепота на оба глаза может быть проявлением токсической невропатии зрительных нервов. Токсическая невропатия может быть связана с отравлением метиловым спиртом, этиленгликолем (антифризом) или окисью углерода. Более постепенное развитие невропатии зрительных нервов с нарастанием атрофии без фазы отека диска может быть вызвано рядом лекарственных препаратов – хлорамфениколом (левомицетином), амиодароном, стрептомицином, изониазидом, пеницилламином, дигоксином, ципрофлоксацином, а также отравлением свинцом, мышьяком или таллием.
Потеря зрения по причине повышенного внутричерепного давления
Слепота может быть также следствием внутричерепной гипертензии и развития застойных дисков зрительных нервов (при доброкачественной внутричерепной гипертензии или опухолях мозга). Ей нередко предшествуют кратковременные эпизоды затуманивания зрения на один или оба глаза, возникающие при изменении положения тела и продолжающиеся несколько секунд или минут. При стойком падении зрения необходимы введение метилпреднизолона (250 – 500 мг внутривенно капельно) и срочная консультация офтальмолога и нейрохирурга.
Инфаркт затылочных долей мозга как причина потери зрения
Остро возникшая слепота на оба глаза может быть также следствием двустороннего инфаркта затылочных долей (корковая слепота) и наступить в результате закупорки базилярной артерии (обычно в результате эмболии) либо длительной системной артериальной гипотензии. Источником эмболии обычно служат атеросклеротические бляшки в позвоночных артериях. Потере зрения часто предшествуют эпизоды вертебробазилярной недостаточности с односторонними или двусторонними парестезиями или парезами, атаксией, дизартрией, гемианопсией, головокружением, двоением. В отличие от двусторонней слепоты, вызванной поражением зрительных нервов, при корковой слепоте остаются сохранными зрачковые реакции. У некоторых больных с корковой слепотой развивается анозогнозия: такой больной отрицает наличие слепоты, утверждая, что в комнате темно или он просто забыл очки.
Острая потеря зрения как симптом истерии
Остро возникшая потеря зрения может иметь психогенный характер и быть одним из проявлений истерии. Обычно такие больные (чаще молодые женщины) утверждают, что вокруг них все погружено во тьму (больные с органической корковой слепотой нередко затрудняются дать описание своих зрительных ощущений). В анамнезе часто выявляются другие истерические симптомы (ком в горле, псевдопарезы, истерические припадки, мутизм, истерические нарушения походки). Зрачковые реакции нормальные, нет стволовых симптомов. В отличие от окружающих, обязательное присутствие и крайняя обеспокоенность которых могут служить дополнительным диагностическим критерием, больные часто не встревожены, а скорее спокойны, а иногда даже загадочно улыбаются («прекраснодушное безразличие»).
Инсульт, лечение инсульта, профилактика инсульта, геморрагический инсульт, ишемический инсульт, Международный центр нейрохирургии.
Инсульт возникает тогда, когда прекращается или значительно ослабляется поступление крови к части мозга. В результате этого мозг не получает в достаточном количестве кислород и необходимые ему питательные вещества. Через несколько минут клетки мозга начинают умирать.
Инсульт — это состояние, которое требует неотложной медицинской помощи, поскольку своевременное оказание медицинской помощи может свести к минимуму повреждение головного мозга и возможные осложнения.
Хорошей новостью является то, что инсульт можно лечить и предупреждать. Основным для предупреждения инсульта является строгий контроль основных факторов риска инсульта. К ним относятся: высокое кровяное давление, курение и высокий уровень холестерина.
Обратите внимание на наличие перечисленных ниже симптомов, если вы подозреваете, что у вас или у кого-то рядом может возникнуть инсульт. Также запомните, когда начались эти симптомы, поскольку их длительность может иметь значение для выбора лечения.
Основные симптомы:
Если Вы заметили любой из указанных выше признаков, даже если они изменяются или исчезают, немедленно вызывайте скорую помощь. В случае инсульта каждая минута на счету. Не ждите, даже если симптомы инсульта начинают исчезать. Чем позже начать лечение инсульта, тем больше вероятность повреждения мозга и возникновения инвалидности. Чтобы обеспечить максимальную эффективность лечения инсульта, необходимо доставить больного в больницу в течение 60 минут от появления первых симптомов.
Что можно сделать, ожидая скорую?
При инсульте нарушается ток крови через мозг и происходит повреждение мозговой ткани. Есть два основных типа инсульта. Самый распространенный тип — ишемический инсульт — результат блокады тока крови по артерии. Другой тип — геморрагический инсульт — происходит в результате кровоизлияния из сосуда мозга. Транзиторная ишемическая атака (ТИА) — иногда называют микроинсультом — возникает в результате временного нарушения кровотока через мозг.
Ишемический инсульт
Почти 90 процентов инсультов — ишемические инсульты. Они происходят, когда артерии вашего мозга сужаются или заблокированы, в результате чего резко сокращается кровоток в мозге (ишемия). Отсутствие кровотока лишает клетки мозга кислорода и питательных веществ, клетки могут начать умирать в течение нескольких минут. Наиболее распространенными видами ишемического инсульта являются:
Геморрагический инсульт
Кровоизлияние — это медицинский термин для кровотечения. Геморрагический инсульт происходит, когда кровеносный сосуд в мозге протекает либо разрывается. Кровоизлияния в мозг могут возникнуть в результате ряда причин, влияющих на кровеносные сосуды, в том числе неконтролируемое высокое кровяное давление (гипертония) и слабые места в стенках сосудов (аневризмы). Менее распространенной причиной кровоизлияния является разрыв артериовенозной мальформации (АВМ), представляющей собой клубок тонкостенных кровеносных сосудов и являющейся врожденной патологией. Есть два типа геморрагического инсульта:
Транзиторная ишемическая атака (ТИА)
Транзиторная ишемическая атака (ТИА) — иногда называют микроинсультом — это кратковременный эпизод появления симптомов, аналогичных тем, которые возникают при инсульте. Причиной транзиторной ишемической атаки является временное снижение притока крови к части мозга. В большинстве случаев ТИА длится меньше пяти минут.
Как и при ишемическом инсульте, при TИA тромб нарушает приток крови к части мозга. Но в отличие от инсульта, для которого характерно более длительное отсутствие кровоснабжения и часто необратимые повреждения тканей, TИA не вызывает значительных повреждений, поскольку блокирование сосуда является временным.
Вызывайте неотложную медицинскую помощь, даже если симптомы болезни начинают исчезать. Если у вас наблюдался эпизод TИA, это означает, что сосуды, идущие к мозгу, частично заблокированы или сужены и вы имеете большой риск развития инсульта со значительными повреждениями. Трудно дифференцировать инсульт и ТИА, руководствуясь только наличием симптомов болезни. Часть симптомов проходит даже при наличии инсульта с повреждением головного мозга.
Многие факторы могут увеличить риск развития инсульта. Некоторые из этих факторов также увеличивают риск развития заболеваний сердца. Факторы риска инсульта включают:
В связи с тем, что риск инсульта растает с возрастом, и женщины, как правило, живут дольше, чем мужчины, инсультом чаще болеют и умирают от него женщины.
Инсульт может вызвать временную или постоянную инвалидность, в зависимости от времени, в течение которого мозг страдает от отсутствия кровотока, и от того, какая часть мозга пострадала. Осложнения могут включать:
Как и при любой черепно-мозговой травме, успех лечения этих осложнений будет варьировать от человека к человеку.
Для определения наиболее подходящего метода лечения бригада скорой помощи должна выяснить, какой тип инсульта у больного и какие части мозга пострадали. Необходимо исключить другие возможные причины симптомов, такие как опухоль мозга или реакция на наркотики. Врач может использовать следующие обследования:
Неотложная терапия инсульта зависит от его типа — ишемический или геморрагический инсульт.
Ишемический инсульт
Для лечения ишемического инсульта врачи должны быстро восстановить приток крови к мозгу.
Лечение с помощью препаратов. Терапия с использованием препаратов для разжижения крови должна начаться в течение 4,5 часа — и чем скорее, тем лучше. Это улучшает шансы на выживание и уменьшает осложнения инсульта. Для этого используют:
Другие препараты, разжижающие кровь, такие как варфарин, гепарин и клопидогрель также могут использоваться, но не для экстренного лечения.
При лечении ишемических инсультов часто необходимо проведение процедур, которые должны быть выполнены как можно быстрее. Это следующие процедуры:
Другие процедуры. Чтобы уменьшить риск повторного инсульта или ТИА, врач может рекомендовать процедуры для открытия суженных бляшками артерий. Они могут включать:
Геморрагический инсульт
При неотложной терапии геморрагического инсульта основное внимание отводят контролю кровотечения и снижению давления в мозге.
Чрезвычайные меры. Если вы принимаете варфарин или антитромбоцитарные препараты для предотвращения образования сгустков, такие как клопидогрель (Plavix), вам могут перелить кровь или назначить препараты для противодействия последствиям варфарина или клопидогреля. Может возникнуть потребность в препаратах для снижения кровяного давления. Использование аспирина и тканевого активатора плазминогена запрещено, поскольку может ухудшить кровотечение.
Лечение кровоизлияния обычно включает в себя постельный режим. Если участок кровотечения большой, может потребоваться операция для удаления крови и ослабления давления на мозг.
Хирургическая реконструкция кровеносных сосудов. Хирургия может быть использована для восстановления определенных нарушений кровеносных сосудов, связанных с геморрагическим инсультом. Врач может рекомендовать одну из этих процедур после инсульта или при высоком риске спонтанного разрыва аневризм или артериовенозной мальформации (АВМ):
После первоочередных мер лечение инсульта сконцентрировано на помощи пациенту в восстановлении его силы, функций и возвращении к самостоятельной жизни. Эффект зависит от участка поврежденного мозга и величины повреждений. Повреждение правой части мозга может влиять на движения и ощущения в левой части тела. Повреждение левой половины мозга может влиять на движения в правой стороне, может вызвать речевые расстройства. Кроме того, пациенты, перенесшие инсульт, могут иметь проблемы с дыханием, глотанием, балансировкой и слухом. Возможна потеря зрения, нарушение функции кишечника и мочевого пузыря.
Люди, перенесшие инсульт, нуждаются в лечении с использованием реабилитационных программ. Врач поможет выбрать программу, учитывая возраст, общее состояние здоровья и степень инвалидности. Во внимание принимается и образ жизни, интересы и приоритеты, наличие других членов семьи.
Программа реабилитации может начаться до выписки из стационара. Она может продолжаться в специализированных реабилитационных отделениях, санаториях, в домашних условиях. Степень восстановления после инсульта у разных людей разная.
Основное значение для предупреждения инсульта имеет выявление факторов риска, выполнение рекомендаций врача и соблюдение здорового образа жизни. Если у вас был инсульт или ТИА, эти меры также помогут избежать повторного. Здоровый образ жизни включает:
Врач может также рассмотреть вопрос назначения Aгренокса, препарата, сочетающего низкие дозы аспирина и дипиридамола, чтобы уменьшить свертываемость крови. Возможно назначение клопидогреля (Plavix) или тиклопидина (Ticlid).
Какими бы причины слепоты ни были, все они говорят о том, что в определенный момент зрительный аппарат подвергся поражению. Человек может потерять способность видеть либо частично, либо полностью. Все будет зависеть от того, насколько ситуация серьезная и как долго длится патология без медицинского вмешательства. Как утверждают врачи, многие люди могли сохранить зрительные функции, если бы относились к своему здоровью более внимательно.
Различные патологические нарушения способствуют возникновению слепоты.
Риск ослепнуть появляется, когда:
Подобные изменения наблюдаются в результате развития многих заболеваний. Обычно со слепотой сталкиваются больные, страдающие от катаракты или глаукомы.
Помимо перечисленных недугов, серьезную опасность представляет наличие таких заболеваний: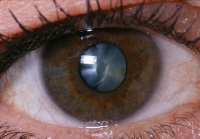
Слепота на один глаз не исключается в результате травматических повреждений зрительного анализатора. Необратимые изменения нередко являются следствием поражения затылочной части мозга.
Регулярно наблюдаться у офтальмолога должны люди пожилого возраста, поскольку возможность потерять зрительные функции очень высока.
Ребенок может ослепнуть, если во время беременности имели место некоторые негативные факторы. К примеру, вирус краснухи, который с материнской кровью попадает к формирующемуся плоду, может вызвать у малыша тяжелые состояния, в частности, катаракту. Когда роговица недополучает витамин А, у ребенка обнаруживается ксерофтальмия. Безвозвратно утрачивается зрение при ретинопатии недоношенных младенцев, которое сопровождается патологическими изменениями в сетчатке.
Потеря способности видеть часто происходит после отравления химвеществами. Например, из-за метанола люди не только слепнут, но и умирают. Достаточно небольшой дозы метилового спирта (30 мл), чтобы зрительный нерв прекратил функционировать.
 Слепота отдельной болезнью не является. Ее возникновение провоцируется недугами, патологиями и нарушениями, которые имеют непосредственное отношение к зрительной системе. Данным термином принято называть различные состояния, при которых наблюдается полная или почти полная потеря зрения.
Слепота отдельной болезнью не является. Ее возникновение провоцируется недугами, патологиями и нарушениями, которые имеют непосредственное отношение к зрительной системе. Данным термином принято называть различные состояния, при которых наблюдается полная или почти полная потеря зрения.
В медицине выделяют такие виды слепоты:
У людей, страдающих от слепоты, есть общие признаки подобного состояния. Однако каждый на имеющиеся симптомы реагирует по-своему. Если человек никогда не видел, у него будет не так много возможностей, чтобы приспособиться к более-менее нормальному существованию. И те люди, у которых зрение исчезло не постепенно, а внезапно, сталкиваются с большим количеством проблем.
В зависимости от причины, спровоцировавшей слепоту, могут появляться признаки в виде:
Во время отдыха у человека может и не быть каких-либо явных проявлений патологии. Со стороны в такой момент нельзя понять, что у него есть зрительные отклонения.
Признаки слепоты обнаруживаются, когда возникает потребность в передвижениях. При полной утрате зрительных функций усиливается реакция на звук, что помогает лучше ориентироваться, при этом человек смотрит в том направлении, откуда звук исходит.
Когда инфицирована роговица, она становится белой. Цветная часть глаза может оказаться полностью закрытой непрозрачной оболочкой. Изменением цвета зрачка сопровождается катаракта.
 Особенности диагностики и профилактика
Особенности диагностики и профилактика
Чтобы понять, насколько сильно патология выражена, врач использует специальную шкалу, с помощью которой проводит тестирование. Периметрия и кампиметрия – методы, благодаря которым исследуются границы полей зрения.
Если офтальмолог подозревает у пациента наличие проблем с восприятием цветов, то применяются таблицы Рабкина. О нарушениях будет говорить неспособность различить определенные символы. Дальтонизм часто диагностируется при помощи аномалоскопа.
Как утверждает большинство специалистов, почти 80% пациентов, которые столкнулись с утратой зрения, могли избежать подобного состояния.
Для этого необходимо вовремя принимать соответствующие меры, а также не игнорировать советы, благодаря которым глаза будут оставаться здоровыми:
Чтобы не допускать развития диабетической ретинопатии, следует:
Когда человеку известно о наличии у него заболевания, при котором существует высокая вероятность потерять зрение, он должен постоянно приходить на обследование к офтальмологу. Благодаря такому отношению к здоровью эффективные терапевтические методы будут применяться на том этапе, когда появятся малейшие симптомы понижения зрительных функций. Тем более не стоит оттягивать с обращением за помощью, если негативные изменения были выявлены самостоятельно.
При неизлечимой патологии больным придется пересмотреть свои привычки. Они могут заниматься повседневными делами при помощи специальных устройств и некоторых эффективных методов.